
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Ameloblastoma de mandíbula
Médico experto del artículo.
Último revisado: 04.07.2025
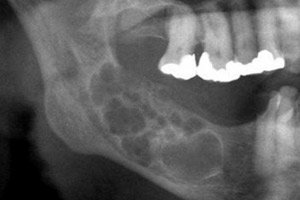
El proceso odontogénico tumoral (ameloblastoma) es de naturaleza epitelial y presenta tendencia a un crecimiento agresivo. El tumor no es maligno, pero puede causar destrucción ósea y, en raras ocasiones, metástasis. El tratamiento es quirúrgico: la magnitud de la intervención depende principalmente del estadio de la patología. [ 1 ]
Epidemiología
El ameloblastoma se presenta con una frecuencia aproximadamente igual en hombres y mujeres. Representa aproximadamente el 1% de todos los tumores orales y entre el 9% y el 11% de los tumores odontogénicos. Generalmente es un tumor de crecimiento lento, pero localmente invasivo. [ 2 ] La edad promedio de los pacientes es de veinte a cincuenta años. La aparición de un tumor en la infancia y la adolescencia también es posible, aunque esto ocurre con mucha menos frecuencia: solo en el 6,5% de los pacientes con neoplasias benignas de la mandíbula.
En la gran mayoría de los casos, el ameloblastoma afecta la mandíbula inferior (80-85%) y con mucha menos frecuencia la mandíbula superior (15-20%).
- La lesión más común es el ángulo y rama mandibular;
- En el 20% de los casos el cuerpo se ve afectado desde el lado de las grandes muelas;
- En el 10% de los casos la zona afectada es la del mentón.
En mujeres, el ameloblastoma del sistema sinusal-nasal es más frecuente y se forma a partir de la proliferación del epitelio odontogénico. La patología puede ser poliquística y monoquística, lo que requiere un diagnóstico diferencial muy preciso con los quistes.
La incidencia de neoplasias odontogénicas oscila entre el 0,8 % y el 3,7 % entre todos los procesos tumorales que afectan la región maxilofacial. Entre ellos, predominan los odontomas (más del 34 %), los ameloblastomas (aproximadamente el 24 %) y los mixomas (aproximadamente el 18 %). [ 3 ]
El ameloblastoma es benigno en casi el 96-99% de los casos. La malignidad se observa solo en el 1,5-4% de los pacientes. [ 4 ]
Otros nombres para el ameloblastoma son adamantoblastoma, adamantinoma (de la palabra esmalte – sustancia adamantina).
Causas ameloblastomas
No existe consenso entre los especialistas sobre las causas del desarrollo del ameloblastoma. Algunos científicos asocian la patología con una alteración en la formación del germen dental, mientras que otros la asocian con restos epiteliales odontogénicos. Sin embargo, no existe una respuesta clara sobre el origen del proceso tumoral y se desconocen los factores de riesgo.
El nombre de la neoplasia proviene de una combinación de palabras inglesas y griegas: "amel" (esmalte) y "blastos" (rudimento). La patología se desarrolla a partir del epitelio de la placa dental y se caracteriza por un crecimiento local agresivo y un alto riesgo de recurrencia. [ 5 ]
El tumor fue descrito por primera vez por el Dr. Cusack en 1827. Casi 60 años después, otro científico, Malassez, describió una enfermedad que denominó adamantinoma. Hoy en día, este término se utiliza para describir un tumor óseo maligno primario poco común. Sin embargo, el nombre ameloblastoma se introdujo en la medicina en 1930 y aún se utiliza.
El ameloblastoma es una lesión benigna verdadera que consiste en epitelio odontogénico proliferante incrustado en estroma fibroso.
Patogenesia
La etiología del desarrollo del ameloblastoma no se comprende completamente. Los expertos creen que el crecimiento de la neoplasia comienza con las estructuras celulares de la cavidad oral, o con los islotes epiteliales de Malasset, los rudimentos de dientes supernumerarios o los complejos celulares dispersos de la placa dental y los sacos dentarios.
En sección, el ameloblastoma se distingue por un tono rosado-grisáceo y una estructura esponjosa. La estructura básica está representada por tejido conectivo fibroso, enriquecido con células fusiformes y ramificaciones de filamentos epiteliales odontogénicos. Cerca de cada filamento se localizan células epiteliales cilíndricas, y en la cara interna, se unen a ellas estructuras poligonales que se transforman en estrelladas.
Además, se observan estructuras celulares de configuración irregular, que constituyen la principal diferencia entre el ameloblastoma y el órgano del esmalte. Las formaciones quísticas intratumorales dañan las células epiteliales, por lo que al examen microscópico solo se observan células periféricas cilíndricas.
El tamaño de las zonas destructivas en el ameloblastoma varía de tres milímetros a varios centímetros. En casos graves, el tumor se extiende por todo el cuerpo mandibular. [ 6 ]
Actualmente, los expertos hablan de varias teorías patogénicas sobre la aparición del ameloblastoma. De estas, solo dos tienen mayor fundamento:
- La teoría de A. Abrikosov sugiere que el desarrollo del proceso tumoral comienza durante la formación del diente, en la etapa del órgano del esmalte. Normalmente, tras la erupción dental, el órgano del esmalte experimenta un desarrollo inverso. Sin embargo, en caso de trastornos, se conserva y prolifera, lo que provoca la formación del ameloblastoma.
- La teoría de V. Braitsev y N. Astakhov apunta a la presencia de restos de tejido epitelial en el hueso y el periodonto (islas Malyasse). Esta suposición es plausible, en primer lugar, porque el ameloblastoma se caracteriza por una gran diversidad histológica. Además, durante el diagnóstico se encontraron estructuras de esmalte similares en los tumores de muchos pacientes.
También existen otras teorías que no se han estudiado lo suficiente hasta el momento. Por ejemplo, se están considerando la hipótesis de la metaplasia del tejido conectivo y la suposición de la proliferación epitelial del seno maxilar.
Síntomas ameloblastomas
El síntoma principal del ameloblastoma, por el cual los pacientes acuden al médico, es la asimetría y distorsión de la mandíbula, con diferentes grados de estas manifestaciones. Con mayor frecuencia, se presenta una protuberancia o hinchazón peculiar en la zona mandibular. Cuando el tumor se localiza a lo largo del cuerpo y la rama mandibular, se observa una deformación de toda la parte lateral inferior del rostro.
La palpación de la neoplasia permite detectar una compactación con una superficie lisa o irregular. En etapas posteriores, en el contexto del adelgazamiento del tejido óseo, se observa su curvatura al presionar con los dedos. La piel sobre el ameloblastoma tiene un aspecto normal; el color y la densidad no cambian, y se pliega y se mueve con facilidad. El examen de la cavidad oral permite observar una alteración en la configuración del proceso alveolar. [ 7 ]
En el caso del ameloblastoma maxilar, la apariencia puede verse levemente afectada, ya que el tumor crece hacia el seno paranasal. Sin embargo, se observa deformación del paladar duro y existe una alta probabilidad de propagación del proceso a las cavidades orbitaria y nasal. [ 8 ]
En general, el cuadro clínico puede estar representado por los siguientes síntomas:
- dolor que aumenta con la aparición del daño al tejido óseo;
- deterioro de la movilidad de la mandíbula;
- dientes flojos, desalineación dental;
- dificultad para tragar, masticar, bostezar;
- ruidos desagradables durante el movimiento de la mandíbula inferior, que son causados por el adelgazamiento de la placa cortical;
- ulceración, sangrado de los tejidos mucosos en la zona de la neoplasia;
- No hay respuesta de los ganglios linfáticos submandibulares.
Si se desarrolla una complicación en forma de una reacción inflamatoria purulenta, se observan signos característicos del flemón o de la osteomielitis aguda. [ 9 ]
En la etapa inicial de formación del ameloblastoma, la persona no suele experimentar molestias. El tumor progresa con bastante lentitud, ya que su crecimiento se dirige hacia la cavidad del seno maxilar. Tras unos seis meses de este desarrollo gradual, ya es posible detectar una alteración de la configuración mandibular. La apariencia se ve afectada y la función se ve afectada. En la zona donde se localiza el ameloblastoma, se observa una protuberancia fusiforme, lisa o tuberosa, que provoca un cambio en la forma del proceso alveolar y el consiguiente aflojamiento de los dientes masticatorios.
Como resultado de procesos patológicos, el paciente siente dolor y un chasquido desagradable al mover la mandíbula inferior en la zona de los huesos temporales. Esto provoca problemas para masticar y tragar alimentos. [ 10 ]
Con el crecimiento del tumor, se desarrolla una reacción inflamatoria purulenta con posible formación de fístulas que llegan a la cavidad oral. Si para entonces el paciente no ha recibido atención quirúrgica cualificada, aumenta el riesgo de propagación posterior de la enfermedad a las cavidades orbitaria y nasal.
En algunos casos, pueden aparecer fístulas con contenido purulento en las mucosas de la cavidad oral. Las heridas tras la extracción dental son difíciles de cicatrizar. Al punzar el foco tumoral, se detecta una sustancia coloidal clara y turbia, o amarillenta, que puede contener cristales de colesterol.
El ameloblastoma tiende a infectarse, por lo que debe consultar a un médico lo antes posible. [ 11 ]
Ameloblastoma en niños
En la infancia, el ameloblastoma se presenta en el 6-7% de todos los tumores benignos de mandíbula. La patología se diagnostica con mayor frecuencia entre los 7 y los 16 años, con una localización predominante en la zona de la rama y el ángulo mandibulares. Las causas de la neoplasia permanecen sin explorar.
En las primeras etapas del desarrollo, el niño no manifiesta ninguna queja. Con menos frecuencia, se presentan dolores, que se evalúan como dentales. En etapas posteriores, aparecen dificultad para respirar por la nariz, visión borrosa, lagrimeo y cambios en la sensibilidad de la piel del lado del tumor. Es necesario acudir al médico, principalmente, tras detectar deformidades en la cara y la mandíbula.
En niños, la malignidad del ameloblastoma se observa en casos extremadamente raros, por ejemplo, con un tratamiento inadecuado y prolongado. El tratamiento es exclusivamente quirúrgico: la neoplasia se extirpa dentro de los tejidos sanos (a 10-15 mm del tumor). [ 12 ]
Formas
Los expertos dividen el ameloblastoma en los siguientes tipos:
- Ameloblastoma sólido.
- Ameloblastoma quístico:
- unicístico;
- poliquístico.
El ameloblastoma de la mandíbula inferior se representa con mayor frecuencia como una variante poliquística del tumor, que crece a partir de partículas del epitelio odontogénico.
Un tumor sólido, al examinarlo macroscópicamente, presenta el aspecto de una formación laxa de color rosa grisáceo, con un tono parduzco en algunas zonas. Durante el examen microscópico, se pueden detectar quistes. [ 13 ]
El ameloblastoma quístico presenta una o más cavidades interconectadas, de paredes lisas o ligeramente abultadas, divididas por capas de tejido blando llenas de contenido marrón claro o coloidal. En el estudio histológico, en la mayoría de los casos, se observan zonas con una disposición similar a la de un tumor sólido.
Así, en la estructura del ameloblastoma se pueden encontrar zonas densas y quísticas. Algunos especialistas creen que los diferentes tipos de la enfermedad son simplemente diferentes etapas de la formación del tumor. [ 14 ]
La variante quística contiene más áreas parenquimatosas y menos estroma. Presenta diversas cavidades quísticas de tamaño y configuración variables, así como tabiques óseos. En el interior de los quistes se encuentra un líquido viscoso que, en ocasiones, contiene cristales de colesterol.
La forma sólida de la patología está representada por estroma y parénquima, con una cápsula. El estroma es tejido conectivo con inclusiones vasculares y celulares. El parénquima está formado por filamentos de tejido epitelial con tendencia a la proliferación. [ 15 ]
El ameloblastoma del maxilar superior es bastante raro y casi nunca se manifiesta como un defecto de la pared mandibular, asociado con el crecimiento de la neoplasia en la cavidad del seno maxilar. Sin embargo, si el crecimiento se produce en la cavidad nasal o la órbita, se observa una alteración de la configuración del paladar duro y el proceso alveolar, así como un desplazamiento del globo ocular.
Dependiendo de las características microscópicas, el ameloblastoma mandibular se divide en los siguientes subtipos:
- ameloblastoma folicular: contiene folículos peculiares, o islotes epiteliales, en el estroma;
- pleomórfico: contiene una red de hebras epiteliales;
- acantomatoso: se caracteriza por la formación de queratina en el área de las células tumorales;
- célula basal - tiene características propias del carcinoma de células basales;
- célula granular: contiene gránulos acidófilos en el epitelio.
En la práctica, los dos primeros tipos de neoplasia se detectan con mayor frecuencia: la forma folicular y la pleomórfica. Muchos pacientes presentan una combinación de varias variantes histológicas en un mismo tumor.
Complicaciones y consecuencias
El ameloblastoma es propenso a reaparecer incluso varios años después de su extirpación. En aproximadamente el 1,5-4 % de los casos, es posible que se malignice, lo que se manifiesta por un crecimiento acelerado y la germinación de la formación en los tejidos adyacentes.
Las consecuencias postoperatorias inmediatas incluyen dolor e inflamación, que desaparecen por sí solos en pocos días. El dolor puede extenderse a la mandíbula, los dientes, la cabeza y el cuello. Si las molestias no desaparecen en una semana, sino que empeoran, definitivamente debería consultar a un médico. [ 16 ]
Otras posibles complicaciones postoperatorias:
- procesos inflamatorios;
- neuritis;
- parestesia (entumecimiento, pérdida de sensibilidad de las mejillas, lengua, mandíbulas);
- hematomas, abscesos de tejidos blandos.
Los procesos inflamatorios pueden desarrollarse debido a antisépticos insuficientes o cuidados postoperatorios inadecuados (por ejemplo, si entra comida en la herida).
Debe consultar inmediatamente a un médico si:
- al cabo de unos días la hinchazón no desaparece, sino que aumenta;
- el dolor se vuelve más intenso y los analgésicos se vuelven ineficaces;
- a lo largo de varios días, la temperatura corporal aumenta;
- En el contexto de pérdida de apetito, aparecen debilidad general y náuseas.
Durante el crecimiento, la formación del tumor distorsiona la dentición y la mandíbula. El ameloblastoma puede supurar y causar inflamación de los tejidos blandos, lo que puede complicarse con la formación de fístulas. [ 17 ]
El desarrollo recurrente del ameloblastoma en forma de recaída se observa en el 60% de los casos después del legrado conservador y en el 5% de los casos después de la extirpación quirúrgica radical.
Complicaciones preoperatorias |
|
Complicaciones postoperatorias tempranas |
|
Complicaciones tardías |
|
Diagnostico ameloblastomas
El ameloblastoma se diagnostica mediante examen dental y radiografía, que revelan cambios característicos en la estructura ósea. Se prescribe un examen citológico para confirmar el diagnóstico. [ 18 ]
Las pruebas no son específicas y pueden prescribirse como parte de un diagnóstico clínico general:
- Se realiza un análisis de sangre general tres veces (antes de la cirugía, después de la cirugía y antes del alta);
- También se realizan análisis de orina tres veces;
- Se realiza un análisis de sangre bioquímico una vez cada 14 días durante todo el período de tratamiento (niveles de proteínas totales, colesterol, urea, bilirrubina, creatinina, ALT, AST);
- coagulograma;
- Marcadores tumorales del CCE;
- Análisis de sangre para determinar los niveles de glucosa.
Además se realiza un examen citológico de un frotis de la superficie del tumor.
Los siguientes diagnósticos instrumentales se utilizan para reconocer el ameloblastoma:
- radiografía (proporciona información sobre el tamaño del tumor, sus límites y estructura);
- TC, tomografía computarizada (un método más preciso y detallado que la radiografía);
- Resonancia magnética, resonancia magnética de los maxilares;
- biopsia (si hay dificultades para hacer un diagnóstico definitivo);
- citología, histología (para estudiar la composición de la neoplasia, confirmar el diagnóstico).
El examen histológico revela que el ameloblastoma tiene una estructura similar a la del órgano del esmalte. En la periferia de los crecimientos epiteliales se localizan células altas, columnares o cúbicas, con grandes núcleos hipercromáticos, con una transición a estructuras celulares multifacéticas y cúbicas, y más hacia la parte central, a estructuras celulares estrelladas. Entre las células, distribuidas de forma laxa, se encuentran quistes de diferentes tamaños, llenos de contenido granular u homogéneo. [ 19 ]
Las cavidades quísticas pueden estar recubiertas internamente por tejido epitelial escamoso multicapa. En tales casos, el médico prescribe una biopsia por escisión para examinar los tejidos de toda la neoplasia.
El parénquima tumoral puede incluir principalmente combinaciones o formaciones en hebras de células epiteliales planas, o crecimientos de células poliédricas y columnares. En ocasiones, la estructura contiene células epiteliales basales, así como tejido glandular recubierto de epitelio columnar. En casos excepcionales, se observa una estructura angiomatosa de la neoplasia. El estroma tumoral está bien desarrollado y puede presentarse hialinosis con calcificación focal.
La imagen radiográfica del ameloblastoma es bastante específica. El criterio radiográfico distintivo reside en los diferentes grados de transparencia de las sombras cavitarias. Las cavidades pueden presentar distintos niveles de transparencia, de bajo a alto. La parte central del quiste siempre es muy transparente. En la variante quística del ameloblastoma, se puede detectar un quiste grande localizado en la zona del ángulo y la rama mandibulares, o un poliquistoma. Un quiste grande se caracteriza radiográficamente por los límites claros de la formación, a menudo con rarefacción ósea homogénea. En algunos casos, se proyecta un diente impactado sobre la cavidad quística, pero su corona se encuentra fuera con diferentes disposiciones dentales. Una radiografía de un poliquistoma muestra la presencia de varios quistes de diferentes diámetros, adyacentes entre sí (como "burbujas de jabón"). Las formaciones tienen una configuración claramente redondeada, a veces con contornos irregulares. Pueden contener un diente impactado. [ 20 ]
El ameloblastoma sólido se identifica en las radiografías por una rarefacción ósea irregular con límites relativamente definidos. En algunos pacientes, se observan cavidades quísticas apenas distinguibles sobre el fondo de la rarefacción, lo que a menudo indica un período de transición de la neoplasia de ameloblastoma sólido a quístico.
Diagnóstico diferencial
El ameloblastoma debe diferenciarse de las siguientes patologías:
- osteoblastoclastoma;
- quistes odontogénicos;
- osteodisplasia fibrosa;
- sarcoma;
- osteomielitis crónica (con un tumor supurante).
Si el tumor se localiza en el ángulo mandibular, debe distinguirse además del odontoma, hemangioma, colesteatoma, fibroma y granuloma eosinofílico.
¿A quién contactar?
Tratamiento ameloblastomas
El ameloblastoma solo se cura mediante cirugía, es decir, mediante la extirpación del tejido mandibular dañado por el tumor. La extensión de la intervención depende de la localización y el estadio del proceso patológico. Cuanto antes se realice la operación, menos estructuras deberán extirparse. Si el tumor ha alcanzado un gran tamaño y se ha extendido a una parte predominante del hueso, puede ser necesario extirpar parte de la mandíbula e incluso toda la dentadura. Dado que la operación se realiza en la zona facial, donde el factor estético es especialmente importante, la intervención se completa con la corrección reconstructiva de los tejidos y órganos extirpados, es decir, la eliminación del defecto estético visible. [ 21 ]
Después de la resección del foco tumoral, se inicia la terapia farmacológica, destinada a prevenir las complicaciones postoperatorias y la recurrencia de la patología.
El cirujano prescribe antibióticos después de la cirugía. El amoxicilina/clavulánico suele ser el fármaco de elección debido a su eficacia, mínimas contraindicaciones y efectos secundarios. Los medicamentos se toman estrictamente según el esquema prescrito por el médico.
Si aparece dolor, tome analgésicos y antiinflamatorios (por ejemplo, nimesulida), así como suplementos vitamínicos para apoyar el sistema inmunológico.
Para enjuagar la boca se suelen utilizar clorhexidina, solución de furacilina y miramistina.
Durante la etapa de rehabilitación, es importante seguir una dieta especial. Los alimentos deben ser blandos (idealmente líquidos) y a una temperatura agradable. Debe excluir de su dieta las especias picantes, la sal, el azúcar, los refrescos, las bebidas alcohólicas y los alimentos vegetales crudos. [ 22 ]
Medicamentos
Al elegir medicamentos, es necesario tener en cuenta las contraindicaciones, el grado de toxicidad de los fármacos, los posibles efectos secundarios, la velocidad de penetración en los tejidos blandos y el período de eliminación del cuerpo. [ 23 ] Se pueden recetar los siguientes medicamentos:
- Ibuprofeno: tomar una tableta tres veces al día durante tres días. Un uso prolongado puede afectar negativamente el sistema digestivo.
- Ketanov: se administra por vía oral una vez o repetidamente, según la intensidad del dolor, 10 mg por dosis, hasta 3 o 4 veces al día. La duración del tratamiento no supera los cinco días, lo que ayuda a prevenir lesiones erosivas y ulcerativas del tracto gastrointestinal.
- Solpadeína: se usa para aliviar el dolor intenso, 1 o 2 comprimidos tres veces al día, con un intervalo de al menos 4 horas entre dosis. El medicamento no debe tomarse durante más de cinco días. Con el uso prolongado, pueden presentarse dolor abdominal, anemia, trastornos del sueño y taquicardia.
- Cetrin: para aliviar la hinchazón, tome una tableta al día con agua. El medicamento suele tolerarse bien; solo ocasionalmente puede causar molestias digestivas, dolor de cabeza, somnolencia y sequedad bucal.
- Amoxiclav: en el postoperatorio, se prescriben 500 mg 2-3 veces al día, durante un máximo de 10 días. Posibles efectos secundarios: dispepsia, cefalea, convulsiones y reacciones alérgicas.
- Tsifran (ciprofloxacino): se receta como parte de la terapia con antibióticos en dosis individuales. Entre los posibles efectos secundarios se incluyen náuseas, diarrea y reacciones alérgicas.
- La lincomicina es un antibiótico lincosamida que se toma en dosis de 500 mg tres veces al día. El tratamiento puede causar náuseas, dolor abdominal, leucopenia reversible y tinnitus. Estos efectos secundarios remiten espontáneamente tras el tratamiento.
Tratamiento de fisioterapia
La fisioterapia puede utilizarse tras la resección quirúrgica del ameloblastoma para acelerar la recuperación del tejido. Se obtienen buenos resultados mediante:
- Acción eléctrica de frecuencias ultra altas en dosis oligotérmica o atérmica, con duración de 10 minutos, seis procedimientos por tratamiento;
- fluctuación de 10 minutos de duración, en la cantidad de seis procedimientos (tres diarios y el resto una vez cada dos días);
- láser infrarrojo con una duración de tratamiento de 15-20 minutos, diariamente, en la cantidad de 4 procedimientos;
- Tratamiento magnetolaser con una longitud de onda de 0,88 µm, una potencia total de 10 mW, inducción magnética de 25 a 40 mT, con una duración de acción de 4 minutos y una duración de ocho sesiones.
Si existen obturaciones y cambios cicatriciales en la zona intervenida, se indica el tratamiento con ultrasonido continuo, con una duración de sesión de hasta 8 minutos y un área cefálica de 1 cm². El tratamiento consta de 8 a 10 sesiones.
Tratamiento a base de hierbas
¿Cómo pueden las hierbas ayudar con el ameloblastoma? Algunas plantas pueden aliviar el dolor y estimular el sistema inmunitario, acelerando así la regeneración tisular. También se conocen otros beneficios de la medicina herbal:
- Las hierbas pueden tener efectos antitumorales;
- muchas plantas mantienen el equilibrio ácido-base;
- Las preparaciones a base de hierbas son bien absorbidas incluso por un organismo debilitado en cualquier etapa de la patología;
- Las hierbas mejoran la adaptación del cuerpo a las nuevas condiciones de vida y facilitan el transcurso del período postoperatorio.
Las plantas medicinales se pueden utilizar tanto secas como recién recolectadas. Se utilizan para preparar infusiones y decocciones. Los siguientes tipos de hierbas son relevantes para el ameloblastoma:
- El Catharanthus es un semiarbusto con actividad antitumoral. Para preparar la tintura, tome 2 cucharadas de ramitas y hojas de la planta, vierta 250 ml de vodka, consérvelo en un lugar oscuro durante 10 días y fíltrelo. Tome 5 gotas media hora antes de las comidas, aumentando la dosis diariamente hasta 10 gotas al día. La duración del tratamiento es de 3 meses. ¡Precaución: la planta es venenosa!
- El malvavisco es una planta expectorante y antiinflamatoria reconocida, igualmente eficaz en diversos procesos tumorales. Se vierte una cucharada de rizoma triturado en un termo con 200 ml de agua hirviendo, se deja reposar durante 15 minutos, se vierte en una taza y se deja enfriar a temperatura ambiente durante 45 minutos, luego se filtra. Se toma por vía oral tres veces al día después de las comidas, 50-100 ml, durante 2-3 semanas.
- El rizoma de esta planta contiene un terpenoide con efecto analgésico y reconstituyente. Prepare una infusión de 1 cucharada de raíz triturada por 200 ml de agua hirviendo. Tome 50 ml al día (divididos en dos dosis).
- Agracejo: contiene un alcaloide que se utiliza con éxito para tratar incluso tumores malignos. Las raíces y los brotes jóvenes de agracejo (20 g) se vierten en 400 ml de agua hirviendo, se hierven durante 15 minutos y se dejan en infusión durante unas 3-4 horas. Se filtra y se completa el volumen con agua hirviendo hasta 500 ml. Se toma 50 ml 4 veces al día.
- Siempreviva: excelente para aliviar espasmos y eliminar el dolor después de una cirugía. Para preparar la infusión, tome 3 cucharadas de la planta triturada, vierta 200 ml de agua hirviendo, deje reposar durante 40 minutos y filtre. Complete el volumen a 200 ml con agua hirviendo. Tome 50 ml tres veces al día media hora antes de las comidas durante un mes.
- Raíz de bardana: tiene efecto antitumoral. Se toma por vía oral en decocción (10 g por 200 ml de agua), 100 ml dos veces al día, durante un mes.
- Sedum: una decocción e infusión de esta hierba mejora el metabolismo, tonifica, alivia el dolor y detiene la inflamación. Prepare una infusión con 200 ml de agua hirviendo y 50 g de hojas secas trituradas. Beba de 50 a 60 ml al día.
- Cardo: previene la recaída de tumores. La infusión se prepara a razón de 1 cucharada de hojas por 200 ml de agua hirviendo. Tomar 100 ml del remedio 3 veces al día.
- Caléndula: promueve la reabsorción de focos patológicos, la purificación sanguínea y la cicatrización de heridas. Tome la tintura de farmacia: 20 gotas 15 minutos antes de las comidas (con agua) tres veces al día durante un mes.
El uso de plantas medicinales debe ser aprobado por el médico tratante. Nunca deben utilizarse como sustituto del tratamiento tradicional. [ 24 ]
Tratamiento quirúrgico
El tratamiento consiste en la extirpación quirúrgica del ameloblastoma. En caso de inflamación purulenta, el cirujano realiza la higienización de la cavidad oral. Se enuclea la neoplasia y se lavan las paredes con fenol: esto es necesario para iniciar los procesos necróticos en los elementos tumorales y ralentizar su desarrollo. Si la operación se realiza en la región mandibular, se realizan además injertos óseos y prótesis dentales con el uso constante de un dispositivo ortopédico. Al finalizar la operación, no se sutura la cavidad para reducir el riesgo de recurrencia del tumor. En lugar de suturar, se utiliza un taponamiento, que promueve la epitelización de las paredes de la cavidad. [ 25 ]
En casos crónicos complejos, se realiza una desarticulación parcial de la mandíbula (torsión quirúrgica de la mandíbula a lo largo del borde del espacio articular, que no requiere serrado óseo). En lugar de la parte extirpada de la mandíbula, se implanta una placa ósea mediante un dispositivo ortopédico especial.
Si por alguna razón la extirpación del ameloblastoma es imposible, o si el tumor se vuelve maligno, se prescribe radioterapia. [ 26 ]
Tras la cirugía, a los pacientes sometidos a cirugía se les prescribe un tratamiento con antibióticos y se les proporciona la nutrición básica postoperatoria. Durante varias semanas, el paciente no debe ingerir alimentos duros ni ásperos, y después de cada comida, debe enjuagarse la boca con una solución especial. [ 27 ]
La extirpación del ameloblastoma se realiza de la siguiente manera:
- Si la neoplasia se localiza en la masa ósea, se realiza una resección mandibular parcial.
- Si el ameloblastoma es grande y se extiende hasta el borde del maxilar inferior, se realiza una resección mandibular transversal. Si la rama presenta daño grave y el proceso condilar está afectado, se indica la exarticulación del maxilar inferior y la neoplasia hasta los bordes del tejido sano.
- Para prevenir el crecimiento recurrente del tumor, el cirujano debe comprender y cumplir los principios de los tratamientos ablásticos y antiblásticos.
El paciente es tratado en el hospital durante aproximadamente 2 semanas, después de lo cual es transferido a observación ambulatoria con visita obligatoria al médico:
- durante el primer año después de la cirugía, cada tres meses;
- durante los próximos tres años, una vez cada seis meses;
- luego anualmente.
Prevención
Para prevenir complicaciones como procesos inflamatorios, fracturas patológicas y neoplasias malignas en la etapa preoperatoria, es necesario detectar el ameloblastoma lo antes posible. Se recomienda un tratamiento complejo con fármacos sintomáticos y antibióticos para todos los pacientes, sin excepción.
Para prevenir el sangrado durante la etapa de recuperación postoperatoria, es necesario monitorear la calidad de la coagulación sanguínea y los indicadores de presión arterial.
La prevención de efectos adversos tardíos está estrechamente relacionada con el diagnóstico cualificado y el modelado estereolitográfico preliminar. Se considera óptima la intervención radical con posterior cirugía plástica ósea, con la instalación de endoprótesis e implantes celo, cirugía plástica de contorno y medidas microvasculares para trasplantes.
Pronóstico
El ameloblastoma suele diagnosticarse en etapas tardías de crecimiento, debido a la escasa intensidad de los síntomas y a su escasa diseminación. La principal opción de tratamiento para el tumor es su extirpación inmediata con reconstrucción posterior (si es posible).
El factor básico para un pronóstico favorable es el diagnóstico precoz de la enfermedad y el tratamiento oportuno y calificado, que incluye la extirpación quirúrgica, la coagulación química o eléctrica, la radioterapia o una combinación de cirugía y radiación.
El resultado posterior de la recuperación postoperatoria depende del volumen y la naturaleza del tratamiento realizado, incluida la cirugía. Por ejemplo, la extirpación radical de la mandíbula inferior conlleva la aparición de defectos estéticos significativos, así como la alteración del habla y la masticación. [ 28 ]
El objetivo principal de la rehabilitación de los pacientes sometidos a intervenciones radicales es la corrección de la función mandibular. Para ello, se realiza cirugía plástica ósea, ya sea primaria o diferida, con posterior prótesis dental. El alcance de dicha intervención lo determina un cirujano maxilofacial.
En la actualidad, los métodos de prótesis dentales individuales después de la extirpación del ameloblastoma de un paciente no están suficientemente desarrollados, a pesar de que la restauración de la configuración facial y la funcionalidad de la mandíbula es un punto importante de la rehabilitación social y médica.

