
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Atelectasia pulmonar: en forma de disco, derecha, izquierda, lóbulo superior, inferior, medio
Médico experto del artículo.
Último revisado: 04.07.2025
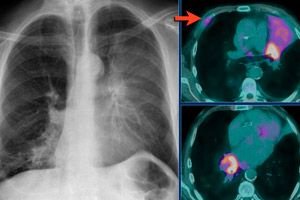
En neumología clínica, el complejo de síntomas que acompaña a la compactación de áreas del parénquima pulmonar y la ausencia de aire en su zona de intercambio de gases (alvéolos y conductos alveolares) se denomina atelectasia pulmonar, es decir, expansión incompleta de sus lóbulos o segmentos individuales con pérdida de la función alveolar.
La atelectasia provoca una reducción significativa del volumen respiratorio y de la ventilación de los pulmones y, en caso de daño total del tejido pulmonar portador de aire, una insuficiencia respiratoria con desenlace mortal.
Según la CIE-10, esta condición patológica tiene el código J98.1.
Epidemiología
Según la Revista Americana de Medicina Respiratoria y de Cuidados Críticos (American Journal of Respiratory and Critical Care Medicine), la atelectasia pulmonar tras la anestesia inhalatoria se presenta en el 87 % de los pacientes quirúrgicos estadounidenses y en el 54-67 % de los canadienses. La incidencia de esta complicación pulmonar tras la cirugía cardíaca abierta en países desarrollados se sitúa actualmente en el 15 %, con una tasa de mortalidad del 18,5 %, lo que representa el 2,79 % de la mortalidad total por complicaciones de las intervenciones quirúrgicas.
En los últimos 20 años, el número de bebés prematuros ha aumentado de forma constante en todo el mundo, según la OMS. Los nacimientos prematuros (que ocurren antes de la semana 37 de gestación) representan el 9,6 % de los 12,6 millones de nacimientos anuales. Sin embargo, esta cifra varía según la región, registrándose la mayor proporción de nacimientos prematuros en África (11,8 %) y la menor en Europa (6,3 %).
En los Estados Unidos, el síndrome de dificultad respiratoria neonatal es una de las cinco principales causas de muerte infantil y representa el 5,6% de las muertes.
Y la atelectasia congénita es la causa del 3,4% de las muertes de recién nacidos.
La atelectasia también es común en niños pequeños porque sus vías respiratorias son más estrechas y muchas estructuras aún se están formando.
Causas atelectasia pulmonar
No existe una causa única de atelectasia pulmonar para todas las variedades de esta patología. Por lo tanto, los tipos que difieren en el tamaño del área afectada (atelectasia parcial (atelectasia focal, aislada o segmentaria) y atelectasia total o colapso pulmonar) pueden tener diferentes etiologías.
Para explicar la patogenia de la atelectasia pulmonar, cabe recordar que los alvéolos broncopulmonares se presentan como burbujas separadas por tabiques de tejido conectivo, atravesados por una red de capilares donde la sangre arterial se oxigena (es decir, absorbe el oxígeno inhalado) y la sangre venosa libera dióxido de carbono. Con la atelectasia, se altera la ventilación de una parte de los pulmones y disminuye la presión parcial de oxígeno en el aire que llena los alvéolos, lo que altera el intercambio gaseoso en la circulación pulmonar.
Los neumólogos determinan los tipos de atelectasia según las características de su localización en las estructuras que transportan aire (atelectasia del pulmón derecho, atelectasia del pulmón izquierdo, atelectasia del lóbulo pulmonar (inferior, medio o superior)) o según su patogenia. Así, la atelectasia primaria, también conocida como atelectasia congénita, se presenta en recién nacidos con anomalías en la apertura pulmonar (especialmente en casos de prematuridad); se profundizará en ella más adelante, en la sección Atelectasia en recién nacidos.
Todos los demás casos se consideran condiciones secundarias o adquiridas, entre las que se encuentran las atelectasias obstructivas u obstructivas y las no obstructivas (incluidas las atelectasias por compresión y distensión).
Dado que el lóbulo medio derecho del pulmón es el más estrecho y está rodeado por un gran volumen de tejido linfoide, la atelectasia del lóbulo medio del pulmón se considera la más común.
La atelectasia obstructiva (en la mayoría de los casos parcial) se diagnostica cuando el colapso del pulmón se produce por aspiración de las vías respiratorias por un cuerpo extraño (que bloquea el paso del aire) o masas que entran durante la enfermedad por reflujo gastroesofágico; bloqueo de los bronquios por exudado mucoso durante la bronquitis obstructiva, traqueobronquitis grave, enfisema, bronquiectasias, neumonía eosinofílica e intersticial aguda y crónica, asma, etc.
Por ejemplo, la atelectasia en la tuberculosis (generalmente segmentaria) se desarrolla con mayor frecuencia cuando los bronquios están obstruidos por coágulos de sangre o masas caseosas de las cavernas; también, en la tuberculosis, los tejidos granulomatosos demasiado grandes pueden presionar el tejido de los bronquiolos.
Las etapas de la atelectasia obstructiva total, independientemente de la ubicación, progresan de una a otra con un rápido deterioro del estado del paciente, a medida que el oxígeno, el dióxido de carbono y el nitrógeno se absorben en los alvéolos “bloqueados” y cambia la composición general de los gases sanguíneos.
La disfunción del tejido pulmonar causada por atelectasia por compresión se debe a su compresión extratorácica o intratorácica por ganglios linfáticos hipertrofiados, neoplasias fibrosas agrandadas, tumores grandes, derrame pleural, etc., lo que provoca el colapso de los alvéolos. Los especialistas observan atelectasia con frecuencia en casos de cáncer de pulmón, timomas o linfomas localizados en el mediastino, carcinoma broncoalveolar, etc.
En caso de daño total del parénquima pulmonar, se puede diagnosticar atelectasia total y colapso pulmonar. Cuando, debido a un traumatismo torácico, se rompe su opresión y entra aire en la cavidad pleural, se desarrolla un neumotórax a tensión con atelectasia (aunque atelectasia no es sinónimo de neumotórax).
La llamada atelectasia discoide o lamelar es una atelectasia por compresión y recibe su nombre debido a la imagen de la sombra en la radiografía, en forma de franjas transversales alargadas.
La atelectasia por distensión o funcional (con mayor frecuencia segmentaria y subsegmentaria, localizada en los lóbulos inferiores) se asocia etiológicamente con la supresión de la actividad neuronal del centro respiratorio del bulbo raquídeo (en lesiones y tumores cerebrales, con anestesia general por inhalación, administrada a través de una mascarilla o un tubo endotraqueal); con una disminución de la función diafragmática en pacientes encamados; con un aumento de la presión en la cavidad abdominal debido a la hidropesía y al aumento de la formación de gases en el intestino. En el primer caso, existen causas iatrogénicas de atelectasia: con la anestesia endotraqueal, la presión y la absorción de gases en los tejidos pulmonares cambian, causando el colapso de los alvéolos. Como señalan los cirujanos, la atelectasia es una complicación común de diversas cirugías abdominales.
Algunas fuentes distinguen la atelectasia contráctil (constricción), que se produce por una disminución del tamaño de los alvéolos y un aumento de la tensión superficial durante espasmos bronquiales, lesiones, intervenciones quirúrgicas, etc.
La atelectasia puede ser un síntoma de una serie de enfermedades pulmonares intersticiales que dañan los tejidos que rodean los alvéolos: alveolitis alérgica exógena (neumonitis alérgica o neumoconiosis), sarcoidosis pulmonar, bronquiolitis obliterante (neumonía criptogénica), neumonía intersticial descamativa, histiocitosis pulmonar de Langerhans, fibrosis pulmonar idiopática, etc.
Factores de riesgo
Los factores de riesgo de atelectasia incluyen:
- edad menor de tres años o mayor de 60;
- reposo prolongado en cama;
- alteración de la función de deglución, especialmente en los ancianos;
- enfermedades pulmonares (ver arriba);
- fracturas de costillas;
- embarazo prematuro;
- cirugías abdominales bajo anestesia general;
- debilidad de los músculos respiratorios debido a distrofia muscular, lesión de la médula espinal u otra condición neurogénica;
- deformidades del pecho;
- el uso de medicamentos cuyos efectos secundarios se extienden al sistema respiratorio (en particular, somníferos y sedantes);
- obesidad (exceso de peso corporal);
- de fumar.
Síntomas atelectasia pulmonar
Los primeros signos de una función pulmonar incompleta son dificultad para respirar y disminución de la expansión de la pared torácica al inhalar.
Si el proceso patológico ha afectado una pequeña zona de los pulmones, los síntomas de atelectasia pulmonar son mínimos y se limitan a una sensación de falta de aire y debilidad. Cuando la lesión es significativa, la persona palidece; la nariz, las orejas y las yemas de los dedos se tornan azuladas (cianosis); aparecen dolores punzantes en el lado afectado (poco frecuentes). Se puede observar fiebre y aumento de la frecuencia cardíaca (taquicardia) cuando la atelectasia se acompaña de una infección.
Además, los síntomas de atelectasia incluyen: respiración irregular, rápida y superficial; caída de la presión arterial; pies y manos fríos; disminución de la temperatura; tos (sin esputo).
Si la atelectasia se desarrolla en el contexto de una bronquitis o bronconeumonía y la lesión es extensa, se observa una exacerbación repentina de todos los síntomas y la respiración se vuelve rápida, superficial y arrítmica, a menudo con sibilancias.
Los síntomas de atelectasia en recién nacidos se manifiestan con sibilancias, gemido al exhalar, respiración irregular con apnea, dilatación de las fosas nasales, cianosis facial y de toda la piel, y retracción de la piel en los espacios intercostales al inhalar (del lado donde se desarrolla la atelectasia). También se observan aumento de la frecuencia cardíaca, disminución de la temperatura corporal, rigidez muscular y convulsiones.
Atelectasia en recién nacidos
La atelectasia en el recién nacido o atelectasia primaria es la principal causa del llamado síndrome de dificultad respiratoria del recién nacido (código CIE-10 – P28.0-P28.1).
La atelectasia congénita se produce debido a la obstrucción de las vías respiratorias por aspiración de líquido amniótico o meconio, lo que provoca un aumento de la presión en los pulmones y la cavidad pleural, así como daño al epitelio alveolar. Esta patología también puede ser consecuencia del subdesarrollo intrauterino de los tejidos pulmonar y bronquial (síndrome de Wilson-Mikiti), displasia broncopulmonar (en niños nacidos con una edad gestacional menor de 32 semanas), displasia alveolar o alveolocapilar congénita, neumonía intrauterina y trastorno congénito de la secreción de surfactante.
Este último factor es de particular importancia en la patogénesis de la atelectasia congénita. Normalmente, las paredes alveolares no se adhieren entre sí gracias al surfactante producido por células especiales de la membrana basal alveolar (alveolocitos tipo II), una sustancia proteico-fosfolípida con propiedades tensioactivas (capacidad de reducir la tensión superficial), que recubre las paredes alveolares desde el interior.
La síntesis de surfactante en los pulmones fetales comienza después de la semana 20 de desarrollo embrionario, y el sistema surfactante pulmonar del niño está listo para expandirse al nacer solo después de la semana 35. Por lo tanto, cualquier retraso o anomalía en el desarrollo fetal y la falta de oxígeno intrauterino pueden causar una deficiencia de surfactante. Además, se ha encontrado una conexión entre este trastorno y mutaciones en los genes de las proteínas surfactantes SP-A, SP-B y SP-C.
Según observaciones clínicas, con una deficiencia de surfactante endógeno, se desarrollan atelectasias diseminadas disontogénicas con edema del parénquima pulmonar, distensión excesiva de las paredes de los vasos linfáticos, aumento de la permeabilidad capilar y estancamiento sanguíneo. Su consecuencia natural es hipoxia aguda e insuficiencia respiratoria.
Además, la atelectasia en prematuros, en casos de desprendimiento de placenta, asfixia perinatal, diabetes mellitus en embarazadas y partos quirúrgicos puede ser síntoma de la presencia de fibras coaguladas de la proteína fibrilar hialina en las paredes alveolares (síndrome de la membrana hialina, hialinosis pulmonar, hialinosis endoalveolar del recién nacido o síndrome de dificultad respiratoria tipo 1). En lactantes a término y niños pequeños, la atelectasia puede estar provocada por una enfermedad genética como la fibrosis quística.
Complicaciones y consecuencias
Las principales consecuencias y complicaciones de la atelectasia:
- hipoxemia (disminución del nivel de oxígeno en la sangre debido a una mecánica respiratoria deteriorada y una reducción del intercambio de gases pulmonares);
- disminución del pH sanguíneo (acidosis respiratoria);
- aumento de la carga sobre los músculos respiratorios;
- neumonía por atelectasia (con desarrollo de un proceso inflamatorio infeccioso en la parte atelectásica del pulmón);
- cambios patológicos en los pulmones (sobreestiramiento de lóbulos intactos, neumosclerosis, bronquiectasias, degeneración cicatricial de parte del parénquima pulmonar, quistes de retención en la zona bronquial, etc.);
- asfixia e insuficiencia respiratoria;
- estrechamiento de la luz de los vasos arteriales y venosos de los pulmones.
Diagnostico atelectasia pulmonar
Para diagnosticar la atelectasia, el médico registra todas las quejas y síntomas y realiza un examen físico del paciente con auscultación de sus pulmones con un estetoscopio.
Para identificar la causa se requieren análisis de sangre: general, bioquímico, pH sanguíneo y composición de gases, fibrinógeno, anticuerpos (incluso contra Mycobacterium tuberculosis), factor reumatoide, etc.
El diagnóstico instrumental consiste en la espirometría (determinación del volumen pulmonar) y la oximetría de pulso (determinación del nivel de saturación de oxígeno en sangre).
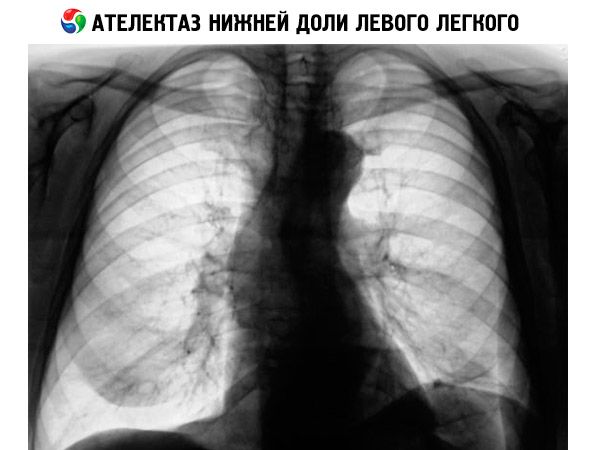
El principal método diagnóstico para esta patología es la radiografía de tórax en proyecciones proximal-distal y lateral. La radiografía para atelectasia permite examinar el estado de los órganos torácicos y visualizar una sombra en la zona de la atelectasia. La imagen muestra claramente la tráquea, el corazón y la raíz pulmonar desviada hacia un lado, así como cambios en las distancias intercostales y la forma de la bóveda diafragmática.
La TC de alta resolución puede detectar atelectasias pulmonares: permite visualizar y clarificar detalles finos de enfermedades pulmonares intersticiales. Las imágenes de TC de alta resolución pueden ayudar a confirmar el diagnóstico de, por ejemplo, fibrosis pulmonar idiopática y evitar la necesidad de una biopsia pulmonar.
La broncoscopia para atelectasia (introducción de un broncoscopio flexible en los pulmones a través de la boca o la nariz) se realiza para examinar los bronquios y obtener una pequeña muestra de tejido. También se utiliza con fines terapéuticos (véase más adelante). Sin embargo, si se necesita más tejido pulmonar de una zona específica identificada mediante radiografía o TC para su examen histológico, se utiliza una biopsia endoscópica quirúrgica.
¿Qué es necesario examinar?
Diagnóstico diferencial
El diagnóstico diferencial realizado durante el examen radiográfico de los pacientes tiene como objetivo diferenciar esta patología de la neumonía, el proceso inflamatorio crónico en los bronquios, la broncoestenosis debida a la infección tuberculosa, el secuestro pulmonar, las formaciones quísticas y tumorales, etc.
Tratamiento atelectasia pulmonar
El tratamiento de la atelectasia varía según la etiología, la duración y la gravedad de la enfermedad en la que se desarrolla.
La atelectasia en recién nacidos se trata con traqueotomía para abrir la vía aérea, asistencia respiratoria (respiración con presión positiva) y administración de oxígeno. Sin embargo, el uso prolongado de altas concentraciones de oxígeno agrava el daño al tejido pulmonar y puede provocar fibroplasia retrolental en prematuros. En la mayoría de los casos, se requiere ventilación artificial para asegurar la oxigenación arterial.
Los medicamentos para la atelectasia en recién nacidos (sustitutos del surfactante Infasurf, Survanta, Sukrim, Surfaxim) se administran en la tráquea del niño a intervalos iguales y la dosis se calcula en función del peso corporal.
Si la atelectasia se debe a una obstrucción de las vías respiratorias, primero se eliminan las causas de la obstrucción. Esto puede implicar la extracción de coágulos con un dispositivo de succión eléctrica o mediante una broncoscopia (seguida del lavado de los bronquios con soluciones antisépticas). En ocasiones, el drenaje postural con tos es suficiente: el paciente tose acostado de lado, con la cabeza más baja que el pecho, y todo lo que obstruya las vías respiratorias se expulsa con la tos.
Se recetan antibióticos para combatir la infección que casi siempre acompaña a la atelectasia obstructiva secundaria (ver Antibióticos para la neumonía).
En caso de desarrollo de atelectasia por distensión con hipoxia en pacientes encamados, se realiza tratamiento fisioterapéutico mediante presión constante durante la inhalación de una mezcla de oxígeno y dióxido de carbono; sesiones de UHF y electroforesis con fármacos. La gimnasia respiratoria para la atelectasia (aumento de la profundidad y el ritmo de la respiración) y el masaje terapéutico para la atelectasia pulmonar tienen un efecto positivo, lo que permite una evacuación acelerada del exudado.
Si la causa de la atelectasia es un tumor, puede ser necesaria quimioterapia, radioterapia y cirugía. La cirugía también se utiliza cuando es necesario extirpar la zona afectada del pulmón debido a necrosis.
Según los médicos, la atención de emergencia para la atelectasia solo puede brindarse mediante hospitalización urgente. En un centro médico, los pacientes reciben inyecciones de estrofantina, alcanfor y corticosteroides. Para estimular la respiración, se pueden usar analépticos respiratorios, por ejemplo, dietilamida del ácido nicotínico (Nicetamida): 1-2 ml por vía parenteral hasta tres veces al día; gotas por vía oral (20-30 gotas dos o tres veces al día); etimizol (en comprimidos: 50-100 mg tres veces al día; en solución al 1,5%: por vía subcutánea o intramuscular). Los efectos secundarios de ambos fármacos incluyen mareos, náuseas, aumento de la ansiedad y alteraciones del sueño.
Prevención
En primer lugar, la prevención de atelectasias se centra en los pacientes programados para cirugía con anestesia inhalatoria o que ya se han sometido a cirugía. Para prevenir el daño pulmonar, se recomienda dejar de fumar al menos un mes y medio o dos antes de la cirugía y aumentar la ingesta de agua. En el caso de los pacientes operados, es necesario realizar ejercicios de respiración y mantener una humedad adecuada en las habitaciones. Además, los médicos recomiendan no permanecer en cama ni moverse siempre que sea posible (al mismo tiempo, esto es una buena manera de prevenir adherencias posoperatorias).
Los médicos también recomiendan encarecidamente tratar correctamente las enfermedades respiratorias (especialmente en los niños) y no permitir que se vuelvan crónicas.
Pronóstico
Los médicos dan un pronóstico favorable para esta patología pulmonar en la atelectasia por compresión y distensión. El pronóstico de la atelectasia obstructiva depende de muchos factores: su causa, el estado del paciente y la calidad y la prontitud de la atención médica.
En cuanto a la atelectasia en los recién nacidos, hoy en día la tasa de mortalidad de los niños con atelectasia primaria y síndrome de dificultad respiratoria del recién nacido es de 15-16 de cada cien casos.


 [
[