
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Balantidiasis: todo sobre la enfermedad, guías clínicas
Médico experto del artículo.
Último revisado: 04.07.2025
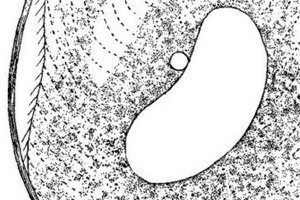
La balantidiasis es una enfermedad intestinal infecciosa causada por protozoos, causada por infusorios ciliados (balantidia). Se acompaña de cambios ulcerativos e inflamatorios en las paredes del intestino grueso, que se manifiestan clínicamente con dolor abdominal, diarrea, pérdida de peso y signos de intoxicación. La enfermedad suele ser grave, con una alta probabilidad de muerte si se retrasa el tratamiento.
Epidemiología
La balantidiasis se registra principalmente en zonas rurales. La enfermedad está especialmente extendida en regiones de África, Latinoamérica y países asiáticos. Según las estadísticas, son los habitantes de estas regiones quienes padecen balantidiasis con mayor frecuencia: actualmente, se estima que alrededor de 200 millones de personas están infectadas.
La enfermedad se propaga principalmente por la falta de métodos adecuados para tratar a los pacientes portadores del microorganismo patógeno.
La tasa de mortalidad por balantidiasis es bastante alta, entre el 10 y el 30 %. Esta alta tasa se debe a la frecuente aparición de complicaciones y al rápido deterioro del organismo del paciente.
En nuestro país, la enfermedad también es relativamente común: esto se ve facilitado por el desprecio generalizado por las normas sanitarias e higiénicas, el apoyo social insuficiente de la población y la falta de atención necesaria por parte de la comunidad médica (actividades educativas y preventivas débiles).
 [ 9 ]
[ 9 ]
Causas balantidiasis
El agente causal de la enfermedad intestinal zoonótica denominada "balantidiasis" es el organismo unicelular Balantidia coli, que existe en variantes vegetativa y quística. Balantidia coli es el protozoo patógeno más grande. La variante vegetativa presenta una forma ovoide con una cavidad oral en el borde anterior. El cuerpo está cubierto de cilios longitudinales (el microorganismo los necesita para desplazarse). El diámetro del quiste es de aproximadamente 50 µm.
La balantidiasis se adquiere por personas que tienen contacto directo con cerdos o con productos vegetales o agua infectada con quistes.
Se consideran causas inmediatas:
- ignorando las normas sanitarias e higiénicas;
- incumplimiento de las condiciones sanitarias para el cuidado de los cerdos;
- incumplimiento de las normas de higiene personal;
- consumo de agua potable contaminada, verduras sin lavar, etc.
Factores de riesgo
La incidencia es mayor en las zonas rurales: aproximadamente el 5% de los habitantes de las aldeas padece balantidiasis. Los trabajadores de granjas y complejos porcinos corren un riesgo especial, ya que los cerdos son los animales más frecuentemente afectados por el patógeno. Las personas se infectan por vía feco-oral, a través de manos sin lavar y al consumir agua o alimentos contaminados.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Patogenesia
La infección humana puede ocurrir tras la entrada del agente causal de la balantidiasis (principalmente quistes) en el sistema digestivo. La balantidia puede permanecer en la cavidad intestinal humana durante un tiempo prolongado sin desarrollar patología. El agente infeccioso suele asentarse en el segmento inferior del intestino delgado. La penetración en el tejido intestinal no ocurre en todos los casos, y se desconoce la razón exacta de esta selectividad.
El daño tisular causado por balantidia afecta principalmente al ciego, el colon sigmoide y el recto. En la etapa inicial de la balantidiasis, se forman zonas de hinchazón y enrojecimiento en la estructura plegada de las membranas mucosas. Posteriormente, se forma un foco erosivo. Los patógenos penetran profundamente en los tejidos, aparecen hemorragias y procesos necróticos. Las masas necróticas son rechazadas y en su lugar se forma una cavidad que penetra en la luz intestinal. Las úlceras se caracterizan por bordes irregulares, bordes gruesos y escindidos, y un fondo irregular cubierto de secreción purulenta-sanguinolenta. Existe una alta probabilidad de perforación ulcerativa, con un proceso inflamatorio posterior en forma de peritonitis.
Estadios de la balantidiasis según datos patogénicos:
- Etapa infecciosa (los balantidios ingresan al sistema digestivo humano, como resultado de lo cual la persona se convierte en portadora o desarrolla la enfermedad).
- La etapa de penetración de un agente infeccioso en la pared intestinal con un mayor desarrollo del proceso inflamatorio (la enzima hialuronidasa facilita la penetración del agente en la pared intestinal, se desarrolla inflamación, cambia la composición de la flora intestinal y se afecta el intestino grueso).
- Etapa de intoxicación (como resultado del proceso inflamatorio, los componentes tóxicos se absorben en el torrente sanguíneo y se desarrolla un síndrome de intoxicación, que se manifiesta como fatiga, dolor de cabeza e insomnio).
- Etapa diarreica (se afectan los intestinos, aparecen frecuentes heces blandas con partículas mucosas y sanguinolentas y olor a “podrido”, aparecen síntomas de deshidratación, el paciente pierde peso rápidamente).
- Etapa abdominal (aparece dolor en abdomen bajo, tenesmo, dolor a la palpación de la zona de proyección intestinal).
- Etapa de diseminación de Balantidia (el patógeno se propaga a través del torrente sanguíneo al sistema de ganglios linfáticos mesentéricos, al hígado, al sistema genitourinario y a los pulmones).
- Etapa de desarrollo de las complicaciones (se observan perforación de la úlcera, peritonitis, hemorragia interna, infección secundaria).
Fuente de distribución de la balantidiasis
Los cerdos se consideran la principal fuente de propagación del patógeno de la balantidiasis: su invasión se estima en un 60-80 %. En algunos casos, una persona puede ser portadora, pero la infección por estos animales está prácticamente excluida: en el cuerpo humano, la formación de quistes es rara y en pequeñas cantidades.
La infección con la variante vegetativa se considera imposible, ya que estas formas mueren rápidamente tanto fuera del organismo vivo como en el contenido ácido del estómago.
La variante quística puede permanecer viable en un entorno de cría de cerdos hasta 14 días y en el suelo hasta 244 días. Al tratarse con líquidos desinfectantes, los quistes mueren en pocas horas.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Vías de infección
La vía de infección es feco-oral. El contagio se produce a través de las manos sucias, el agua potable contaminada y las verduras o frutas sin lavar (agua, alimentos y vías de contacto).
Síntomas balantidiasis
La duración del período de incubación de la balantidiasis se determina en un promedio de 2 semanas (el período mínimo registrado fue de cinco días y el máximo de 30 días).
La balantidiasis no siempre presenta síntomas, ya que puede presentarse de forma latente y como portadora. En otros casos, se diagnostican formas agudas y crónicas de la patología, a menudo en combinación con otros procesos inflamatorios y parasitarios (por ejemplo, amebiasis, shigelosis, etc.).
- La forma aguda de balantidiasis se caracteriza por un inicio repentino. Los primeros signos del problema son fatiga general, dolor de cabeza, pérdida de apetito, náuseas y un marcado aumento de la temperatura. Pronto se agregan síntomas de daño intestinal: dolor abdominal, espasmos, necesidad frecuente e ineficaz de defecar y diarrea. Las heces son líquidas, con partículas de sangre y pus, y malolientes; la defecación se observa de 3 a 4 a 18 a 20 veces al día. El paciente se cansa rápidamente y pierde peso; la superficie de la lengua se cubre con una capa sucia; la palpación del abdomen a lo largo del intestino es dolorosa. Es posible la hepatomegalia. Endoscópicamente, se puede detectar un proceso inflamatorio catarral-hemorrágico y la formación de úlceras. El análisis de biopsia indica la acumulación de balantidia en los tejidos submucosos, así como en los bordes de las úlceras y en los abscesos. Si no se trata durante 6 a 8 semanas, el curso agudo de la balantidiasis se transforma en crónico.
- La balantidiasis crónica suele ser recurrente: las exacerbaciones duran de una semana a un mes, y el período de calma, de tres a seis meses. Los signos de intoxicación no se manifiestan completamente y la fiebre no siempre aumenta. El cuadro clínico principal se manifiesta por signos locales: heces blandas frecuentes con moco, pus y sangre. El examen permite observar la superficie "saburral" de la lengua y el dolor a la palpación del intestino grueso. También es posible que la balantidiasis crónica no sea recurrente, sino continua. Esta opción siempre se manifiesta por un aumento del agotamiento y la caquexia del paciente.
 [ 30 ]
[ 30 ]
Balantidiasis en hombres
Se pueden registrar casos de balantidiasis en homosexuales durante el contacto sexual anal con un portador que padece una forma crónica de la enfermedad. En un hombre enfermo, se desarrolla un proceso inflamatorio combinado del cuero cabelludo y la capa interna del prepucio. Se pueden formar úlceras dolorosas cubiertas de granulaciones, con secreción purulenta fétida, inflamación y agrandamiento de los ganglios linfáticos inguinales. En ocasiones, las personas con orientación sexual no tradicional presentan úlceras verrugosas en la zona genital y el ano. Las complicaciones en este caso son prostatitis y epididimitis.
 [ 31 ]
[ 31 ]
Balantidiasis en niños
Los niños pueden infectarse con balantidiasis al beber agua contaminada o comer verduras sin lavar. Las muertes de niños enfermos suelen deberse a un tratamiento inadecuado: la enfermedad se confunde con una diarrea común o una intoxicación alimentaria, por lo que se trata de forma fundamentalmente incorrecta. Además, a menudo se registra una forma latente de balantidiasis.
La balantidiasis en la infancia se manifiesta con diarrea sanguinolenta de tipo disentérico. Los síntomas generales se complementan con daño a otros órganos internos (hígado, pulmones). Por lo general, la enfermedad comienza con indigestión, debilidad general, pérdida de apetito y heces blandas frecuentes. Durante varios días, el niño presenta tenesmo: puede pedir ir al baño, pero no defeca. Puede expulsar moco mezclado con pus y sangre. El cuadro clínico se complementa con vómitos, dolor en la parte baja del abdomen y fiebre. El cuerpo del niño se deshidrata rápidamente.
Formas
La balantidiasis puede presentarse de manera típica (con manifestaciones clínicas completas) y atípica (en forma latente o de porte).
Las siguientes variantes de evolución son características de la balantidiasis:
- monoenfermedad;
- enfermedad combinada (la mayoría de las veces combinada con lesiones causadas por amebas, shigella, etc.).
La balantidiasis se diferencia según la gravedad:
- tipo de luz;
- tipo medio-pesado;
- tipo grave de patología.
La naturaleza de la enfermedad puede ser:
- sin complicaciones;
- complicado.
Complicaciones y consecuencias
Las principales complicaciones de la balantidiasis se consideran las siguientes enfermedades:
- La perforación ulcerosa es la formación de un orificio pasante en la pared intestinal. El contenido intestinal penetra en la cavidad abdominal, lo que provoca peritonitis.
- La hemorragia intraintestinal es la liberación de sangre a la cavidad intestinal, con la consiguiente disminución del volumen sanguíneo circulante. Esta complicación es bastante grave y requiere atención médica inmediata.
- El agotamiento general, la pérdida de peso, la caquexia son cuadros críticos que incluyen trastornos metabólicos profundos con una deficiencia creciente de grasas y carbohidratos, con un aumento del catabolismo proteico y una ralentización de su síntesis.
- La adición de una infección secundaria consiste en la infección con otro tipo de microorganismo, en el contexto de una balantidiasis existente.
Resistencia a la balantidiasis
La inmunidad adquirida en la balantidiasis suele ser inestable y no estéril, por lo que una persona que se ha recuperado de la enfermedad no está protegida de recaídas o reinfecciones.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ]
Diagnostico balantidiasis
El diagnóstico comienza con un examen físico:
- Se evalúa el estado general del paciente;
- Se comprueba la presencia de síntomas de deshidratación;
- Se evalúa la funcionalidad del corazón y de la red vascular (se mide la presión arterial, se escuchan los ruidos cardíacos);
- Se palpa la zona abdominal, se comprueban los signos de irritación peritoneal y se determina el estado del hígado.
Es importante examinar visualmente las heces del paciente. Solo después de esto se inician los métodos de investigación de laboratorio.
Un análisis de sangre clínico para balantidiasis revela anemia hipocrómica, leucocitosis neutrofílica, eosinofilia leve y VSG acelerada.
La bioquímica sanguínea muestra hipoalbuminemia e hipoproteinemia.
Las pruebas de laboratorio pueden detectar variantes vegetativas y quistes de Balantidia; también se determinan leucocitos, eritrocitos y moco en heces (coprograma). Además, se encuentra material genético de Balantidia en heces.
El diagnóstico instrumental consiste en los siguientes procedimientos:
- examen ecográfico completo de los órganos internos (ayuda a identificar complicaciones de la balantidiasis);
- endoscopia (fibrocolonoscopia, ayuda a detectar cambios ulcerativos-erosivos en la membrana mucosa del intestino grueso);
- Radiografía general de órganos internos (ayuda a detectar gas libre en la cavidad abdominal causado por perforaciones intestinales).
 [ 47 ]
[ 47 ]
Diagnóstico diferencial
El diagnóstico diferencial debe realizarse con lesiones intestinales bacterianas agudas que cursan con signos de inflamación intestinal hemorrágica: pueden ser lesiones causadas por Shigella, Campylobacter o Salmonella. También es importante la diferenciación con otras patologías parasitarias que cursan con inflamación gastrointestinal (como la amebiasis, la esquistosomiasis y la anquilostomiasis), así como con colitis ulcerosa, enfermedad de Crohn, apendicitis aguda, obstrucción intestinal y tuberculosis intestinal.
Para aclarar el diagnóstico es necesario tener en cuenta la información epidemiológica, sintomática, de laboratorio e instrumental, así como los resultados de métodos diagnósticos adicionales.
¿A quién contactar?
Tratamiento balantidiasis
El uso de medicamentos para la balantidiasis implica la inclusión de fármacos antiparasitarios, sintomáticos, así como agentes para estabilizar el equilibrio de la flora intestinal y la protección inmunológica.
La persona enferma está sujeta a aislamiento, en su domicilio o en el hospital (se la coloca en una habitación separada o en una habitación con otros pacientes con una nosología similar).
El foco infeccioso (lugar de residencia, lugar de trabajo del paciente) se trata según las recomendaciones preventivas para prevenir enfermedades infecciosas por vía fecal-oral. Se entregan platos y artículos del hogar individuales al paciente. Las personas que hayan estado en contacto con el enfermo se someten a un análisis de heces para detectar la presencia de balantidia; no requieren aislamiento. Es posible inscribirse en un dispensario durante todo el año.
El estado asintomático puede dar lugar a una recuperación espontánea, pero en algunos casos se prescribe tratamiento con metronidazol o yodoquinol.
Guías clínicas para el tratamiento de la balantidiasis
Las guías clínicas son un documento normativo y estándar de salud que define los requisitos para brindar atención médica a un paciente con balantidiasis. Esta atención se proporciona en etapas:
- A un paciente con sospecha de balantidiasis se le realizan diagnósticos de laboratorio.
- Después de recibir la confirmación de laboratorio de la balantidiasis, se realizan estudios adicionales para evaluar la probabilidad de complicaciones.
- El tratamiento se prescribe según la gravedad de la enfermedad. Si es necesario, la terapia se ajusta según la aparición de nuevos síntomas o si los medicamentos individuales resultan ineficaces.
- Después de la recuperación, el paciente es incluido en el registro del dispensario.
Medicamentos: ¿qué puede recetar un médico para la balantidiasis?
Tetraciclina |
El tratamiento tiene una duración de 10 días. Los adultos toman 500 mg 4 veces al día; los niños (a partir de los siete años), a razón de 10 mg/kg 4 veces al día (la dosis diaria máxima para un niño es de 2 g). |
Monomicina |
La monomicina se toma por vía oral a razón de 0,6-1,5 g/día, en dos ciclos de cinco días, con un intervalo entre ciclos también de cinco días. |
Metronidazol |
El metronidazol se prescribe en dos o tres ciclos de cinco días, 500 mg tres veces al día. El intervalo entre ciclos es de cinco días. |
Dextrosa |
Se utiliza para la deshidratación según indicaciones. |
Cloruro de sodio |
Se utiliza para la deshidratación según indicaciones. |
Enterol |
Tomar 1 o 2 sobres dos veces al día durante 10 a 14 días. En raras ocasiones, el medicamento puede causar reacciones alérgicas. |
Linex |
Los adultos deben tomar dos cápsulas de Linex tres veces al día. Los efectos secundarios son prácticamente inexistentes; solo en raras ocasiones se han descrito reacciones de hipersensibilidad. |
Esmectita dioctaédrica |
Se prescribe según indicaciones individuales. En dosis altas o con uso prolongado, puede causar estreñimiento. |
Ibuprofeno |
Se prescribe a una dosis de 20-30 mg por kilogramo de peso corporal al día. La dosis promedio es de 200-400 mg cada 4-6 horas. No tome más de 1200 mg al día. Efectos secundarios: dolor de estómago, alergia. |
Paracetamol |
Tomar de 500 a 1000 mg cada cinco horas, sin exceder la dosis diaria de 4000 mg. No se recomienda usar el medicamento durante más de 3 o 4 días. |
No-shpa |
Se prescribe en dosis de 120 a 240 mg/día, divididas en 2 o 3 dosis. Efectos secundarios: dolor de cabeza, disminución de la presión arterial, trastornos del sueño. |
Papaverina |
Administrar por vía intramuscular de 0,5 a 2 ml de solución al 2 %. La duración del tratamiento se determina individualmente. Durante el tratamiento, el paciente puede experimentar cefalea y sequedad bucal. |
Cetirizina |
El medicamento se prescribe en dosis de 10 mg una vez al día. Los efectos secundarios de la cetirizina son trombocitopenia, mareos y reacciones de hipersensibilidad. |
Bromuro de azoxímero |
Inmunoestimulante que se administra por vía subcutánea a dosis de 6 a 12 mg al día durante 5 a 10 días. También es posible la administración intramuscular, sublingual y rectal. Contraindicaciones: menores de 12 años y embarazo. |
Vitaminas para la balantidiasis
Además del tratamiento antibacteriano, la balantidiasis se trata con medicamentos que ayudan a fortalecer el sistema inmunitario: tinturas de eleuterococo, vid de magnolia y ginseng. También se indica la terapia vitamínica.
La mayoría de las vitaminas existentes pueden utilizarse para reforzar el sistema inmunitario, pero en caso de balantidiasis, su dosis debe duplicarse al menos. Esto se debe al mayor consumo de nutrientes durante la infección, así como a su mayor excreción como consecuencia de la deshidratación.
La deficiencia de vitaminas debe compensarse tomando multivitamínicos, tanto durante todo el período de tratamiento como durante la fase de recuperación del cuerpo.
En la lucha contra las infecciones, es fundamental prestar atención a vitaminas como el ácido ascórbico, la riboflavina (vitamina B2 ), el retinol (vitamina A) y el tocoferol (vitamina E). Estas vitaminas participan en el funcionamiento del sistema inmunitario, refuerzan las funciones protectoras de la piel y las mucosas, activan la respuesta de los leucocitos y aceleran los procesos regenerativos.
Las vitaminas para la balantidiasis son parte integral de un tratamiento complejo. Según investigaciones, una terapia vitamínica mejorada, combinada con una dieta equilibrada y rica en vitaminas, puede acortar la duración de la enfermedad y reducir el riesgo de complicaciones.
Tratamiento de fisioterapia para la balantidiasis
Existen numerosos métodos de fisioterapia conocidos que pueden acelerar la recuperación del cuerpo tras el período agudo de balantidiasis. Entre ellos se encuentran, en primer lugar, los procedimientos termales (ozoquerita, fangos terapéuticos, aplicaciones de turba y parafina, terapia UHF), la hidroterapia y la electroforesis con novocaína y papaverina.
Una vez remitidos los síntomas principales se indican los siguientes:
- tomar baños (pino, radón, perla, oxígeno);
- El efecto del calor sobre la región epigástrica (ozoquerita, fangos terapéuticos, parafina).
Los métodos indicados se utilizan únicamente en entornos hospitalarios o ambulatorios.
Fuera del período agudo, se permite el tratamiento con baños y aplicaciones en casa. Después de 8-12 semanas, en la fase de recuperación, se indican tratamientos de spa, terapia de turba y fango, baños de mar y pino, hidroterapia, etc. Se recomienda especialmente a los pacientes visitar sanatorios como Essentuki, Zheleznovodsk, Dorokhovo, etc.
Tratamiento popular para la balantidiasis.
Para aliviar rápidamente los síntomas desagradables de la balantidiasis, pueden ser útiles algunas recetas de medicina tradicional:
- Para 200 ml de agua hirviendo, tome 2 cucharadas de hojas de zarzamora, hierva durante cinco minutos, luego tape con una tapa y una toalla, deje reposar durante media hora y filtre. Beba la poción tres veces al día, un vaso a la vez.
- Añade un cuarto de cucharada de canela molida y una pizca de pimienta picante molida a un vaso de agua hirviendo. Tapa y deja reposar de 20 a 30 minutos. Bebe caliente, todo de una vez. Puedes repetir el procedimiento 2 o 3 veces al día.
- Se vierte fécula de patata (1 cucharadita) en 100 ml de agua a temperatura ambiente, se remueve y se bebe inmediatamente.
- Beba de 100 a 150 ml de tintura de vodka hecha a partir de tabiques de nuez a la vez.
- Mezclar un tercio de cucharadita de sal con 75-85 ml de vodka y beber de una vez.
El arsenal de recetas populares puede complementarse con éxito mediante el uso de infusiones y hierbas. La fitoterapia ayudará con esto.
Tratamiento a base de hierbas
Las siguientes infusiones de hierbas ayudarán a aliviar el curso de la balantidiasis y acelerar la recuperación:
- Tome 2 cucharadas de rizoma de cinquefoil, piñas de aliso y rizoma de ortiga. Manténgalo en un baño maría con 500 ml de agua durante diez minutos y luego déjelo reposar unas dos horas tapado. Tome 100 ml 4 veces al día antes de las comidas.
- Tome cantidades iguales de cinquefoil, rizoma de pimpinela y bolsa de pastor. Infusione 5 cucharadas de la mezcla en 1 litro de agua hirviendo durante varias horas. Tome 100 ml en ayunas, 4 veces al día.
- Tome cantidades iguales de ajenjo, pie de león y raíz de malvavisco. Cocine al vapor 2 cucharadas de la mezcla en 500 ml de agua hirviendo y deje reposar durante 2 horas. Tome 100 ml de la infusión en ayunas, 4 veces al día.
- Tome partes iguales de albahaca plateada, ortiga muerta, llantén y centinodia. Vierta unos 50 g de la mezcla en 500 ml de agua hirviendo y deje reposar durante 30 minutos. Tome de 50 a 60 ml tres veces al día.
- Se prepara una mezcla a partes iguales con el rizoma de centinodia, arándanos y pimpinela. Se vierte una cucharadita de la mezcla en un vaso de agua hirviendo y se deja reposar durante una hora. La infusión se toma a lo largo del día, 100 ml (aproximadamente 5 veces al día).
Homeopatía para la balantidiasis
El tratamiento homeopático tiene muchas ventajas: es eficaz, seguro y apto para adultos, niños y mujeres embarazadas. Sin embargo, en la fase aguda de la balantidiasis, se recomienda tomar medicamentos homeopáticos solo tras consultar con un médico, ya que los medicamentos adicionales pueden ocultar las manifestaciones clínicas y dificultar la determinación de las estrategias del tratamiento tradicional.
¿Qué medicamentos recomienda la homeopatía para la balantidiasis?
- Coloquíntida - se puede recetar para aliviar espasmos y ataques dolorosos;
- Lycopodium – ayuda a eliminar la flatulencia y el exceso de gases en los intestinos;
- Nux vomica – normaliza los procesos digestivos, elimina sustancias tóxicas del cuerpo;
- Hina es un medicamento que suele recetarse durante la recuperación tras la balantidiasis. Su duración es de cinco días.
- Baptisia – ayuda a aliviar los principales síntomas de la enfermedad (indigestión, fatiga, dolor muscular);
- Veratrum album - ayuda con vómitos y diarrea intensos, debilidad general y presión arterial baja.
Prevención
Las medidas preventivas incluyen el mantenimiento de la seguridad personal (respeto de las normas de higiene, hervir el agua, lavar los productos vegetales), la prevención de la contaminación fecal del agua y del suelo (control de la higiene zoológica en las granjas y bases ganaderas, neutralización del estiércol, etc.).
No existe una prevención específica para el desarrollo de la balantidiasis.
Además, es necesario prestar atención a la implementación de tales eventos:
- normas sanitarias e higiénicas, supervisión sanitaria de los lugares de cría y tenencia de cerdos;
- control de plantas procesadoras de carne, instalaciones de servicio de alimentos, sistemas de suministro de agua;
- cumplimiento de la desinfección periódica;
- estricto cumplimiento de las normas de higiene personal, lavarse las manos con jabón, comer únicamente verduras y frutas bien lavadas;
- mantener la higiene alimentaria (comer alimentos frescos y de alta calidad, comer en condiciones adecuadas);
- fortalecer el sistema inmunológico;
- negativa a compartir cosas y utensilios en la vida cotidiana.
Pronóstico
Si el tratamiento de la enfermedad se inició a tiempo y el esquema terapéutico incluyó prescripciones complejas y competentes, el pronóstico puede considerarse favorable. Sin tratamiento, la tasa de mortalidad es del 10-30%.
La mayoría de las veces, la balantidiasis se trata en el hospital. El paciente recibe el alta tras el período agudo de la enfermedad, una vez que el estado general se ha normalizado y los signos patológicos básicos han desaparecido (al cabo de unas tres semanas). Tras la recuperación, el paciente puede retomar su ritmo de vida habitual (ir al trabajo o a la escuela) si los resultados de las pruebas de heces para la presencia de balantidia fueron negativos (tres veces por semana).
 [ 56 ]
[ 56 ]

