
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Eczema en los pezones
Médico experto del artículo.
Último revisado: 04.07.2025
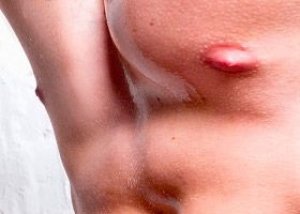
Causas eczema de pezón
Actualmente no existe información fiable al respecto. Muchos creen que el problema se debe a factores internos, como enfermedades de los órganos internos y del sistema digestivo. Es muy posible que la patología se deba a un problema con la glándula tiroides, problemas renales y también con el metabolismo.
Factores externos pueden influir en el desarrollo del eccema. Estos incluyen el contacto con productos químicos, tintes, disolventes y otros agentes. Infecciones como estreptococos y estafilococos pueden provocar lesiones. El exceso de trabajo, el estrés y los medicamentos desempeñan un papel especial en este aspecto.
La piel está estrechamente relacionada con el funcionamiento de los órganos internos. Los productos tóxicos que entran en los intestinos y se forman en ellos se excretan junto con las heces. Cualquier alteración ralentiza esta excreción, y todo permanece en el cuerpo. Por lo tanto, la piel sufre. Una situación similar ocurre con los problemas renales. Si las alteraciones se observan durante un período prolongado, el efecto de las toxinas aumenta, lo que conduce al desarrollo de eccema. Una reacción alérgica a menudo provoca daños en la piel.
Patogenesia
El eccema es familiar para muchos, pues se originó en la antigüedad. Es cierto que cada año aumenta rápidamente el número de causas que lo causan. Se añaden nuevos factores que modifican su etiología y patogénesis. El principal factor de desarrollo es la alteración del sistema nervioso central. A menudo, todo ocurre debido a la penetración de infecciones en el organismo. Las reacciones alérgicas, la mala herencia y el sistema inmunitario débil son otros factores que contribuyen al desarrollo de la lesión.
El problema clásico siempre se ha considerado la presencia de un proceso alérgico. Comienza con una reacción inmunitaria de naturaleza patológica. Esta es la que forma lesiones y procesos inflamatorios en la piel. Los cambios inmunitarios desempeñan un papel importante. La mayoría de las personas con eccema presentan cambios pronunciados en las inmunoglobulinas IgG e IgE. Además, los niveles de IgM están reducidos.
El sistema inmunitario se debilita debido a la presencia de anticuerpos infecciosos. Todo esto conduce al desarrollo de un proceso inflamatorio o una recaída. Como resultado, se observan cambios patológicos en la piel. No olvide que el problema también es de naturaleza neurogénica. Con mayor frecuencia, el eccema se produce debido a una alteración de la integridad del sistema nervioso.
Si abordamos el tema de la herencia, el desarrollo del proceso, en el contexto de la predisposición genética, se asocia a numerosos factores a lo largo de varias generaciones. En esta etapa, la herencia multifactorial directamente poligénica cobra gran importancia. La diversidad de la patogénesis no permite llegar a una conclusión definitiva. Todo es estrictamente individual para cada causa de aparición.
Síntomas eczema de pezón
Independientemente de la forma de la enfermedad, los síntomas son siempre los mismos. Inicialmente, comienza a manifestarse un eritema, un enrojecimiento común de la piel. Posteriormente, la piel afectada comienza a calentarse. En otras palabras, su temperatura es ligeramente superior. Este proceso se denomina hipertermia. La persona comienza a sentir picazón intensa. Si en esta etapa la persona afectada empieza a tocarse la piel afectada, la afección puede complicarse y es posible una infección.
En la etapa papular, comienzan a aparecer pápulas. Se trata de nódulos sin cavidad. Se elevan sobre la superficie de la piel y suelen presentar tonos rosa rojizos. Su tamaño no supera la cabeza de un alfiler. Con el tiempo, la pápula se cubre de escamas y el enrojecimiento desaparece. La piel puede volver a su estado original.
A continuación viene la etapa vesicular. Se produce debido a la progresión de las pápulas. Luego, comienzan a acumular líquido. Algunas burbujas desaparecen con el tiempo y se libera todo el contenido. A menudo se vuelven purulentas. Después de esta etapa, viene la siguiente: la pustulosa. El contenido de las burbujas se vuelve turbio, se acumulan leucocitos en ellas y se transforman en pústulas.
Etapa supurante. Las lesiones se vuelven supurantes y adquieren un tono rosa rojizo. Si hay vello en la piel afectada, este se cae. En caso de infección, el cuadro es más pronunciado. El proceso inflamatorio puede remitir con el tiempo y luego reaparecer con renovado vigor. Si se produce una infección, comienza a acumularse pus. Si los pezones están dañados, la piel se vuelve marrón oscuro y costrosa.
El último artículo es escamoso. A medida que la piel comienza a recuperarse, las zonas dañadas empiezan a ser rechazadas y a desprenderse. La piel se reseca y se cubre de placas córneas y escamas.
Primeros signos
La enfermedad comienza con un ligero enrojecimiento. Este es el primer paso en la formación del eccema. Todos los tipos de patología se caracterizan por signos comunes. Así, aparece una zona en la piel donde se observa inflamación. Se caracteriza por un color brillante, a veces azul. La piel se engrosa. Posteriormente, aparece una erupción cutánea, cuya frecuencia y apariencia dependen del tipo de eccema.
Con el tiempo, comienza a aparecer picazón en la piel, que puede manifestarse de forma periódica o constante. En la mayoría de los casos, interfiere con la vida normal e impide dormir bien por la noche. Si intenta abrir las ampollas resultantes, no será más fácil. Por el contrario, existe el riesgo de infección y desarrollo de inflamación purulenta. Las heridas se vuelven dolorosas y aparecen grietas. Durante una exacerbación, puede observarse fiebre. Cuando la inflamación comienza a remitir, la piel se seca, pierde su elasticidad y comienza a agrietarse.
Eczema de la areola del pezón durante el embarazo
Este fenómeno suele ocurrir debido a diversos factores. El cuerpo de la madre está significativamente debilitado durante el embarazo, por lo que cualquier infección puede penetrarlo. Los sistemas inmunitario y nervioso no están en su mejor momento. El eccema puede tener su origen en este punto. No necesariamente se presenta directamente durante este período. La mayoría de las veces, la patología ya existe y, debido a algunos cambios en el cuerpo de la mujer, empeora durante el embarazo. Basta con cuidar el propio cuerpo y combatir la progresión.
Durante el embarazo, no se recomienda tomar ningún medicamento. Por lo tanto, deberá combatir el problema con ungüentos y remedios caseros que no penetren en el cuerpo. Está estrictamente prohibido lubricar los pezones con cualquier cosa durante la lactancia. Pueden entrar componentes peligrosos en el cuerpo del bebé. El eccema no tiene nada de malo ni peligroso, pero debe eliminarse.
Formas
Código CIE-10
La dermatitis y el eccema se codifican con los números (L20-L30). Nota: En este bloque, los términos "dermatitis" y "eccema" se utilizan indistintamente. Quedan totalmente excluidas la enfermedad granulomatosa crónica (infantil) (D71), la dermatitis: piel seca (L85.3), facticia (L98.1), gangrenosa (L88), herpetiforme (L13.0), perioral (L71.0), estasis (I83.1-I83.2) y las enfermedades de la piel y del tejido subcutáneo asociadas con la exposición a la radiación (L55-L59).
- L20 Dermatitis atópica. Excluye: neurodermatitis limitada (L28.0).
- L21 Dermatitis seborreica. Excluye: dermatitis infecciosa (L30.3).
- L22 Dermatitis del pañal.
- L23 Dermatitis alérgica de contacto
Incluye: eczema alérgico de contacto Excluye: alergia NEC (T78.4) dermatitis: NEC (L30.9), de contacto NEC (L25.9), del pañal (L22), debida a sustancias ingeridas internamente (L27), párpados (H01.1), contacto irritante simple (L24), perioral (L71.0) eczema del oído externo (H60.5) enfermedades de la piel y del tejido subcutáneo asociadas con la exposición a la radiación (L55-L59).
- L24 Dermatitis de contacto irritativa simple.
Incluye: eccema de contacto irritativo simple. Excluye: alergia (NEC) (T78.4), dermatitis: NEC (L30.9), alérgica de contacto (L23), de contacto (NEC) (L25.9), del pañal (L22), debida a sustancias ingeridas (L27), párpados (H01.1), perioral (L71.0), eccema del oído externo (H60.5), enfermedades de la piel y del tejido subcutáneo debidas a la exposición a la radiación (L55-L59).
- L25 Dermatitis de contacto, no especificada.
Incluye: eczema de contacto, no especificado Excluye: alergia ECN (T78.4) dermatitis: ECN (L30.9), alérgica de contacto (L23), debida a sustancias ingeridas internamente (L27), párpados (H01.1), irritante simple de contacto (L24), perioral (L71.0) eczema del oído externo (H60.5) trastornos de la piel y del tejido subcutáneo asociados con la exposición a la radiación (L55-L59).
- L26 Dermatitis exfoliativa. Pitiriasis de Hebra. Excluye: Enfermedad de Ritter (L00).
- L27 Dermatitis debida a sustancias ingeridas internamente
Excluye: efectos adversos: efectos de medicamentos NEC (T88.7), reacciones alimentarias excluida la dermatitis (T78.0-T78.1), reacción alérgica NEC (T78.4), dermatitis de contacto (L23-L25), medicamento: reacción fotoalérgica (L56.1), reacción fototóxica (L56.0), urticaria (L50).
- L28 Liquen crónico simple y prurito.
- L29 Picazón
Excluye: prurito psicógeno (F45.8) y excoriación neurótica de la piel (L98.1).
- L30 Otras dermatitis.
Excluye: dermatitis: de contacto (L23-L25), piel seca (L85.3), parapsoriasis en placas pequeñas (L41.3), dermatitis por estasis (I83.1-I83.2).
 [ 9 ]
[ 9 ]
Complicaciones y consecuencias
Si la patología fue leve, pueden quedar manchas rosadas pálidas en la piel. Un tono rojo oscuro es típico de un cuadro grave. La piel se cubre de costras ásperas y, tras la eliminación completa, permanece áspera y escamosa. Puede aparecer descamación, pigmentación y cambios en el tono de la piel. En realidad, todo esto no es tan preocupante.
La enfermedad destruye la integridad de la piel, o mejor dicho, la altera. Por lo tanto, virus, microbios y hongos pueden penetrar fácilmente a través de ella. Una de las consecuencias del eccema puede ser una enfermedad infecciosa. Esto es lo que complica el curso de la enfermedad. La patología también puede afectar al sistema nervioso, alterando su funcionamiento. Como resultado, la persona duerme mal y sufre insomnio.
Una forma grave de la enfermedad puede volverse crónica. Todo esto molesta al paciente durante años. Es difícil de curar, casi imposible. Aparecen nuevas heridas en el lugar de la lesión. Con el tiempo, la piel puede verse completamente afectada y volverse muy sensible.
Si el eccema se presenta en los labios, con el tiempo la piel se vuelve lisa, fina e inmóvil, lo que causa molestias. Por eso es más fácil prevenir la enfermedad que lidiar con todo tipo de complicaciones posteriores.
Complicaciones
Pueden surgir complicaciones peligrosas en el contexto del eccema, junto con los virus del herpes. Como resultado de dicha penetración, puede aparecer fiebre herpética o varicela. Por lo tanto, es necesario evitar el contacto con el virus del herpes y, de ser posible, evitar el contacto con personas que presenten síntomas pronunciados. Si un familiar ha contraído la enfermedad, conviene cubrir la zona afectada para evitar que el virus penetre en el eccema.
El herpes puede causar una erupción papular, similar a las ampollas del eccema. Bajo esta influencia, la enfermedad puede empeorar. La persona se siente mal y presenta fiebre. A menudo, el problema se propaga a los órganos internos, lo que agrava la condición de la víctima. En estos casos, es necesario buscar ayuda médica. El paciente debe tomar medicamentos a base de aciclovir, como las tabletas de Aciclovir y Zovirax, así como ungüentos. Esto detendrá la propagación de la infección y evitará posibles consecuencias.
Diagnostico eczema de pezón
El diagnóstico se basa en las características de la enfermedad. Por ello, el eccema siempre se ha considerado la patología cutánea más común. Sin embargo, existen muchas razones para su desarrollo, y aún no todas tienen una explicación.
Los procesos inflamatorios pueden extenderse a zonas vecinas. La enfermedad es polimórfica. Esto significa que pueden observarse varias etapas de desarrollo patológico en una misma zona simultáneamente. El curso agudo puede detenerse sin tratamiento. Sin embargo, existen formas difíciles de curar. Las recaídas son bastante frecuentes. Por ello, erradicar el problema no es tan fácil.
La presencia de una patología se puede diagnosticar mediante síntomas clínicos. La persona presenta picazón y, en la fase de supuración, también se presentan síndromes dolorosos. El médico solo necesita examinar al paciente y obtener una anamnesis. La causa de la patología también se puede diagnosticar en el laboratorio. Este proceso es largo y puede ser ineficaz.
En cualquier caso, el paciente debe realizarse un análisis de sangre para detectar alérgenos, así como pruebas de alergia cutáneas. Con base en estos datos, se puede realizar un diagnóstico.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ]
Pruebas
Inicialmente, el análisis se basa en las quejas del paciente y la exploración externa. Sin embargo, para un diagnóstico preciso, el paciente debe someterse a una serie de exámenes. El análisis de patología cutánea puede dividirse en varios tipos. Estos incluyen los que se realizan primero y, posteriormente, otros estudios que revelan la causa principal de la patología.
El primer paso es examinar los tejidos y raspados al microscopio. Este análisis permite identificar cualquier cambio en los tejidos, así como los procesos característicos del eccema. Con este estudio, también se puede identificar el patógeno que lo provocó. A continuación, se realiza un análisis de sangre general para determinar la gravedad de la inflamación y la intensidad de la reacción alérgica. A continuación, se realiza un análisis bioquímico de sangre, que permite detectar trastornos metabólicos.
Es importante determinar las inmunoglobulinas en sangre. Esto confirmará el diagnóstico. Los niveles elevados de inmunoglobulinas de clase E y G son característicos de la patología cutánea. También se pueden examinar las heces y detectar huevos de helmintos en ellas. Estos suelen ser los agentes causales de la patología.
Un inmunograma general le permitirá evaluar completamente el estado de su sistema inmunitario. Gracias a él, podrá elegir un tratamiento de calidad. Además de estos estudios, podrían prescribirse otros adicionales. No debe descuidarlos.
 [ 20 ]
[ 20 ]
Diagnóstico instrumental
Este tipo de diagnóstico es multifacético e incluye varios procedimientos básicos. Primero, se debe realizar un cultivo de las zonas afectadas. Gracias a este estudio, es posible comprobar la sensibilidad a los antibióticos, así como a los patógenos del proceso inflamatorio. Esto permitirá elegir un tratamiento de alta calidad.
El coprograma incluye el estudio de la composición de las heces. Este estudio proporciona información completa sobre el estado de la persona, así como sobre problemas ocultos en el cuerpo. La ecografía abdominal permitirá observar cambios en los órganos que pueden provocar el desarrollo de patologías cutáneas.
El estudio bioquímico de autoanticuerpos séricos en sangre desempeña un papel fundamental. Esto permite identificar el alérgeno directo. También se realizan reacciones alérgicas cutáneas con antígenos específicos. Esto también permite identificar el alérgeno directo.
Además de todos los métodos descritos, los dermatólogos también pueden prescribir estudios diferenciales. En general, la causa de la patología solo se puede determinar después de haber realizado todas las medidas diagnósticas. Es imposible obtener un diagnóstico completo únicamente con pruebas o exámenes instrumentales.
Diagnóstico diferencial
El diagnóstico preliminar suele basarse en las molestias del paciente y en un examen externo. Esto es suficiente para identificar una patología. Sin embargo, conviene prestar especial atención a la causa de la misma. Para ello, es necesario realizar pruebas especiales y un examen completo.
Inicialmente, se realiza un raspado. Esto permitirá examinar los tejidos afectados, identificar la naturaleza de la inflamación y el patógeno que la provocó. No se debe pasar por alto un análisis de sangre general, ya que demuestra la gravedad de la inflamación. Posteriormente, se realiza un análisis de sangre bioquímico, que permite identificar los trastornos metabólicos.
Es importante determinar el nivel de inmunoglobulinas; un aumento significativo indica la naturaleza del eccema. Las heces se analizan detalladamente. Si se encuentran huevos de helmintos en ellas, se identifica de inmediato la causa principal de la patología cutánea. También es importante realizar un inmunograma general. Esto permitirá estudiar las características del sistema inmunitario e identificar la verdadera causa de la enfermedad.
¿A quién contactar?
Tratamiento eczema de pezón
Para eliminar el eccema se requieren pautas especiales. No es necesario tomar ningún medicamento. Basta con seguir unas normas nutricionales específicas, así como unos hábitos generales. Por lo tanto, si se trata de madres lactantes, para evitar la infección del bebé, conviene suspender la lactancia. El problema es especialmente grave en casos de patología microbiana o fúngica.
Debe tener más cuidado al elegir la ropa interior. Si tiene eccema en el pezón, debe cambiar el sujetador con la mayor frecuencia posible. Es recomendable preferir ropa interior sin materiales sintéticos ni lana, ya que puede causar irritación adicional. Se recomienda evitar el contacto con productos químicos domésticos. Los productos de higiene también se incluyen en esta lista, ya que pueden agravar la situación.
Las normas nutricionales son importantes. Es recomendable priorizar una dieta rica en lácteos y vegetales. Se recomienda consumir verduras, frutas, cereales, carnes magras y pescado. Se excluyen por completo los alimentos fritos, salados y picantes. Se prohíben las bebidas alcohólicas y los productos con conservantes. Es recomendable limitar el contacto de las zonas afectadas de la piel con agua y evitar el sobrecalentamiento. Es importante hidratar la piel y usar cremas medicinales.
La medicación es obligatoria y debe combinarse con otras medidas. A continuación, se proporcionará información detallada sobre la medicación. También se pueden utilizar métodos tradicionales, pero solo tras consultar con un especialista. En cualquier caso, la eliminación de la patología debe ser integral.
Medicamentos
Existen muchos medicamentos diferentes para tratar el eccema. Por lo tanto, conviene usar enterosorbentes, ya que ayudan a reducir la intoxicación del organismo. Entre ellos se encuentran Enterosgel y Atoxil.
- Enterosgel. El producto se prescribe por vía oral. Basta con tomar una cucharada 3 veces al día. La duración del tratamiento suele ser de 7 a 14 días, dependiendo del estado de la persona. Contraindicaciones: Este producto no puede ser utilizado por personas con obstrucción intestinal e hipersensibilidad. Efectos secundarios: Puede producirse estreñimiento durante los primeros días de tratamiento.
- Atoxil. Se deben disolver uno o dos sobres en 150 ml de líquido. El medicamento se toma una hora antes de las comidas. La duración del tratamiento y la frecuencia de administración son prescritas por un médico. El medicamento está diseñado para eliminar toxinas del organismo. Contraindicaciones: úlcera gástrica, obstrucción intestinal. Efectos secundarios: se ha observado estreñimiento.
La terapia hormonal también se utiliza ampliamente. Sin embargo, su uso prolongado puede conllevar consecuencias graves. La prednisolona y la dexametasona son las más utilizadas.
- Prednisolona. La dosis se ajusta individualmente. Generalmente, de 4 a 6 comprimidos al día son suficientes; esta es la dosis máxima. Depende completamente de la condición de la persona y la ajusta el médico tratante. Contraindicaciones: hipersensibilidad, hipertensión, diabetes, tuberculosis. Efectos secundarios: obesidad, acné y posibles trastornos mentales.
- Dexametasona. La dosis debe ser prescrita por el médico tratante según cada caso. Dosis aproximada: hasta 15 mg al día. Contraindicaciones: hipersensibilidad. No presenta efectos secundarios.
Se puede utilizar terapia vitamínica. Esta incluye el uso de ácido fólico, ácido ascórbico y vitaminas del complejo B.
Todo esto se puede obtener tanto de productos farmacéuticos como de alimentos. Este método suele utilizarse para el sistema inmunitario debilitado.
Los antihistamínicos están indicados para cualquier tipo de eccema. Estos pueden ser Pipolfen o Loratin.
- Pipolfen. Se recomienda tomar 75-100 mg de Pipolfen a adultos y adolescentes, de 3 a 4 veces al día. La dosis máxima no debe superar los 500 mg. Contraindicaciones: niños, hipersensibilidad y trastornos cardiovasculares. Efectos secundarios: somnolencia, ansiedad y trastornos cardiovasculares.
- Loratin. El medicamento se administra por vía oral. Una tableta o vaso medidor al día es suficiente. La duración del tratamiento se determina individualmente. Contraindicaciones: hipersensibilidad, embarazo y lactancia. Efectos secundarios: fatiga, dermatitis, posible obesidad.
Los inmunomoduladores desempeñan un papel importante. Son especialmente eficaces durante los períodos de exacerbación. Se suelen recetar Timalin e Immunofan.
- Timalin. El medicamento se administra por vía intramuscular. A los adultos se les prescriben dosis de 5 a 20 mg. En niños, la dosis se ajusta. La duración del tratamiento se prescribe individualmente. Contraindicaciones: hipersensibilidad. No se han identificado efectos secundarios.
- Immunofan. El medicamento se administra por vía subcutánea o intramuscular. La dosis se prescribe individualmente, según el estado del paciente. La duración del tratamiento puede ajustarse. Contraindicaciones: hipersensibilidad. Efectos secundarios: no se han observado.
Remedios populares
La medicina tradicional incluye numerosos métodos probados que ayudan a aliviar los síntomas desagradables de esta patología. Los dones de la naturaleza pueden ser de gran ayuda. La corteza de roble, el sauce, la bardana y las raíces de diente de león tienen propiedades medicinales especiales. Merece la pena prestar atención a las fresas, los arándanos y las grosellas negras. Existen varias maneras básicas de aliviar los molestos síntomas del eczema.
- Receta 1. Es necesario hervir huevos de gallina. La cantidad depende completamente de la extensión de la piel afectada. Hay que pelar los huevos y retirar las yemas. Luego, con un tenedor, poner la yema sobre ellos y mantenerlos al fuego. En este punto, empezarán a salir gotitas de líquido que deben recogerse en un recipiente especial. El proceso es largo, pero merece la pena. El líquido resultante debe aplicarse en la zona afectada dos veces al día. El tratamiento se realiza hasta que los focos de inflamación desaparezcan por completo.
- Receta 2. Si la fase de descamación ha comenzado, simplemente aplique cáscaras de naranja en el área afectada.
- Receta 3. Si te molestan las heridas húmedas, puedes preparar compresas con leche fermentada. Para ello, simplemente aplica la leche fermentada sobre una gasa en la zona afectada.
 [ 21 ]
[ 21 ]
Tratamiento a base de hierbas
La medicina tradicional ha demostrado su eficacia desde hace mucho tiempo. Las hierbas medicinales son especialmente importantes en ella. Con su ayuda, es fácil aliviar los síntomas desagradables del eccema.
- Receta 1. Jugos de aloe y kalanchoe. Debe tomar estos ingredientes y aplicarlos sobre la piel afectada. Puede aplicarlos solos o en forma de pasta. Un algodón empapado en el jugo de estas plantas también ayudará. Debe limpiar las zonas afectadas con él. Repita este proceso durante una semana. Una vez que la inflamación disminuya, puede suspender este método.
- Receta 2. Celidonia. Este ingrediente se usa ampliamente en dermatología para eliminar inflamaciones purulentas, liquen y eczema. El producto alivia activamente la picazón y alivia la afección. Simplemente use el jugo de la planta. También puede preparar una infusión para uso interno. Para ello, tome 2 cucharadas de hierba y raíz de celidonia y vierta agua hirviendo sobre ellas. Deje reposar durante una hora. Humedezca las zonas afectadas con el producto resultante varias veces al día.
- Receta 3. Puedes preparar una infusión de hierbas eficaz. Para ello, toma 2 cucharadas de raíz de bardana, diente de león y milenrama. Vierte un litro de agua hirviendo sobre la mezcla. Deja reposar la infusión durante 30 minutos y luego cuela. Toma 2 cucharadas al día.
Homeopatía
Los remedios homeopáticos han demostrado su eficacia desde hace mucho tiempo. Sin embargo, deben tomarse con especial precaución y solo bajo la supervisión de un homeópata experimentado. Se deben considerar los medicamentos principales.
- Calcium carbonicum. Puede ser consumido tanto por niños como por adultos. Es especialmente beneficioso para pacientes con heridas húmedas. Los síntomas desagradables se alivian rápidamente. Su principal objetivo es eliminar el escalofrío, la sudoración y las erupciones cutáneas. Es adecuado para personas con exacerbación de la enfermedad que remite en invierno.
- Petróleo. La composición del medicamento incluye gasolina, queroseno y aceites de carbón. El producto elimina la picazón y el sarpullido, y alivia los síntomas generales.
- Arsenicum. Este remedio está indicado para cualquier tipo de eccema. Se usa ampliamente en dermatología y homeopatía. Elimina activamente la descamación y la compactación, y alivia el ardor. Hepar sulfuris. Se usa ampliamente para diversas formas de eccema.
Puede obtener una lista detallada de medicamentos de un médico homeópata. Este tratamiento no puede iniciarse de forma independiente. Existe el riesgo de empeorar la afección y de agravar los síntomas existentes.
Prevención
Existen varias recomendaciones básicas para la prevención de patologías cutáneas. En primer lugar, es necesario evitar trabajar en industrias peligrosas. Esto aplica en mayor medida a personas con predisposición genética a esta enfermedad. Deberá limitar el contacto con alérgenos e irritantes.
Es importante seguir las normas de higiene personal. Una nutrición adecuada y un estilo de vida saludable fortalecerán el cuerpo, lo que le permitirá resistir muchas enfermedades. Se deben evitar el estrés y los ataques de nervios. Es recomendable dar preferencia a la ropa y la ropa interior de tejidos naturales. Se debe evitar por completo el uso de zapatos, guantes y ropa ajustados.
Es necesario tratar las enfermedades a tiempo, especialmente aquellas que pueden provocar eccema. Se excluye por completo el consumo de alcohol y tabaco. Una madre joven debe introducir cuidadosamente los alimentos complementarios y llevar un estilo de vida saludable. Al fin y al cabo, la afección de la mujer puede afectar al bebé. Este problema es especialmente grave durante el embarazo. Seguir unas normas específicas ayudará a prevenir el eccema.
 [ 22 ]
[ 22 ]
Pronóstico
El pronóstico de la enfermedad puede depender de muchos factores. En primer lugar, conviene considerar las características específicas de la enfermedad, que afectan a su sistema nervioso y a su función inmunitaria. La duración de la enfermedad, la frecuencia de las recaídas y las condiciones laborales de la víctima son fundamentales.
La forma aguda de la patología tiene un pronóstico más favorable. Por lo tanto, es mucho más fácil eliminar el eccema microbiano y seborreico. Ambos tipos responden bien al tratamiento y pueden eliminarse por completo. Las formas idiopáticas y priuriginosas de la patología son difíciles de curar. Sin embargo, la probabilidad de recuperación es alta.
El pronóstico es significativamente peor si la patología se desarrolla en niños pequeños y ancianos. Al fin y al cabo, se presenta principalmente en el contexto de trastornos de las funciones protectoras del organismo. En general, el pronóstico depende completamente de la rapidez con la que la persona busque ayuda. Naturalmente, su condición juega un papel importante, así como el tratamiento prescrito. Es imposible eliminar la forma crónica del eccema; las exacerbaciones se manifiestan con frecuencia. La patología persiste durante años y el pronóstico es desfavorable.

