
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Hematocele testicular
Médico experto del artículo.
Último revisado: 04.07.2025
El hematocele es un término médico que designa la acumulación patológica de sangre en las cavidades corporales. Con mayor frecuencia, esta patología se presenta en la zona genital masculina, en particular en el escroto y la membrana vaginal de los testículos. Por lo tanto, al mencionar esta patología, la mayoría de los especialistas se refieren al hematocele testicular.
La túnica vaginal es una especie de barrera protectora que rodea los testículos (cada testículo por separado). Esta túnica no debe confundirse con el escroto, que es una bursa de piel y músculo.
El hematocele suele ser consecuencia de sangrado de vasos sanguíneos dañados. Esto ocurre con lesiones traumáticas y manipulaciones quirúrgicas. En algunos pacientes, la aparición de patología se asocia con el desarrollo de cáncer testicular, cuando el tumor crece y altera la integridad del riego sanguíneo escrotal. [ 1 ]
Las opciones de tratamiento varían desde la terapia conservadora hasta la cirugía.[ 2 ]
Epidemiología
El hematocele debido a traumatismos y otros daños en los órganos escrotales representa menos del 1% de todos los casos similares que afectan a otros órganos. La baja prevalencia de esta patología se debe a la localización anatómica del escroto, la resistencia de los vasos y la membrana proteica, así como a la función protectora de los músculos cremastéricos, que reaccionan rápidamente ante el riesgo de lesión.
A pesar de ello, el hematocele extenso representa una amenaza considerable para la salud, ya que el agravamiento de los procesos patológicos puede provocar la pérdida del testículo, lo que afectará negativamente la fertilidad, puede provocar el desarrollo de hipogonadismo y afectar negativamente el plan psicosocial. Además, la producción de anticuerpos antiespermáticos puede provocar infertilidad inmunogénica, lo que afecta negativamente la calidad del líquido seminal.
El hematocele se detecta con mayor frecuencia en pacientes de 16 a 40 años. Según las estadísticas, las lesiones traumáticas del escroto son las más comunes entre todas las lesiones del tracto urogenital en los hombres. [ 3 ]
El hematocele suele ser unilateral (en casi el 99% de los casos) y el testículo derecho se ve afectado con más frecuencia que el izquierdo: los expertos atribuyen esto a las peculiaridades de la ubicación del testículo derecho en relación con el pubis y la superficie femoral interna.
Según los resultados de la investigación, las lesiones deportivas y laborales son las principales causas de hematocele (aproximadamente el 74% de los casos), de los cuales los accidentes de tráfico representan alrededor del 13%. Las mordeduras de animales son las causas más raras.
El tratamiento farmacológico se utiliza en la primera o segunda etapa de la patología. Una indicación para la intervención quirúrgica puede ser un hematocele cuyo tamaño supere en más de tres veces el volumen del testículo intacto, así como una forma tensa de hematocele que provoque un síndrome de dolor intenso.
Causas hematocele
La causa más común del hematocele se considera un traumatismo cerrado o contundente en los genitales, en particular en la zona del escroto. El traumatismo puede ser consecuencia de un golpe directo, una contusión tras un aterrizaje fallido, daños domésticos o industriales, un accidente, etc.
Con menor frecuencia, la patología es provocada por diversas manipulaciones y procedimientos médicos:
- punción fallida de un vaso venoso o arterial;
- daño a la pared vascular durante el tratamiento de la hidrocele (hidropesía del testículo), que conduce a la aparición de elementos sanguíneos en el líquido exudativo;
- complicaciones durante la biopsia testicular (por ejemplo, con orquitis crónica, etc.).
En casos extremadamente raros (casi aislados), el hematocele es el resultado de una patología sistémica como la diátesis hemorrágica; se trata de una enfermedad sanguínea específica con tendencia al sangrado excesivo. En algunos pacientes, no es posible determinar la causa del hematocele. [ 4 ]
Factores de riesgo
Nuestra salud se ve influenciada por muchos factores, y aquellos que conducen al desarrollo de enfermedades y lesiones se denominan factores de riesgo: a menudo coexisten e interactúan entre sí, dando lugar a algún problema. Por ejemplo, practicar ciertos deportes aumenta el riesgo de desarrollar hematocele. Estos deportes incluyen:
- ciclismo, deportes de motor;
- equitación;
- hockey, fútbol;
- lucha libre, kickboxing y otras artes marciales;
- rugby;
- golf;
- gimnasia artística.
Estos son los deportes que se asocian con mayor frecuencia a traumatismos contusos en los genitales. Para prevenir lesiones, es importante recordar el uso de equipo de protección especial.
Otros factores pueden incluir:
- manipulaciones quirúrgicas y urológicas en la zona del escroto;
- mordeduras de animales (también existe riesgo de infección);
- Lesiones domésticas e industriales.
Patogenesia
El hematocele se forma:
- como resultado de una lesión traumática en el escroto;
- como resultado de una punción de un vaso sanguíneo durante una punción de la túnica vaginal del testículo (por ejemplo, durante un procedimiento para extraer el contenido de líquido en pacientes con hidrocele);
- al recolectar material para una biopsia testicular en pacientes con inflamación hemorrágica crónica de la membrana vaginal, que se acompaña de hemorragia en el espacio intermembranoso y formación de tejido de granulación con una densa red capilar en la parte interna de la membrana.
El desarrollo del hematocele se basa en el daño a la integridad de un vaso sanguíneo sin una herida abierta. Ante el aumento de presión, la sangre fluye y se acumula entre las membranas, en la cavidad. La sangre parcialmente filtrada se filtra a través de los tejidos circundantes, causando un cambio característico en el color de la piel del escroto. Debido a la degradación de los glóbulos rojos, la gama de colores puede cambiar.
Con el tiempo, los hematoceles pequeños pueden disolverse o sufrir una serie de cambios patológicos sucesivos. Durante la apertura de un hematocele "reciente", no se observan cambios en el color ni la estructura de la sangre (en raras ocasiones, la sangre se vuelve más espesa por la acción de las plaquetas). [ 5 ]
Al abrir hematoceles antiguos, se observa un cambio en el color y la densidad de la sangre, que se torna burdeos oscuro o incluso negra. Si se produce una infección, comienza la supuración y la cavidad intermembranosa se llena de exudado purulento.
Con el desarrollo de procesos atróficos, se produce una degeneración tisular, con deterioro de la circulación sanguínea y disminución del tamaño del testículo afectado.
Síntomas hematocele
El cuadro clínico del hematocele generalmente depende de la duración de la enfermedad. En la etapa inicial, se puede encontrar sangre coagulada en los tejidos, y en etapas posteriores, se detectan coágulos de sangre vieja. Con el tiempo, estos coágulos experimentan una estructuración que, junto con un aumento del volumen del tejido conectivo, conlleva un deterioro del riego sanguíneo al testículo. Si no se proporciona asistencia médica, el proceso conduce a la atrofia.
El hematocele puede ir acompañado de un gran número de síntomas, que pueden aparecer por separado o en combinación entre sí.
Los síntomas más comunes son:
- Aparición de dolor en la zona donde se desarrolla el hemetocele. El dolor suele presentarse gradualmente, a medida que aumenta la presión sobre los tejidos circundantes. Dependiendo de la presencia de un proceso inflamatorio, la naturaleza del dolor puede variar desde un dolor punzante agudo hasta uno leve. El dolor puede irradiarse a la ingle, la pierna del lado afectado y los órganos pélvicos.
- Cambio de color de la piel. La piel de la zona escrotal del lado afectado cambia de color, de rojiza a morada. A menudo, la intensidad del color refleja la etapa del proceso patológico: así, al principio, puede observarse un enrojecimiento apenas perceptible, que se intensifica y cambia gradualmente. Si la circulación sanguínea se ve afectada, aparece un tono azulado.
- Aumento del tamaño del escroto, asociado con hinchazón y acumulación de sangre entre los tejidos. El tamaño suele aumentar ligeramente, y una hinchazón pronunciada indica alteración de la circulación sanguínea.
- Disfunción eréctil causada por dolor y otros síntomas patológicos.
- Alteración de la fertilidad asociada a cambios en la naturaleza del líquido seminal debido a un foco de hemetocele de larga duración y procesos patológicos crónicos establecidos.
- Prurito que aparece en el contexto de una hinchazón y/o un proceso infeccioso.
Los síntomas sistémicos pueden incluir:
- aumento de la temperatura corporal (si se produce un proceso infeccioso e inflamatorio);
- deterioro del bienestar general, disminución del rendimiento y de la tolerancia a la actividad física (con desarrollo de intoxicación).
A medida que se desarrollan complicaciones, se pueden detectar signos patológicos adicionales:
- fiebre, aumento de la temperatura;
- signos de intoxicación, anemia;
- cambio en la densidad testicular, disminución o aumento de tamaño;
- apatía, debilidad general, irritabilidad, alteración del sueño;
- disminución del deseo sexual causada tanto directamente por la patología como por una disminución de fondo en la producción de testosterona;
- alteración de la fertilidad, infertilidad.
Los primeros signos típicos del hematocele pueden incluir:
- hinchazón de la zona del escroto;
- prolapso del escroto;
- cambio en el color de la piel en el área escrotal a rojizo y morado;
- síndrome de dolor en la zona testicular.
La temperatura suele mantenerse dentro de los límites normales (a menos que exista un proceso infeccioso). Si no se proporciona asistencia médica, suelen presentarse complicaciones como orquitis, epididimitis, etc.
Cualquiera de los síntomas mencionados se considera motivo de consulta urgente con un urólogo. Es importante consultar a un médico de inmediato, no solo si el hematocele se desarrolla tras lesiones y manipulaciones quirúrgicas, sino también sin causa aparente. El hematocele de origen desconocido puede ser el resultado de un proceso neoplásico en desarrollo. En particular, un tumor testicular puede ser el causante. [ 6 ]
Etapa
La escala y la naturaleza de los cambios patológicos varían según el plazo de existencia del hematocele.
En la etapa inicial, se detecta sangre coagulada; después de un tiempo, sangre vieja de color marrón y una sustancia de consistencia pastosa. Incluso más tarde, se observa la formación de coágulos sanguíneos con una marcada proliferación del tejido conectivo y, en algunos pacientes, la aparición de placas de naturaleza calcárea, cartilaginosa u ósea.
En una etapa tardía, como resultado de la presión sobre los tejidos circundantes y los trastornos circulatorios en el testículo, pueden desarrollarse procesos degenerativos atróficos, caracterizados por una disminución gradual del tamaño del testículo. Esto, a su vez, conlleva una reducción permanente de la producción de testosterona, la hormona masculina, y de líquido seminal.
Formas
La clasificación de los hematoceles se realiza con el fin de dividirlos en grupos, seleccionar las tácticas de tratamiento, determinar la conveniencia de realizar la cirugía y evaluar el pronóstico de la patología.
Los médicos en ejercicio señalan los siguientes tipos de hematocele:
- Por localización: en los pulmones, en los tejidos del escroto, en la zona pélvica (hematocele pélvico, paramétrico).
- Por la naturaleza de los vasos dañados (hematocele de vasos pequeños, de vasos grandes).
Además, el hematocele se distingue por la complejidad de la patología:
- forma leve (daño insignificante que no requiere tratamiento);
- forma moderada (la lesión es de tamaño significativo, requiere terapia conservadora);
- forma grave (lesión grande, caracterizada por dimensiones significativas, que se presenta con posibles complicaciones, requiriendo intervención quirúrgica).
En general, las lesiones escrotales se dividen en los siguientes grados de gravedad:
- Grado I – hematocele sin daño visible en el testículo y sus membranas.
- Grado II – hematocele con ruptura de la membrana proteica sin daño visible en el testículo.
- Grado III – ruptura de la membrana proteica con pérdida de parénquima de menos de la mitad del volumen.
- Grado IV – ruptura del parénquima con pérdida de más de la mitad del volumen.
Complicaciones y consecuencias
El hematocele postraumático puede provocar infertilidad temporal, que a veces dura hasta varios meses. Posteriormente, la producción de esperma suele restablecerse, pero no se descarta la peor evolución. Los expertos sugieren que un traumatismo grave puede incluso inhibir la producción de testosterona y su transformación activa en estradiol, lo que puede conllevar no solo un trastorno en la producción de secreción seminal, sino también un deterioro de la potencia sexual.
Otra posible complicación del hematocele es un proceso infeccioso que afecta el tejido testicular. La reacción inflamatoria puede extenderse a los tejidos circundantes: apéndices, cordón espermático, etc.
La inflamación del epidídimo (epididimitis) se acompaña de inflamación y dolor intensos en el escroto. La ecografía muestra un aumento del tamaño del epidídimo e hipoecogenicidad (en el contexto de un hematocele, la ecogenicidad aumenta). Si no se trata, la epididimitis se complica con orquitis y absceso.
La reacción inflamatoria en el tejido testicular (orquitis) se produce como resultado de un traumatismo o hematocele. La infección puede propagarse retrógradamente desde la próstata o la vejiga a través del conducto deferente. La inflamación suele comenzar en el epidídimo, pero pronto se propaga directamente al testículo, por lo que la patología suele diagnosticarse como orquiepididimitis. La orquitis aislada es menos frecuente y se produce como resultado de una infección hematógena. [ 7 ]
En la ecografía, la orquitis se presenta como testículos agrandados con homogeneidad preservada de la estructura interna, o presenta un patrón parenquimatoso borroso y poco claro en el contexto de la configuración normal del órgano. Con un proceso inflamatorio intenso, debido al edema, el parénquima puede presentar una densidad de eco reducida de forma homogénea o una densidad no uniforme. La orquitis aguda en la ecografía Doppler muestra un aumento de la circulación sanguínea.
En presencia de cambios atróficos, la densidad del eco del testículo permanece reducida y se registra un debilitamiento del flujo sanguíneo.
La inflamación aguda puede provocar el desarrollo de un absceso.
Diagnostico hematocele
Al diagnosticar un hematocele, se suele hablar de una acumulación patológica de sangre entre las capas visceral y parietal, localizada cerca de la membrana vaginal del testículo. Además, también puede haber sangre en el escroto. En el primer caso, se habla de patología intravaginal, y en el segundo, de patología extravaginal.
La acumulación de sangre (hematocele testicular) requiere un diagnóstico diferencial minucioso, especialmente si no es posible determinar las causas de la patología. Incluso ante la mínima sospecha de un proceso tumoral o la más mínima duda, el médico debe derivar al paciente a especialistas especializados para un diagnóstico más detallado. Cuanto antes se identifique la causa de la enfermedad o del proceso tumoral, más favorable será el pronóstico y más sencillo el tratamiento.
Las citas de diagnóstico rápidas aliviarán al hombre del estrés nervioso y mental innecesario causado por una larga espera.
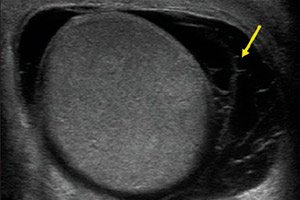
Actualmente, el método más óptimo para diagnosticar el hematocele es la ecografía. Este procedimiento es no invasivo, rápido e indoloro, ayuda a evaluar los cambios estructurales y funcionales y puede repetirse varias veces sin causar daño al paciente. Sin embargo, cualquier examen se realiza únicamente tras una anamnesis exhaustiva, la evaluación de los síntomas de la enfermedad y la exploración y palpación del foco patológico.
Para el diagnóstico por ultrasonido, se utilizan sensores con una frecuencia de emisión de al menos 5-10 MHz. Si la zona del escroto presenta un dolor intenso (orquitis, epididimitis), puede requerirse anestesia local superficial. Los estudios vasculares se realizan mediante mapeo Doppler color. El Doppler de potencia se utiliza para evaluar el estado del parénquima testicular.
Se prescribe ecografía para lesiones escrotales, cualquier aumento de tamaño y alteraciones de la configuración, aumento de la temperatura local, cambios en el color de la piel, dolor, detección de formaciones palpables atípicas, sospecha de hematocele y otras patologías similares. Además, puede prescribirse una ecografía del flujo sanguíneo a través de los vasos testiculares y su parénquima.
En la ecografía, los testículos maduros presentan normalmente una superficie lisa y redondeada, una estructura homogénea de grano fino con una densidad de eco media. El mediastino se visualiza con claridad como una línea de alta ecogenicidad en el plano sagital. El epidídimo se define mejor mediante la exploración longitudinal: se ubica a lo largo del borde posterior y tiene forma de maza. Presenta cabeza, cuerpo y cola, sin límites anatómicos claramente definidos. El cuerpo del epidídimo es aplanado y su cola desemboca en el conducto deferente. La ecografía ayuda a detectar procesos tumorales, reacciones inflamatorias, hidrocele y hematocele. Un testículo y un epidídimo sanos están rodeados por una membrana proteica y serosa. La membrana proteica está representada por una delgada franja continua con una señal de eco reflejada de alta intensidad. El líquido fisiológico en el escroto tiene un volumen de 1-2 ml y presenta la apariencia de un bracket econegativo que mide de 1 a 3 mm en la zona del polo testicular superior. [ 8 ]
En caso de daño asimétrico, el diagnóstico comienza con el lado sano como punto de referencia. La zona escrotal se examina necesariamente desde adelante y desde atrás.
Generalmente, una ecografía es suficiente para establecer un diagnóstico y prescribir el tratamiento adecuado. Solo en algunos casos, se utilizan imágenes computarizadas, resonancias magnéticas y ecografías Doppler de los vasos testiculares para aclarar ciertos puntos.
En casos de daño severo que produce un hematocele, a menudo es necesario referir al paciente a cirugía para revisar el testículo.
Pruebas
Las pruebas de laboratorio clínico generales no son obligatorias para el hematocele. Sin embargo, permiten al médico diagnosticar patología concomitante y supervisar el tratamiento.
Es posible tomar el siguiente material para análisis:
- sangre;
- orina;
- eyacular;
- frotis uretral.
La información obtenida durante el diagnóstico clínico general a menudo no indica ninguna enfermedad específica, sino que muestra el estado del cuerpo en su conjunto y ayuda a limitar la búsqueda diagnóstica.
En caso de hematocele se pueden realizar los siguientes exámenes de laboratorio:
- análisis general de orina;
- examen de las secreciones de los órganos genitourinarios;
- microscopía de secreciones de los órganos genitourinarios;
- Análisis clínico general de la secreción prostática;
- espermograma (análisis del semen);
- análisis de sangre (contenido de hemoglobina, cantidad y calidad de glóbulos rojos y blancos, velocidad de sedimentación globular, evaluación de la calidad de la coagulación sanguínea, etc.).
Para evaluar el estado del sistema genitourinario se consideran los siguientes indicadores:
- propiedades físicas del fluido urinario (color, densidad, transparencia, olor);
- la presencia de proteínas en la orina (así como urobilina, hemoglobina, glucosa, acetona);
- estudio de sedimentos.
Diagnóstico instrumental
En lesiones traumáticas que requieren cirugía urgente (por ejemplo, ruptura testicular, hematoma extenso), el diagnóstico temprano ayuda a prevenir complicaciones permanentes como atrofia isquémica y procesos infecciosos.
La lesión escrotal muestra signos de hematocele en la ecografía, a veces en forma de epididimitis postraumática, hematoma epididimario, infarto o hematoma testicular, hiperemia testicular, inflamación y rotura. En caso de rotura, se observa en la ecografía una línea discontinua, fragmentación testicular y alteración de la configuración y la densidad del eco. En caso de hemorragia extensa, se requiere un mapeo Doppler color para evaluar el estado de la red vascular y determinar la estrategia quirúrgica.
En la ecografía del hematocele se observa la heterogeneidad del líquido y se determina una gran cantidad de pequeñas estructuras ecogénicas móviles en el lumen.
El examen de ultrasonido de las lesiones escrotales se prescribe para caracterizar el daño, confirmar o excluir una ruptura testicular (que posteriormente ayuda a evaluar el pronóstico de la patología), distinguir el hematocele de un hematoma de tejidos blandos, monitorear la dinámica de la recuperación del paciente después de la cirugía o determinar indicaciones para el tratamiento farmacológico. [ 9 ]
Diagnóstico diferencial
El hematocele debe distinguirse de otras formaciones benignas (quistes, hidrocele, espermatocele, epididimoorquitis tuberculosa o no tuberculosa, varicocele, hernia inguinal, goma sifilítica) y de procesos malignos (carcinoma, linfoma).
Los quistes epididimarios se presentan principalmente en pacientes de mediana edad. Son múltiples y, a menudo, bilaterales. Externamente, se definen como elementos fluctuantes que pueden palparse en la parte posterior del testículo, independientemente del propio testículo. En ocasiones, el quiste se desplaza hacia adelante: en estos pacientes, se palpa delante del testículo.
El espermatocele tiene mucho en común con las formaciones quísticas. Se caracteriza por su localización por encima de los testículos, en la zona de la membrana vaginal.
El hidrocele se forma por la acumulación de líquido en la cavidad vaginal. Esta enfermedad puede ser primaria o secundaria: la patología primaria suele ser idiopática (sin causa aparente), mientras que la secundaria suele ser consecuencia de procesos tumorales, traumatismos y enfermedades infecciosas. El cuadro clínico del hidrocele es el siguiente: se palpa la zona edematosa alrededor del testículo; en algunos casos, no se palpa. Al transiluminar el testículo, la luz lo atraviesa.
El hematocele es una acumulación de sangre en la cavidad vaginal. Esta patología puede ser consecuencia de un traumatismo o una complicación de un carcinoma testicular. Sintomáticamente, el hematocele es similar al hidrocele, pero al iluminar el testículo, la luz no lo atraviesa. Si no se trata, el hematocele se reduce y se vuelve más denso: en esta etapa, la enfermedad debe distinguirse del carcinoma testicular.
La forma tuberculosa de la epididimoorquitis es relativamente rara. Las principales manifestaciones de esta patología son la formación de un edema denso, poco tenso y de configuración irregular, y el engrosamiento del conducto deferente. El movimiento de los testículos en el escroto suele estar limitado.
En la forma no tuberculosa, se presenta edema generalizado del apéndice y el testículo. Sin embargo, independientemente de la presencia de síndrome doloroso, esta enfermedad presenta numerosos signos clínicos de un proceso tumoral, que también requiere diferenciación.
El varicocele también se acompaña de agrandamiento testicular, pero su causa es la expansión de las ramas en forma de uva de la vena espermática interna o directamente del vaso venoso espermático. El varicocele se diagnostica mejor cuando el paciente está en posición vertical. Si el desarrollo de este proceso es demasiado rápido, se puede pensar en la existencia de un carcinoma de células renales. [ 10 ]
La hernia inguinal se diferencia de un hematocele por la imposibilidad de palpar el borde superior y una prueba de impulso de tos positiva.
En cuanto a los tumores malignos, se presentan con mayor frecuencia en hombres de 20 a 40 años. El desarrollo más común de estos procesos se produce a partir de células germinales, dando lugar a la formación de un teratoma o un seminoma. Los tumores son edemas compactados que cubren toda la superficie del testículo. Muchos pacientes se quejan de dolor intenso.
En la vejez, el linfoma es más frecuente.
Un escroto agrandado, doloroso y enrojecido también puede indicar daño a otros órganos, incluso aquellos ubicados relativamente lejos de los genitales externos. Por ejemplo, la sangre puede fluir hacia el escroto como resultado de un traumatismo abdominal y, en los recién nacidos, como resultado de una hemorragia en la glándula suprarrenal.
Si un hombre busca atención médica con signos de hematocele, el médico debe realizar una anamnesis exhaustiva y realizar todas las etapas de la exploración física local y general. Esto ayudará a establecer con certeza el diagnóstico clínico correcto.
Tratamiento hematocele
En caso de un hematocele pequeño, el tratamiento puede limitarse a medidas conservadoras:
- aplicación de bolsas de hielo, hielo seco en el área del escroto;
- tomando analgésicos, antiinflamatorios;
- asegurar reposo absoluto durante varios días, abstinencia completa de actividad física durante todo el período de tratamiento.
Si existe riesgo de infección secundaria, se prescribe antibiótico. Una vez normalizada la condición del paciente y desaparecidos los signos agudos del hematocele, se pueden utilizar procedimientos de fisioterapia, cuyo objetivo es resolver la acumulación de sangre (magnetoterapia, terapia de ultraalta frecuencia).
Si el método conservador resulta ineficaz, se recurre al tratamiento quirúrgico. El tipo de intervención quirúrgica y la técnica empleada se seleccionan en función del tamaño del hematoma, la edad del paciente y la presencia de complicaciones. [ 11 ]
La terapia conservadora consiste en las siguientes medidas:
- uso de un suspensorio;
- aplicación de frío en el escroto;
- tomando analgésicos y antiinflamatorios no esteroides;
- reposo estricto en cama durante al menos dos días;
- prescribir terapia antibiótica si existe sospecha de desarrollo de epididimitis o de un proceso infeccioso en el sistema genitourinario;
- Si el tratamiento conservador no es eficaz, es necesario repetir la ecografía y el examen Doppler.
Se prescribe la revisión escrotal:
- si no es posible determinar el diagnóstico;
- si hay síntomas de daño testicular;
- cuando se destruye la capa de proteína;
- con un foco de hematocele en expansión, o con el desarrollo de sangrado masivo;
- en ausencia de flujo sanguíneo según información ecográfica con mapeo Doppler color.
Los primeros auxilios en caso de hematocele consisten en las siguientes acciones:
- Aplique frío en la zona afectada (hielo envuelto en una toalla para prevenir la congelación) para contraer los vasos sanguíneos y ralentizar el proceso inflamatorio. Aplique una compresa fría cada 3-4 horas, manteniéndola durante unos 15-20 minutos.
- Se le administra al paciente un analgésico (ibuprofeno, Analgin, Nimesil).
- Proporcionar a la víctima el máximo descanso en posición horizontal.
Un hombre con hematocele debe ser examinado por un médico. Tras el diagnóstico, este prescribirá el tratamiento necesario. [ 12 ]
Medicamentos
Los medicamentos se prescriben de acuerdo con la causa del desarrollo del hematocele, que determina un especialista durante el diagnóstico.
En caso de patología infecciosa, se utilizan medicamentos antibacterianos o antivirales, considerando la resistencia de los microorganismos. Si se detecta una enfermedad infecciosa de transmisión sexual, se prescribe un tratamiento según el patógeno. La naturaleza inespecífica del hematocele requiere el uso de antibióticos de amplio espectro, con la selección de varios grupos.
Ibuprofeno |
Medicamento antiinflamatorio no esteroideo que alivia el dolor y ralentiza la progresión del proceso inflamatorio. Los comprimidos se toman por vía oral enteros, con agua, de 1 a 2 comprimidos, no más de tres veces al día. No se recomienda tomar el medicamento durante más de cinco días seguidos, debido a su efecto irritante sobre la mucosa digestiva. |
Nimesulida |
Medicamento antiinflamatorio y analgésico de administración oral (el tratamiento con nimesulida no supera los 15 días). Por lo general, se toman 100 mg dos veces al día después de las comidas. Posibles efectos secundarios: dolor abdominal, náuseas, diarrea y mareos. |
Actovegin |
Medicamento que estimula el metabolismo tisular, mejora el trofismo y la regeneración tisular. Se administra por vía oral antes de las comidas: un promedio de 2 comprimidos tres veces al día. El tratamiento puede ser a largo plazo, hasta varios meses. Posibles efectos secundarios: reacciones alérgicas. |
Dipiridamol |
Antiagregante plaquetario, fármaco antitrombótico utilizado durante la recuperación tras una lesión. Si hay tendencia al sangrado (diátesis hemorrágica), no se prescribe. Tomar por vía oral entre comidas, sin masticar, con agua, 1 o 2 comprimidos tres veces al día. La duración del tratamiento se determina individualmente (desde varias semanas hasta seis meses). Posibles efectos secundarios: alergia, dolor de cabeza, temblor, taquicardia, molestias abdominales. |
Troxerutina |
Medicamento angioprotector y estabilizador capilar. Se administra por vía oral después de las comidas, en una dosis promedio de 2 cápsulas al día. El tratamiento puede ser a largo plazo. Posibles efectos secundarios: reacciones alérgicas, dolor de cabeza, trastornos del sueño, dolor abdominal, náuseas. |
En general, el tratamiento conservador incluye:
- eliminación de los síntomas (la mayoría de las veces el paciente se queja de un dolor intenso, que se “alivia” con bastante eficacia con analgésicos);
- eliminación de la causa inmediata de la violación (si es posible);
- creación de condiciones propicias para la terapia (reposo en cama, restricción de movimientos, aplicación de vendaje o suspensorio, uso de angioprotectores);
- Aplicación de la fisioterapia.
Tratamiento de fisioterapia
La fisioterapia puede ser un tratamiento complementario eficaz para el hematocele, junto con la terapia farmacológica, y también un medio para acelerar la recuperación del cuerpo después de la cirugía.
Hoy en día, la medicina ofrece una gran variedad de procedimientos y medicamentos para el hematocele. Sin embargo, muchos medicamentos suponen una carga considerable para el organismo, lo que provoca la aparición de efectos secundarios. También es posible que el paciente tenga contraindicaciones para el uso de ciertos medicamentos. Además, el efecto de los medicamentos puede ser insuficiente, ya que el principio activo no puede llegar a los tejidos afectados en la cantidad necesaria a través del torrente sanguíneo. Si se combina el tratamiento conservador con la fisioterapia, gracias a un enfoque integral, se puede lograr una mejora significativa en el bienestar y la calidad de vida, con la mínima carga farmacológica posible. Los procedimientos fisioterapéuticos mejoran la circulación sanguínea y linfática, y aceleran el metabolismo en la zona afectada.
El efecto de la fisioterapia se basa en la absorción de energía física por los tejidos corporales y su transformación en reacciones biológicas. Lo ideal es someterse a un tratamiento con electroterapia, radioterapia o magnetoterapia para lograr el éxito deseado. Si el paciente recibe un fármaco simultáneamente con el procedimiento, este se acumula principalmente en el foco patológico, llegando directamente al órgano afectado.
Durante el período de recuperación después del hematocele (incluso después de la cirugía), al paciente se le prescribe fonoforesis de barro terapéutico, electroterapia con corrientes pulsadas y electroforesis láser magnética intratisular de preparaciones enzimáticas.
Tratamiento a base de hierbas
Para acelerar la curación del hematocele, se suelen utilizar métodos populares. Presentamos las recetas más populares:
- Se golpea una hoja fresca de col blanca con un mazo, se aplica en la zona del escroto y se mantiene así durante al menos una hora y media o dos horas. La hoja se puede fijar con ropa interior de compresión.
- La infusión de árnica se usa para uso interno y para compresas. Se prepara de la siguiente manera: se vierte una cucharadita de flores en agua caliente y se deja en infusión durante dos horas. En lugar de flores, también se puede usar la raíz de la planta. El remedio se usa para compresas frías y también se toma por vía oral, 50 ml tres o cuatro veces al día, entre las comidas.
- Se lava una hoja fresca de plátano, se amasa ligeramente con los dedos y se aplica en la zona afectada (escroto) por la noche. También se puede tomar una tintura de plátano de farmacia por vía oral (según las instrucciones).
- Una compresa de hojas de aloe vera y miel se prepara de la siguiente manera: se muelen o pican las hojas de aloe vera y se mezclan con miel. Se usa como compresa por la noche, una vez al día.
- Se cortan pepinos frescos en rodajas y se aplican en el escroto, fijándolos con una venda o ropa interior de compresión. El producto permanece mínimo 30 minutos en la zona afectada. El procedimiento puede repetirse varias veces al día.
- Se aplican cáscaras frescas de plátano en el hematocele, con la parte interna contra la piel. Este remedio ayuda a aliviar el dolor y a acelerar la reabsorción de la sangre acumulada.
En caso de hematocele pequeño, los métodos tradicionales no son menos eficaces que los medicamentos modernos y no tienen efectos secundarios. La mayoría de las recetas propuestas son bastante sencillas y accesibles.
Tratamiento quirúrgico
El volumen mínimo del hematocele, en el que se indica la intervención quirúrgica, no ha sido determinado por los especialistas. Sin embargo, la mayoría de los cirujanos creen que si el tamaño del foco patológico no supera un tercio del diámetro del testículo, se puede adoptar una actitud expectante con tratamiento farmacológico. No es necesaria la intervención quirúrgica si el hematocele es pequeño.
Hematocele sin imagen de rotura testicular. La combinación de hematocele (independientemente de su tamaño) con hematoma intratesticular siempre se considera un indicio de rotura testicular, incluso si no hay signos ecográficos de rotura.
Sin embargo, existe evidencia de que la ecografía no es suficientemente informativa. Por ejemplo, la rotura testicular se detectó con precisión mediante ecografía solo en el 50 % de los casos. Para evitar errores, los expertos recomiendan una intervención quirúrgica temprana si se sospecha una rotura testicular.
La operación se prescribe en caso de un gran volumen de sangre derramada, con desarrollo de un proceso purulento o calcificación. Es recomendable realizar la intervención lo antes posible: cuanto menos tiempo haya transcurrido desde el desarrollo del hematocele, mayores serán las posibilidades de preservar el testículo y su función. En casos crónicos, el cirujano debe realizar una orquiectomía, una operación para extirpar el testículo.
Las manipulaciones quirúrgicas pueden ser las siguientes:
- detener el sangrado, eliminar la sangre derramada;
- eliminación de zonas necróticas;
- sutura de los tejidos de la concha;
- devolver el testículo al escroto;
- corrección de torsión, liberación de prisión;
- sutura de tejidos con integridad comprometida, vasos dañados;
- En algunos casos, extirpación parcial o completa del testículo.
Tras la cirugía, el paciente podría estar hospitalizado de 5 a 8 días, dependiendo de la complejidad del trastorno y el alcance de la cirugía. Los drenajes se retiran a los pocos días. El paciente recibe el alta médica, con la condición de una visita de seguimiento obligatoria con un especialista para examen y consulta.
Prevención
El hematocele es una patología grave que requiere atención médica urgente y un diagnóstico exhaustivo. Las consecuencias a largo plazo de un hematocele no diagnosticado pueden incluir abscesos, otros procesos inflamatorios y atróficos, disfunción eréctil, etc.
Se puede prevenir una infracción si:
- proteger los genitales al participar en deportes peligrosos;
- elevar el nivel de cultura sexual y educación sexual;
- manejar a las mascotas con cuidado;
- evitar posiciones sexuales peligrosas;
- Confíe la realización de procedimientos terapéuticos y quirúrgicos únicamente a especialistas calificados y con experiencia.
Es igualmente importante seguir unas sencillas reglas preventivas que le ayudarán a mantener sanos sus genitales y su sistema circulatorio:
- mantenerse físicamente activo, evitar la inactividad física;
- Come bien, incluye en tu dieta diaria alimentos ricos en minerales, vitaminas, microelementos beneficiosos y proteínas;
- tratar oportunamente cualquier patología infecciosa e inflamatoria;
- dejar de fumar y beber alcohol;
- tener relaciones sexuales regularmente con una pareja de confianza, evitar las relaciones sexuales sin protección y el síndrome de abstinencia;
- Evite sobrecalentar o sobreenfriar el cuerpo.
Si sigue todas las recomendaciones sugeridas, puede minimizar el riesgo de desarrollar hematocele y otras lesiones del sistema genitourinario. Sin embargo, no olvide que ante cualquier sospecha de patología, es importante consultar a un médico lo antes posible. Un diagnóstico temprano y un tratamiento adecuado ayudarán a evitar complicaciones.
Pronóstico
El pronóstico de la enfermedad, en general, depende completamente de su duración. En la etapa inicial, el médico detecta solo un coágulo sanguíneo, y en una etapa tardía, se observa la presencia de focas, que con el tiempo se estructuran. En combinación con un aumento del volumen de tejido, el proceso patológico conlleva un deterioro del riego sanguíneo al testículo, lo que posteriormente puede provocar su atrofia completa. [ 13 ]
Antes de iniciar el tratamiento del hematocele, es importante comprender que, en algunos pacientes, la acumulación de sangre puede desaparecer por sí sola, sin intervención alguna. Sin embargo, esto no siempre ocurre. Muchos hombres deben someterse a diversas medidas, incluyendo terapia farmacológica. Se aplica una compresa fría en el escroto y se recetan analgésicos y antiinflamatorios. Se prescribe al paciente reposo absoluto en cama, con la máxima limitación posible de la actividad motora. En caso de hematocele pronunciado, se realiza una punción, que suele ser ineficaz y, lo que es peor, puede provocar sangrado repetido o el desarrollo de un proceso purulento. Si no es posible extraer la sangre derramada en la cavidad testicular, se recurre a la cirugía para evitar la atrofia testicular. Con un tratamiento adecuado y oportuno, el pronóstico es favorable.

