
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Infarto del bazo
Médico experto del artículo.
Último revisado: 04.07.2025
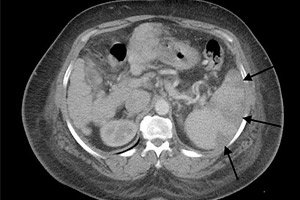
El infarto esplénico, una enfermedad compleja, es una afección en la que se detecta la muerte tisular focal del órgano. Este proceso patológico puede ser provocado por diversos factores, y no solo el bazo se ve afectado, sino también el organismo del paciente en su conjunto.
El bazo actúa como una especie de filtro y afecta directamente el estado del sistema inmunitario. Cuando se daña, el funcionamiento de todos los sistemas internos se deteriora y el paciente siente el problema casi de inmediato. Sin embargo, un infarto de este órgano es peligroso, ya que, con daños leves, los síntomas pueden ser prácticamente inexistentes. ¿Por qué se produce este trastorno, cómo prevenirlo, reconocerlo y tratarlo? Puede obtener más información al respecto en nuestro artículo.
Epidemiología
El bazo es un órgano vital necesario para el sistema inmunitario y la hematopoyesis. En una persona sana, pesa aproximadamente 150 g y mide aproximadamente 11 cm. Este órgano es difícil de palpar, por lo que generalmente solo se puede sentir cuando presenta un agrandamiento patológico y sobrepasa el arco costal.
Las funciones fisiológicas del bazo son las siguientes:
- eliminación de microorganismos y antígenos del sistema circulatorio;
- producción de IgG, tuftsina y factor P;
- uso, procesamiento de eritrocitos patológicos;
- hematopoyesis embrionaria.
El bazo actúa como depósito de un tercio de todas las plaquetas del cuerpo y de una gran cantidad de neutrófilos, que se producen en respuesta a una patología infecciosa o a un sangrado.
El infarto esplénico es una patología bastante común, aunque los focos de la enfermedad suelen ser pequeños. Por ejemplo, en Estados Unidos, la tasa de incidencia oscila entre el 2 y el 5 % entre todas las enfermedades de este órgano. La probabilidad de mortalidad depende de muchos factores, en particular del tamaño y la cantidad de focos de necrosis tisular. [ 1 ]
La patología se presenta con la misma frecuencia en pacientes hombres y mujeres, pero afecta con mayor frecuencia a personas mayores de 60 años.
La tasa de mortalidad por infarto esplénico no es más del 2%.
La enfermedad puede ser detectada por médicos de diferentes perfiles. Con mayor frecuencia, la patología es diagnosticada por gastroenterólogos, terapeutas, hematólogos, cirujanos, inmunólogos y especialistas en enfermedades infecciosas. Es a estos especialistas a quienes acuden con mayor frecuencia los pacientes ante la aparición de los primeros síntomas del trastorno.
Causas infarto esplénico
En general, el infarto esplénico es un proceso de necrosis tisular circulatoria o angiogénica, que puede ser consecuencia de trombosis, embolia o un estado espástico prolongado de los vasos. Cuando se interrumpe el flujo sanguíneo arterial, se produce una reacción aguda en forma de isquemia orgánica, que provoca la muerte parcial o total del bazo.
Las causas del infarto esplénico pueden incluir:
- enfermedades de este propio órgano (torsión, formaciones quísticas u otras patologías que se acompañan de aumento de la presión en los vasos, trastornos tróficos y procesos isquémicos);
- lesiones infecciosas o parasitarias, shock tóxico infeccioso (trastornos circulatorios, estados sépticos, espasmos vasculares);
- lesiones complicadas por daño cerrado o abierto a los órganos abdominales, daño a la integridad de las costillas (desarrollo de embolia vascular);
- patologías vasculares de naturaleza sistémica o inflamatoria que pueden estrechar la luz y bloquear el vaso, provocando la formación de un trombo (la ruptura de un trombo puede conducir al desarrollo de una embolia de los vasos esplénicos); [ 2 ]
- enfermedades cardíacas que afectan negativamente la calidad de la circulación sanguínea y contribuyen al aumento de la formación de trombos (endocarditis, defectos cardíacos, arritmias, infartos); [ 3 ]
- Trastornos del cuadro sanguíneo (coagulación acelerada, uso prolongado de anticonceptivos orales, anemia, etc.); [ 4 ]
- enfermedades malignas de la sangre (leucemia, linfoma, granuloma maligno).
El infarto del bazo se observa en el contexto de una oclusión completa o incompleta de la arteria del órgano o de sus ramas auxiliares debido a un estrechamiento o un bloqueo. [ 5 ]
Factores de riesgo
La edad se considera un factor pronóstico desfavorable para el desarrollo del infarto esplénico, ya que la enfermedad es mucho más frecuente en personas mayores. La mayoría de los casos de esta patología se diagnostican en pacientes mayores de 60 años.
Los siguientes factores negativos también aumentan el riesgo de desarrollar infarto esplénico:
- enfermedades o trastornos del sistema cardiovascular;
- trastornos inmunitarios congénitos, estados de inmunodeficiencia;
- tendencia a la trombosis;
- aterosclerosis;
- enfermedades hematológicas.
Si consideramos los factores de riesgo relacionados con el estilo de vida de las personas, se pueden destacar especialmente los siguientes:
- de fumar;
- la presencia de una gran cantidad de carne y alimentos grasos en la dieta;
- beber pequeñas cantidades de líquidos y agua natural;
- exceso de peso;
- abuso de alcohol.
La neutralización de los factores mencionados anteriormente puede ayudar a prevenir el desarrollo del infarto esplénico.
En algunos casos, los médicos no pueden establecer la verdadera causa de la enfermedad, ya que la patología puede ser provocada por varios factores desfavorables al mismo tiempo y no es posible identificar ninguno de ellos. [ 6 ]
La enfermedad se asocia con mayor frecuencia a enfermedades del sistema cardiovascular, tifus, lesiones traumáticas de órganos internos y estenosis mitral.
Patogenesia
El bazo es un órgano humano importante y, sin embargo, poco estudiado. Se encuentra muy cerca del estómago, en el lado izquierdo, debajo del diafragma.
El propósito funcional básico del bazo es evitar que las infecciones ingresen al cuerpo, participar en los procesos de coagulación sanguínea y limpiar el torrente sanguíneo de componentes tóxicos.
¿Cómo se desarrolla un trastorno como el infarto esplénico? Bajo la influencia de factores desencadenantes (en particular, la contracción espástica de los vasos sanguíneos y la obstrucción por un émbolo), el transporte de oxígeno al órgano se deteriora. La falta prolongada de oxígeno en los tejidos conlleva la necrosis de una parte de ellos (si se ven afectadas las ramas de la arteria) o de todo el bazo (si se ve afectado el tronco arterial básico), que adquiere un tono amarillento pálido y signos de un proceso inflamatorio.
Un infarto puede desarrollarse debido a una alteración de la integridad de cualquiera de los vasos esplénicos. En el contexto de una alteración del flujo sanguíneo arterial, la circulación colateral continúa funcionando y aparece una presión excesiva en las paredes vasculares. Como resultado, las membranas se dañan y se produce una hemorragia. El tejido del órgano adquiere un tono rojo sanguinolento, y se distinguen zonas de necrosis e infiltrados. Un infarto del bazo deteriora significativamente su funcionalidad, se alteran los procesos inmunitarios y endocrinos, y se altera la eritroleuco-linfopoyesis.
Síntomas infarto esplénico
El cuadro clínico del infarto esplénico puede variar mucho: los pacientes con lesiones pequeñas o únicas pueden no presentar ningún síntoma, mientras que las lesiones grandes o múltiples pueden presentar síntomas agudos y dolorosos. [ 7 ]
Uno de los síntomas más comunes es el dolor localizado en el segmento superior izquierdo del abdomen. Otros signos comunes incluyen fiebre, escalofríos, dolor torácico que se irradia al hombro izquierdo, náuseas y vómitos.
La gravedad de los síntomas está directamente relacionada con la magnitud del proceso patológico. En casos leves, el infarto esplénico no se manifiesta en absoluto, o se manifiesta por fatiga constante y malestar general. Dado que estos síntomas son poco específicos, a menudo se ignoran o se atribuyen a otras enfermedades preexistentes.
En los casos más complejos, los primeros signos se vuelven más indicativos:
- dolor agudo en la zona de la proyección del bazo, o en el lado izquierdo del abdomen, que a veces se irradia al brazo izquierdo (hombro);
- aumento de la temperatura corporal;
- signos de intoxicación general;
- dispepsia (diarrea, náuseas, etc.);
- aumento de la frecuencia cardíaca.
En caso de infarto esplénico masivo, se presenta un dolor agudo, punzante o cortante en el lado izquierdo, debajo de las costillas, que se irradia a la zona del omóplato, la zona lumbar y el lado izquierdo del tórax. La movilidad diafragmática disminuye, la diarrea se sustituye por estreñimiento y aumentan los signos de intoxicación. Durante la palpación, se detecta un bazo agrandado y doloroso.
Con el desarrollo de complicaciones (numerosos abscesos, hemorragias, formaciones pseudoquísticas), el cuadro clínico se amplía y empeora.
Formas
En medicina se distinguen los siguientes tipos de infarto esplénico:
- Por magnitud del daño:
- pequeño foco;
- extenso.
- Por el número de focos patológicos:
- plural (numerosos);
- soltero.
- Por factor etiológico:
- no infeccioso;
- infeccioso (séptico).
Dependiendo del tipo de daño al parénquima esplénico, el infarto se divide en los siguientes tipos:
- El infarto isquémico del bazo, o infarto blanco, se desarrolla en el contexto de una obstrucción de la arteria principal del órgano o de sus ramas que irrigan el parénquima. Si la reacción a la patología en desarrollo es la formación de numerosas vías de derivación, el lecho vascular pierde su relleno y se colapsa. Microscópicamente, esto se manifiesta como palidez y coloración amarillenta de los tejidos, y la limitación del área periférica por un infiltrado inflamatorio.
- El infarto hemorrágico del bazo, o infarto rojo, se desarrolla como resultado de la obstrucción de la arteria principal y la sobresaturación de los capilares sanguíneos. Los tejidos muertos se saturan de sangre, lo que se manifiesta por su color rojo brillante. Otro factor en el desarrollo de la patología puede ser la congestión venosa, con alteración del flujo sanguíneo. Los signos microscópicos del trastorno son: hemólisis eritrocitaria, infiltrados y áreas necróticas.
Complicaciones y consecuencias
La intensidad del cuadro clínico depende de la extensión del daño al tejido esplénico. Los infartos esplénicos menores a menudo no presentan ninguna manifestación ni complicaciones. Con focos patológicos extensos y necrosis tisular a gran escala, el estado del paciente empeora y se presenta síndrome doloroso e intoxicación.
- hay una sensación de pesadez debajo de las costillas del lado izquierdo;
- se produce dolor (sordo, agudo, dependiendo de la lesión);
- el proceso digestivo se altera (dispepsia, flatulencia, vómitos, etc.);
- la respiración se vuelve difícil;
- el pulso se acelera;
- La temperatura corporal aumenta (hasta niveles altos).
Puede producirse un agrandamiento del órgano (esplenomegalia), que se puede detectar ya durante el examen médico inicial.
Si la zona de necrosis se infecta, se desarrolla un proceso inflamatorio y se forma una cavidad separada, dentro de la cual se acumulan masas purulentas. Esta complicación se denomina absceso. El cuadro clínico de un absceso se manifiesta por un síndrome de intoxicación grave y su pronóstico es muy desfavorable: sin un tratamiento oportuno, la probabilidad de muerte del paciente es cercana al 100 %. [ 8 ]
Cuando un absceso se abre espontáneamente en el espacio abdominal, se desarrolla peritonitis y sepsis.
El infarto hemorrágico puede complicarse con sangrado, así como con la formación de grandes pseudoquistes.
Diagnostico infarto esplénico
Las medidas diagnósticas comienzan con una exploración médica exhaustiva: se realiza palpación y se recopila la anamnesis. En todos los casos, se requieren pruebas diagnósticas adicionales como ecografía, radiografía y resonancia magnética. También son obligatorios los diagnósticos de laboratorio.
Después de un examen preliminar, el médico prescribe pruebas de laboratorio:
- análisis de sangre generales y bioquímicos;
- análisis general de orina;
- PCR para la detección de determinados tipos de virus (hepatitis B y C, citomegalovirus, etc.).
En ocasiones, además de la PCR, se prescribe un inmunograma, un análisis complejo para evaluar el estado del sistema inmunitario. Sin embargo, estas pruebas no siempre son informativas. En caso de daño tisular masivo y reacciones infecciosas e inflamatorias, se detecta supresión de los procesos hematopoyéticos, aumento de la VSG y signos de anemia.
El método diagnóstico básico es la palpación. Normalmente, el bazo no debería ser palpable y el procedimiento es indoloro. En caso de infarto, la palpación se acompaña de molestias, como esplenomegalia (un agrandamiento del órgano). Por lo general, el procedimiento se realiza en dos posiciones: el paciente se recuesta boca arriba y luego se recuesta sobre el lado izquierdo, doblando y llevando la pierna derecha hacia el abdomen. En este caso, la mano derecha se coloca detrás de la cabeza y la izquierda flexionada sobre el pecho. La percusión también se realiza simultáneamente con la palpación, lo que permite determinar el tamaño del órgano.
Para aclarar los detalles se requieren diagnósticos instrumentales:
- resonancia magnética;
- tomografía computarizada o TC multiespiral;
- examen de ultrasonido;
- biopsia con examen histológico adicional de la biopsia.
La resonancia magnética es uno de los métodos de diagnóstico más informativos. El procedimiento no requiere preparación especial. Sin embargo, está contraindicada durante el embarazo, así como en presencia de marcapasos, implantes metálicos o prótesis.
Entre los exámenes de rayos X, la tomografía computarizada (TC) es la más informativa. Debe prepararse un poco para el procedimiento: no consuma alimentos 4 horas antes del diagnóstico y excluya de su dieta los alimentos que aumentan la formación de gases (col, guisantes, etc.) dos días antes. Se puede rechazar la TC en mujeres embarazadas, pacientes con enfermedades cardiovasculares graves u obesidad. [ 9 ]
La ecografía se realiza con una preparación previa (igual que la TC); sin embargo, también se permiten diagnósticos de emergencia. La principal ventaja de la ecografía es que proporciona un resultado fiable y rápido que no requiere decodificación adicional.
Infarto esplénico en la ecografía
El bazo es uno de los varios órganos que se definen con precisión mediante ecografía. El parénquima esplénico presenta mayor ecogenicidad que el riñón adyacente, pero es aproximadamente similar en ecogenicidad al tejido hepático.
En una persona sana, la longitud del órgano puede ser de 8 a 13 cm, con un grosor de hasta 4,5 cm (a veces hasta cinco). Un fenómeno bastante común son los lóbulos esplénicos adicionales, que, sin embargo, en la mayoría de los casos no tienen relevancia clínica significativa.
En caso de infarto esplénico, la imagen ecográfica puede no cambiar en las etapas iniciales. Sin embargo, a medida que progresa el proceso patológico, se forma una zona hipoecoica, que constituye el foco del infarto. Con el tiempo, esta zona puede volverse hiperecoica. Su tamaño disminuye, adquiriendo la apariencia de una pequeña área hiperecoica. En caso de hemorragia en la zona del infarto, la imagen cambia: el foco vuelve a adquirir una apariencia hipoecoica o presenta una combinación de áreas hiperecoicas e hipoecoicas. En caso de infartos repetidos, puede observarse una disminución del tamaño del bazo, con la permanencia de numerosas zonas hiperecoicas de lesiones previas.
Diagnóstico diferencial
El dolor en la zona del bazo se considera un signo inicial importante de varias patologías hematológicas y de otro tipo a la vez, por lo que requiere un diagnóstico cuidadoso, incluido el diagnóstico diferencial.
Durante la palpación y la exploración, es necesario prestar atención a diversos puntos. Así, los desplazamientos respiratorios del órgano permiten identificar patología esplénica a partir de procesos tumorales en los riñones o el páncreas. En caso de esplenomegalia leve, se examina al paciente en decúbito supino.
Si la etiología de la enfermedad no está clara o el paciente presenta sobrepeso, se basan principalmente en los resultados de la ecografía, que mostrará la estructura del órgano afectado. La tomografía computarizada y la gammagrafía esplénica también se consideran métodos de investigación fiables. [ 10 ]
Es importante prestar atención al tamaño del bazo. Los edemas infecciosos e inflamatorios suelen ir acompañados de una consistencia blanda del órgano, y el aumento de su densidad y rigidez puede indicar patologías a largo plazo.
En general, el diagnóstico diferencial se realiza con las siguientes enfermedades:
- trastornos circulatorios (síndrome de hipertensión portal);
- procesos infecciosos e inflamatorios;
- patologías autoinmunes, granulomatosis;
- anemia hemolítica;
- Procesos tumorales en el bazo, formaciones quísticas, metástasis;
- neoplasia linfática;
- neoplasia mieloide;
- amilosis.
Entre las infecciones bacterianas, es necesario diferenciar entre tifus, tuberculosis miliar, brucelosis, leptospirosis y enfermedad de Lyme.
Entre las infecciones virales hay que excluir las hepatitis A, B y C, la mononucleosis infecciosa, el citomegalovirus y el SIDA.
Se requiere especial atención en el diagnóstico de infecciones parasitarias como malaria, leishmaniasis, enfermedad de Chagas, etc.
Tratamiento infarto esplénico
El infarto esplénico asintomático y latente (que se presenta en la gran mayoría de los casos) no requiere cirugía. Se observa al paciente y, si es necesario, se le prescribe tratamiento farmacológico.
- analgésicos;
- anticoagulantes;
- medicamentos antiinflamatorios no esteroides;
- medicamentos sintomáticos. [ 11 ]
Algunos pacientes con abscesos aislados se someten a drenaje percutáneo seguido de terapia con antibióticos.
En caso de infarto extenso del bazo y desarrollo de complicaciones en forma de numerosos abscesos, sangrado y pseudoquistes pronunciados, se realiza tratamiento quirúrgico: resección completa o parcial del órgano.
La operación puede realizarse por vía convencional (planificada o de urgencia, según la situación) o por laparoscopia. En este último caso, se utiliza ablación por ultrasonido o radiofrecuencia para separar el parénquima.
Si es posible, el cirujano extirpa solo la parte dañada del bazo, preservando su función. Esto reduce el riesgo de complicaciones postoperatorias y acelera la recuperación.
Tras la operación, se prescribe al paciente un tratamiento farmacológico restaurador y rehabilitador. Los principales fármacos durante este período son analgésicos (Spazmalgon, Analgin), anticoagulantes (warfarina), antiinflamatorios no esteroideos (ibuprofeno), antibióticos (ceftazidima, eritromicina) e inmunoestimulantes.
Tratamiento quirúrgico
La intervención quirúrgica del infarto esplénico puede estar representada por una esplenectomía (esplenectomía laparoscópica o extirpación completa del órgano) o una resección, una operación de preservación del órgano que implica preservar una sección de tejido funcionalmente capaz.
La esplenectomía laparoscópica es un tipo de tratamiento quirúrgico moderno que tiene muchas ventajas:
- no es necesario realizar grandes incisiones, por lo que no quedan cicatrices visibles tras la operación;
- daño tisular mínimo;
- videovigilancia constante durante la operación;
- Periodo de recuperación rápido con mínimas complicaciones y bajo síndrome de dolor.
La extirpación del bazo se considera una intervención quirúrgica compleja que requiere no solo personal altamente cualificado, sino también un hospital y unas condiciones quirúrgicas técnicamente adecuadas. Durante la laparoscopia, es posible no solo extirpar el órgano afectado, sino también realizar simultáneamente una biopsia (si es necesario).
La elección del método de tratamiento queda en manos del médico tratante, después de un estudio exhaustivo de los resultados del diagnóstico. [ 12 ]
Tras la esplenectomía, las funciones del bazo quedan a cargo de la médula ósea y el hígado. Se prescribe al paciente una dieta especial, terapia de ejercicios y el uso de un vendaje.
La recuperación postoperatoria implica tomar los siguientes medicamentos:
- analgésicos y antiespasmódicos (Spazmalgon, Ketorol);
- antibióticos (serie de macrólidos, cefalosporinas, fluoroquinolonas);
- medicamentos antiinflamatorios no esteroides (ibuprofeno);
- fibrinolíticos (fibrinolisina);
- anticoagulantes (heparina);
- medios para apoyar el sistema inmunológico (interferones, Immunorix).
Después de la esplenectomía, los pacientes experimentan un fuerte debilitamiento del sistema inmunológico, por lo que se les aconseja limitar la actividad social, evitar lugares concurridos y no utilizar el transporte público para prevenir una posible infección.
Prevención
Las medidas preventivas para mantener el bazo en buen estado suelen ser sencillas: una nutrición adecuada y un estilo de vida saludable. Este órgano funcionará mejor con actividad física regular, así como con ejercicios de respiración sistemáticos.
- Practica la respiración abdominal con una respiración profunda. Coloca las manos en la zona del plexo solar, mete los pulgares y los meñiques hacia adentro y dirige las puntas de los dedos restantes hacia la parte central del plexo. Presiona con los dedos y di "huuu" al exhalar.
- De pie, con los pies separados a la anchura de los hombros. Inhala y exhala suave y tranquilamente. Durante la inhalación, cruza los brazos y llévalos hasta el pecho. Al exhalar, levanta un brazo con la palma hacia arriba y baja el otro con la palma hacia abajo (como si expandiera el espacio). Luego, vuelve a cruzar los brazos a la altura del pecho y repite el ejercicio, cambiando el orden. Durante el ejercicio, al exhalar, pronuncia "huuu".
- Al inhalar, levanta los brazos hacia adelante, cruzando las muñecas a la altura de la cabeza. Al exhalar, baja los brazos.
Además del ejercicio, es importante no automedicarse ante cualquier síntoma doloroso y buscar ayuda médica de manera oportuna.
Una visita oportuna a un médico le permitirá resolver el problema en una etapa temprana con pérdidas y alteraciones mínimas.
¿Qué alimentos pueden dañar el bazo? Entre ellos se encuentran las grasas animales, la sal, las especias picantes, el alcohol, los conservantes sintéticos y los saborizantes. Se recomiendan los platos de verduras, los productos lácteos bajos en grasa y las papillas líquidas. Los platos a base de remolacha, repollo, manzana, aguacate, granada, frutos secos, miel y frutos rojos serán especialmente beneficiosos. En general, una dieta bien organizada ayudará a proteger la salud de muchos problemas que, al parecer, no dependen de nuestras preferencias alimentarias. Es perjudicial comer en exceso y consumir muchos azúcares refinados. Por cierto, la obesidad es un factor de riesgo para el desarrollo de muchas patologías, incluido el infarto esplénico. [ 13 ]
La deshidratación y la ingesta insuficiente de líquidos durante el día no son menos perjudiciales. Es recomendable beber tanto agua pura como compotas de frutas y bayas, bebidas de frutas, zumos naturales e infusiones.
Se debe proteger el bazo de lesiones y cualquier proceso infeccioso en el cuerpo debe tratarse rápidamente.
Pronóstico
El pronóstico de la enfermedad puede variar según la magnitud del daño y la rapidez del diagnóstico y las medidas terapéuticas. Si se trata de un pequeño infarto de bazo, con atención médica temprana y un tratamiento adecuado, podemos hablar con seguridad de un pronóstico favorable. Se forma una cicatriz en la zona de necrosis tisular. La zona isquémica suele reblandecerse, con la consiguiente formación de un falso quiste.
Si el infarto de bazo es de tamaño significativo y presenta complicaciones como un proceso quístico o abscesificado, existe el riesgo de propagación de la infección y desarrollo de septicemia. En tal caso, se debe brindar atención médica de emergencia. De no ser así, el paciente fallecerá.
La disfunción progresiva del órgano suele ser una indicación para el tratamiento quirúrgico del infarto esplénico. Sin embargo, incluso después de la esplenectomía, el riesgo de desarrollar patologías infecciosas bacterianas, incluida la sepsis, aumenta significativamente, ya que los pacientes sin bazo presentan un deterioro grave del sistema inmunitario. Además, se producen cambios persistentes en el hemograma a lo largo de la vida, en particular, un aumento del número de leucocitos, reticulocitos y plaquetas.

