
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Osteoporosis y dolor de espalda
Médico experto del artículo.
Último revisado: 08.07.2025
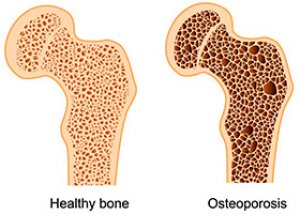
La osteoporosis es una enfermedad metabólica sistémica del esqueleto, caracterizada por una disminución de la masa ósea y cambios microarquitectónicos en el tejido óseo, lo que a su vez conduce a la fragilidad ósea y a una tendencia a la fractura (OMS, 1994).
Clasificación patogenética de la osteoporosis
- Osteoporosis primaria
- osteoporosis posmenopáusica (tipo 1)
- osteoporosis senil (tipo 2)
- osteoporosis juvenil
- osteoporosis idiopática
- Osteoporosis secundaria
- enfermedades del sistema endocrino
- enfermedades reumáticas
- enfermedades del sistema digestivo
- nefropatía
- enfermedades de la sangre
- trastornos genéticos
- otras afecciones (ooforectomía, EPOC, alcoholismo, anorexia, trastornos alimentarios)
- medicamentos (corticosteroides, anticonvulsivos, inmunosupresores, antiácidos que contienen aluminio, hormonas tiroideas)
Factores de riesgo de osteoporosis: genéticos
- Raza (blanca, asiática)
- Vejez
- Herencia
- Bajo peso corporal (<56 kg) hormonal
- género femenino
- Inicio tardío de la menstruación
- Amenorrea
- Esterilidad
- Estilo de vida en la menopausia temprana
- De fumar
- Alcohol
- Cafeína
- Actividad física:
- bajo
- excesivo
- Deficiencia de calcio y vitamina D en los alimentos
- Medicamentos
- glucocorticoides
- Heparina
- Anticonvulsivos
- hormonas tiroideas
- Otras enfermedades
- Endocrino
- Reumático
- Tumores
- Hematológico
- Hígados
- Riñones
- Radioterapia
- Ooforectomía
Factores de riesgo de fracturas:
- factores internos (diversas enfermedades o deterioro de la regulación neuromotora relacionado con la edad, disminución de la estabilidad, debilidad muscular, pérdida de audición, demencia senil, uso de barbitúricos, tranquilizantes, antidepresivos);
- Factores ambientales (hielo, alfombras sueltas, pisos resbaladizos, mala iluminación en lugares públicos, falta de pasamanos en las escaleras).
Diagnóstico instrumental de la osteoporosis:
- Radiografía de la columna vertebral:
- - diagnóstico tardío (se diagnostica pérdida de más del 30% de masa ósea)
- - detección de fracturas (morfometría de rayos X)
Tomografía computarizada cuantitativa
- Densitometría ultrasónica (método de detección)
- Absorciometría de rayos X de energía dual, método estándar: diagnóstico precoz (pérdida ósea del 1 al 2 %)
El síntoma principal de la osteoporosis es una disminución de la densidad mineral ósea (DMO) que se desarrolla en todas las áreas del sistema musculoesquelético, pero en mayor medida y en etapas más tempranas del desarrollo, los cambios patológicos afectan a la columna vertebral, lo que nos permite considerarla como un "objeto" diagnóstico con el que podemos identificar las manifestaciones más tempranas de la osteoporosis.
Uno de los signos clínicos característicos de la osteoporosis son las fracturas vertebrales. Los signos clínicos de fracturas vertebrales (dolor de espalda y disminución del crecimiento) se observan solo en un tercio de los pacientes, mientras que el resto presenta deformación osteoporótica de las vértebras sin manifestaciones clínicas. La deformación se puede identificar con mayor precisión mediante radiografías laterales a nivel de Th1V-ThXII, LII-LIV.
El examen radiomorfométrico consiste en modificar la altura de los cuerpos vertebrales de ThIV a LIV en una radiografía lateral en tres de sus secciones: anterior (valor A), media (valor M) y posterior (valor P). Dado que el tamaño de los cuerpos vertebrales puede variar según el sexo, la edad, la complexión y la altura del paciente, es recomendable analizar no los valores absolutos de los tamaños obtenidos, sino sus proporciones (índices de cuerpo vertebral), para una mayor fiabilidad. Según los tres tamaños absolutos, se distinguen los siguientes índices:
- Índice A/P - índice anterior/posterior (relación entre la altura del borde anterior del cuerpo vertebral y la altura del posterior)
- Índice M/R - índice medio/posterior (relación entre la altura de la parte media de la vértebra y la altura del borde posterior de la vértebra)
- índice P/P1 - índice posterior/posterior (la relación entre la altura del borde posterior de la vértebra y la altura del borde posterior de las dos vértebras suprayacentes y las dos subyacentes).
El grado de deformación se determina mediante el método de Felsenberg, es decir, mediante la relación porcentual de la altura de cada parte de los cuerpos vertebrales. Normalmente, el índice es del 100 %, es decir, todas las dimensiones del cuerpo vertebral tienen valores iguales. La deformación osteoporótica mínima se caracteriza por un índice del 99-85 % (siempre que no existan enfermedades inflamatorias ni no inflamatorias de la columna vertebral).
Los síntomas de la osteoporosis consisten en tres grupos principales de signos:
- Manifestaciones no dolorosas asociadas a cambios estructurales en las vértebras y los huesos del esqueleto (cambios de postura, disminución de estatura, etc.)
- Un síndrome doloroso no específico, pero que se presenta casi siempre, de leve a intenso, de localización y gravedad variables.
- Cambios en la esfera psicoemocional
Los signos clínicamente significativos no dolorosos de osteoporosis son cifosis torácica, que a menudo causa acortamiento, compresión del tronco del paciente, posición baja de las costillas, casi en las crestas ilíacas. La lordosis lumbar aumenta o se aplana. Los cambios en las curvas fisiológicas y la postura conducen al acortamiento de los músculos espinales, la aparición de dolor por distensión muscular (la localización predominante de dicho dolor es paravertebral, aumento del dolor con la posición vertical prolongada, disminución de la intensidad al caminar). Un criterio diagnóstico importante es una disminución en la altura del paciente de más de 2,5 cm por año o 4 cm durante la vida. Las distancias cabeza-sínfisis y sínfisis-pie normalmente son las mismas, una disminución en la primera distancia a la segunda de más de 5 cm indica osteoporosis. Al medir la altura con precisión, una disminución en ella de 6 mm puede indicar una fractura por compresión del cuerpo vertebral.
El dolor de espalda es la queja más común que consultan los pacientes con osteoporosis. Se distingue entre dolor agudo y crónico. El síndrome de dolor agudo suele asociarse con el desarrollo de una fractura por compresión vertebral debido a un traumatismo mínimo (que ocurre espontáneamente o al caer desde una altura no superior a la propia altura de la persona, causada por tos, estornudos o movimientos bruscos). El dolor puede irradiarse radicularmente al tórax, abdomen y muslo, y limitar drásticamente la actividad motora. El dolor intenso disminuye después de 1 o 2 semanas hasta desaparecer en un plazo de 3 a 6 meses, en el contexto de un aumento de la lordosis lumbar o cifosis torácica, o bien se vuelve crónico.
El dolor crónico puede ser episódico, asociado al levantamiento de pesas, movimientos descoordinados, o constante y doloroso, acompañado de sensación de fatiga y pesadez en la espalda y la región interescapular. En este caso, el dolor aumenta al caminar durante largos periodos, tras permanecer en una misma posición. La intensidad disminuye al descansar en decúbito prono. En la mayoría de los casos, los AINE no alivian el dolor o lo reducen ligeramente. El grado de dolor varía de leve a intenso en un mismo paciente.
Además de una fractura por compresión, el dolor puede deberse a una fractura parcial con hemorragia perióstica, acortamiento de los músculos paravertebrales y compresión de músculos y ligamentos. La alteración de la disposición costal, o cifosis torácica, puede provocar presión sobre las crestas ilíacas y las articulaciones intervertebrales, con la aparición de dolor en la espalda, las costillas y los huesos pélvicos, y dolor pseudorradicular en el tórax. Menos comunes en la osteoporosis son el dolor articular, la alteración de la marcha y la cojera.
A menudo, el dolor se presenta al comprimir el pecho; con menos frecuencia, se observa dolor óseo difuso. Se realiza una prueba de carga indirecta sobre la columna vertebral: el médico presiona desde arriba los brazos extendidos del paciente. Con osteoporosis, el paciente siente un dolor intenso en la columna. En ocasiones, los pacientes se quejan de dolor en la columna toracolumbar al bajar bruscamente desde la posición de puntillas.
Son frecuentes las quejas de disminución del rendimiento, aumento de la fatiga, irritabilidad, agitación y, a veces, quejas de carácter depresivo.
Un rasgo característico del curso de la osteoporosis es la ausencia de un cuadro clínico característico hasta el desarrollo de cambios significativos en la densidad y arquitectura del tejido óseo, provocando el desarrollo de fracturas osteoporóticas.
Tratamiento de la osteoporosis
El tratamiento de la osteoporosis depende del valor del criterio t determinado por densitometría de energía dual, que refleja el número de desviaciones estándar (DE) por encima y por debajo de la media de la masa ósea máxima de mujeres jóvenes de 30 a 35 años y la presencia de fracturas osteoporóticas.
El tratamiento de la osteoporosis se divide en tres aspectos:
- etiotrópico
- sintomático
- patógeno.
El tratamiento etiológico de la osteoporosis implica tratar la enfermedad subyacente en la osteoporosis secundaria y corregir o suspender los fármacos iatrogénicos. Los métodos de terapia sintomática son fundamentales en el tratamiento y la prevención de la osteoporosis. Estos incluyen diversas escuelas, programas educativos, maximizar el impacto en los factores de riesgo modificables, abandonar los malos hábitos y realizar ejercicio físico según un programa específico para pacientes con osteoporosis. De ser necesario, se considera el uso de protectores de cadera en personas con alto riesgo de desarrollar fracturas de cadera (personas delgadas, con antecedentes de fracturas de cadera o con alta propensión a las caídas), incluso si este grupo de personas no tiene un diagnóstico confirmado de osteoporosis. También se incluyen en este grupo el uso de analgésicos durante los períodos de exacerbación del dolor, el masaje y los métodos quirúrgicos para el tratamiento de los terelomas. Varios autores atribuyen la terapia con calcio a la terapia sintomática, sin negar su indiscutible valor preventivo, especialmente en la adolescencia, durante el período de máxima formación de masa ósea.
El objetivo del tratamiento patogénico es restablecer el proceso normal de remodelación ósea, incluyendo la supresión del aumento de la resorción ósea y la estimulación de la disminución de la formación ósea. El tratamiento de la osteoporosis se realiza en monoterapia o en combinación, según la etiología, la gravedad de la osteoporosis y el estado somático.
La terapia patogénica implica tomar los siguientes medicamentos:
- retardando la resorción ósea: bifosfonatos (alendronato, alendronato y vitamina D, ácido zoledrónico), calcitonina, moduladores selectivos del receptor de estrógeno, estrógenos, fármacos estrógeno-progestágeno, ranelato de estroncio.
- principalmente aquellos que mejoran la formación ósea: PTH, fluoruros, esteroides anabólicos, andrógenos, hormona del crecimiento, ranelato de estroncio.
- con efecto multifacético sobre el tejido óseo: vitamina D y sus metabolitos activos, osteogenon, complejo de oseína-hidroxiapatita
- Sales de calcio: se utilizan como parte de una terapia combinada o para la prevención primaria de la osteoporosis.


 [
[