
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Queratitis por acanthamoeba
Médico experto del artículo.
Último revisado: 05.07.2025
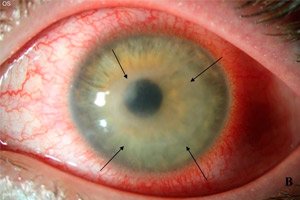
Entre las numerosas enfermedades oculares, la queratitis por Acanthamoeba no es particularmente común, aunque no se caracteriza por su género ni edad. Esta grave enfermedad, que afecta la funcionalidad de la córnea, afecta principalmente a personas con problemas de visión que usan lentes de contacto. Por lo tanto, sería muy útil saber qué pueden experimentar los pacientes al elegir este método de corrección visual y cómo evitar consecuencias desagradables, sin llegar a requerir tratamiento quirúrgico y causar ceguera.
¿Qué significa el diagnóstico?
En la comunidad médica, es común nombrar las enfermedades inflamatorias de la misma manera, añadiendo el sufijo "-itis" a la raíz de la palabra. Cuando se trata de la inflamación de la córnea, el diagnóstico suena como "queratitis". Sin embargo, las causas de la inflamación pueden ser diferentes, por lo que para especificarlas se utilizan frases como:
- si la causa fue una lesión ocular (queratitis traumática),
- en caso de naturaleza viral de la enfermedad – queratitis viral (en caso de infección por el virus del herpes – herpética),
- en caso de naturaleza parasitaria de la patología – queratitis parasitaria (acanthamoeba, oncocercosis), etc.
Existen también otros tipos de queratitis causadas por hongos, bacterias y quemaduras solares en los ojos (uno de los tipos de forma traumática de la enfermedad).
La queratitis por Acanthamoeba es una de las variedades de la forma parasitaria de la enfermedad. Su agente causal es un protozoo llamado "acanthamoeba". Cuando este pequeño parásito entra en el ojo y se multiplica, la persona comienza a sentir molestias oculares y a ver mal, tanto al usar lentes de contacto como al quitárselas. En lugar de corregirlo, sufre un deterioro progresivo de la visión. La razón no reside en las lentes en sí, sino en su uso inadecuado. [ 1 ]
Epidemiología
Las estadísticas confirman que nadar en aguas abiertas con contacto directo de las lentes de contacto con el agua es la principal causa de queratitis por Acanthamoeba. Entre el 90 % y el 96 % de los casos detectados pertenecen a esta categoría. Además, la probabilidad de inflamación corneal es mucho mayor al usar lentes de contacto blandas.
Estudios previos han estimado la incidencia en 1,2 por millón de adultos y 0,2 (EE. UU.) a 2 (RU) por cada 10 000 usuarios de lentes de contacto blandas por año.[ 2 ] Parmar et al. sugirieron que la incidencia puede ser diez veces mayor.[ 3 ] Se observó un marcado aumento en la incidencia de queratitis por Acanthamoeba en la década de 1980, en gran medida debido a la mayor disponibilidad de lentes de contacto blandas y al uso de soluciones para lentes de contacto no estériles.[ 4 ] Se han reportado brotes adicionales a fines de la década de 1990 y en la década de 2000 en los EE. UU. y en Europa y se han vinculado epidemiológicamente a una serie de posibles fuentes, incluida la contaminación del suministro de agua municipal,[ 5 ] inundaciones regionales,[ 6 ] y el uso de una solución desinfectante para lentes de contacto multipropósito ampliamente disponible.[ 7 ],[ 8 ]
Como mostró una encuesta a pacientes, la mayoría de los que enfermaron nadaban en aguas abiertas (ríos, lagos, estanques, mar). Al parecer, la desinfección del agua reduce la cantidad de bacterias y protozoos, dejando intactos solo los microorganismos en fase quística. Estos últimos son los que entran al cuerpo con el agua del grifo. Y en un entorno adecuado, los quistes pasan a la fase vegetativa.
Otras vías de infección por el parásito unicelular no son tan relevantes. Por ejemplo, la infección por Acanthamoeba tras una cirugía o un traumatismo es mucho menos frecuente (aproximadamente el 4 % de los casos).
El ojo es una estructura muy sensible. No es de extrañar que incluso la más mínima mota de polvo o una pestaña en el ojo parezca una gran molestia y cause sensaciones muy desagradables. Incluso las lentes de contacto más blandas, especialmente si se usan de forma descuidada o incorrecta, pueden convertirse en un factor traumático para la córnea. Al frotar su superficie y rasparla con micropartículas adheridas (al usar soluciones que no limpian bien las lentes), estas facilitan la penetración de la infección en su interior y, al adherirse firmemente al ojo, proporcionan un contacto ideal entre la córnea y los patógenos que se acumulan en la lente tras la interacción con un entorno infectado (en particular, con el agua). Acanthamoeba está, por así decirlo, "encerrada" en condiciones ideales de existencia, donde posteriormente parasita.
En cuanto a la situación epidemiológica, ha mejorado significativamente en el último medio siglo. Los médicos detectaron por primera vez un brote de la enfermedad en 1973, cuando la inflamación solo afectaba al 10 % de los pacientes que usaban lentes de contacto. Actualmente, la queratitis rara vez se diagnostica (4,2 % de los pacientes diagnosticados con enfermedades oculares inflamatorias), pero la mayoría de los pacientes acuden al médico debido al uso de lentes de contacto.
Gracias a un estudio exhaustivo de las causas de la enfermedad y al desarrollo de medidas eficaces para prevenir la queratitis, los médicos han logrado reducir su incidencia. Sin embargo, a pesar de las alentadoras estadísticas sobre la queratitis, no debemos olvidar que las enfermedades oculares inflamatorias se asocian con aproximadamente el 50 % de las hospitalizaciones y el 30 % de los casos de pérdida de visión.
Causas queratitis por acanthamoeba
Dada la capacidad de Acanthamoeba para sobrevivir incluso en condiciones adversas, se puede afirmar con seguridad que este microorganismo forma parte de nuestro entorno habitual. No es de extrañar que lo encontremos en todas partes. Pero, ¿por qué entonces la enfermedad no se propaga ampliamente?
Y la razón es que la naturaleza se ha encargado de la protección natural de los ojos. A los microorganismos no les resulta fácil penetrar la córnea, por lo que suelen ser meros pasajeros en el ojo. Sin embargo, algunos factores negativos pueden facilitar que el parásito penetre en las estructuras oculares, donde puede permanecer más tiempo y reproducirse, destruyendo simultáneamente los tejidos de la córnea. Dichos factores incluyen:
- uso incorrecto de lentes de contacto,
- lesiones oculares,
- raspaduras corneales o cualquier otra violación de su integridad, incluidos procedimientos quirúrgicos y cuidados postoperatorios.
Acanthamoeba no necesita un huésped para existir, pero esto no significa que no pueda dañar los órganos de la visión, que son un medio nutritivo ideal, que contiene sustancias de origen orgánico. [ 9 ]
La queratitis por Acanthamoeba es una inflamación de la córnea causada por Acanthamoeba, que ha penetrado profundamente en el tejido ocular o se multiplica en el entorno ideal creado por las lentes de contacto. No es sorprendente que la mayoría de los pacientes con este diagnóstico usen lentes de contacto activamente en su vida diaria. Y, como suele ocurrir, no siempre cumplen con las normas de uso y cuidado de las lentes de contacto. Además, la enfermedad puede afectar a uno o ambos ojos.
Los oftalmólogos consideran los siguientes factores de riesgo para la infección de los ojos con Acanthamoeba y el desarrollo de un proceso inflamatorio en la córnea:
- nadar con lentes de contacto, especialmente en cuerpos de agua naturales,
- Cuidado inadecuado de las lentes:
- enjuagando con agua corriente,
- utilizando agua del grifo o soluciones no estériles para almacenar las lentes,
- desinfección inadecuada o falta de desinfección de las lentes,
- cuidado inadecuado (limpieza y desinfección) del recipiente de almacenamiento de lentes,
- Soluciones de ahorro para almacenar lentes (reutilizar, agregar solución nueva a la usada),
- No observar la higiene de manos y ojos al utilizar lentes de contacto.
Aunque este último punto parece ser el factor de infección más probable, es más peligroso como una de las causas de queratitis bacteriana. La queratitis por Acanthamoeba se produce con mayor frecuencia al entrar en contacto con el agua, es decir, al nadar sin quitarse las lentes de contacto o al manipularlas con las manos mojadas. Por lo tanto, en cuerpos de agua naturales es muy difícil mantener la higiene de manos necesaria al quitarse o ponerse las lentes de contacto; además, no siempre hay condiciones para guardarlas, por lo que los bañistas prefieren no quitárselas. Pero esto es un arma de doble filo: cuidar la conservación de las lentes puede ser perjudicial para la vista.
La literatura ha establecido que el uso de lentes de contacto es el factor de riesgo más importante para el desarrollo de queratitis por Acanthamoeba, con una asociación entre la enfermedad y los lentes de contacto reportada en el 75-85% de los casos. [ 10 ]
Se ha informado previamente de una correlación con la queratitis por herpes simple,[ 11 ],[ 12 ]: aproximadamente el 17 % de los casos de queratitis aftosa presentan antecedentes de enfermedad ocular por VHS o coinfección activa por VHS.
Patogenesia
La patogenia de la queratitis por Acanthamoeba implica la citólisis y fagocitosis del epitelio corneal mediadas por parásitos, así como la invasión y disolución del estroma corneal.[ 13 ]
La enfermedad se clasifica como infecciosa e inflamatoria, ya que el desarrollo del proceso patológico se asocia a una infección parasitaria. El agente causal de la enfermedad (acanthamoeba) es un parásito unicelular cuyo hábitat habitual es el agua. Suele encontrarse en embalses naturales, desde donde también llega al agua del grifo. Sin embargo, esto no significa que el agua de un embalse artificial (estanque o incluso una piscina) pueda considerarse completamente segura, ya que también se puede encontrar acanthamoeba en el suelo humedecido con la misma agua.
El género Acanthamoeba incluye varios tipos de amebas de vida libre, seis de las cuales son peligrosas para los humanos. Estas son aeróbicas que viven en el suelo y el agua, especialmente en aguas residuales. También se encuentran en el polvo, al que llegan tras la desecación de los cuerpos de agua o el suelo. En este caso, los microorganismos simplemente entran en una fase de baja actividad (quistes), en la que no se ven afectados por los cambios de temperatura ni por los procedimientos de desinfección.
Las acanthamoebas proliferan en el agua corriente y las aguas residuales, así como en el líquido que circula por el sistema de calefacción y agua caliente. Las altas temperaturas del agua solo favorecen la reproducción de microorganismos.
El agua que contiene microorganismos puede entrar en contacto con los ojos al bañarse, lavarse o al tocarse con las manos mojadas o sucias. Sin embargo, el simple contacto con agua o tierra contaminada con parásitos no causa enfermedades. Además, la acanthamoeba puede encontrarse en personas sanas (en la nasofaringe y las heces).
Nuestro ojo está diseñado de tal manera que las glándulas lagrimales presentes en él facilitan la humectación fisiológica y la limpieza de la córnea. El polvo y los microorganismos que entran en contacto con él se eliminan a través del sistema de drenaje del aparato lagrimal hacia la nasofaringe, desde donde se excretan junto con la mucosidad. El parásito simplemente no tiene tiempo de instalarse en el ojo y comienza a reproducirse activamente.
Si se altera la función de drenaje, Acanthamoeba no solo se instala cómodamente en un ambiente ideal (cálido y húmedo), sino que también comienza a multiplicarse activamente, provocando una inflamación difusa de la córnea.
Síntomas queratitis por acanthamoeba
La queratitis por Acanthamoeba es una enfermedad ocular inflamatoria que no está exenta de síntomas propios de este proceso: enrojecimiento ocular, sensación de cuerpo extraño y molestias oculares, y dolor (combinado frecuentemente con la inflamación), que se intensifica al retirar las lentes de contacto. Estos pueden considerarse los primeros signos de inflamación de la córnea, aunque muchas otras enfermedades oculares, como la aparición de una mancha en el ojo, presentan los mismos síntomas. Los pacientes pueden quejarse de lagrimeo involuntario, dolor ocular y pérdida de la claridad visual (como si tuvieran una película delante de los ojos). [ 14 ]
Todos estos síntomas son similares a la sensación que se produce cuando una pequeña partícula de polvo entra en el ojo, pero en este caso no se podrá parpadear. El cuadro clínico es notablemente persistente, pero a medida que la inflamación se desarrolla, los síntomas de la queratitis por Acanthamoeba tienden a intensificarse. Al principio, solo se siente molestia detrás del párpado, luego dolor y, finalmente, dolores agudos y cortantes, como una herida abierta, que provocan e intensifican el lagrimeo.
Sin embargo, cabe señalar que la aparición repentina de la enfermedad o la progresión rápida de la inflamación se observan en no más del 10% de los pacientes. En el resto, la enfermedad se caracteriza por una evolución lenta, pero no leve.
Independientemente de la causa de la inflamación, la queratitis se manifiesta con un complejo sintomático específico, denominado síndrome corneal. Se caracteriza por:
- Dolor agudo y severo en el ojo.
- aumento del lagrimeo,
- contracción espasmódica del músculo orbicular del ojo, que provoca el cierre involuntario del ojo (blefaroespasmo),
- reacción dolorosa de los ojos a la luz brillante (fotofobia).
Este síndrome es específico y ayuda a diferenciar la inflamación corneal de la conjuntivitis antes de buscar el agente causante de la inflamación.
En etapas avanzadas, si la inflamación no se trató o el tratamiento fue inadecuado, se puede observar opacidad de la córnea (la alteración de la transparencia es uno de los signos característicos de la queratitis), la formación de una mancha clara (leucoma) en ella y un deterioro notable de la visión, que puede incluso causar ceguera. En algunos casos, se forma una úlcera purulenta en la córnea, lo que indica la penetración de la infección en los tejidos profundos del ojo.
Complicaciones y consecuencias
Reiteremos una vez más que los tejidos del órgano visual son muy sensibles, por lo que reaccionan con tanta intensidad a cualquier condición negativa. Esta compleja estructura óptica resulta ser muy delicada y susceptible a cambios degenerativos. La inflamación que se produce en la córnea es difícil de tratar, mientras que un proceso inflamatorio prolongado puede alterar fácilmente las propiedades y la funcionalidad del órgano.
La queratitis por Acanthamoeba es una enfermedad con síntomas desagradables y pronunciados que causan un malestar considerable y empeoran la calidad de vida del paciente. ¿Le resulta fácil realizar su trabajo si una mota de polvo le entra en el ojo y le irrita? Todos piensan inmediatamente en cómo eliminarla. Pero con la inflamación de la córnea, dicha mota es una ameba, que ya no es tan fácil de eliminar del ojo, por lo que los síntomas dolorosos atormentan a la persona constantemente, a veces debilitándose un poco, para luego recuperarse con renovado vigor.
Es evidente que esta situación afecta la capacidad laboral y el estado mental de una persona. El déficit de atención asociado al dolor, combinado con el deterioro de la visión, puede convertirse en un obstáculo para el cumplimiento de las obligaciones laborales. El cierre espontáneo de los ojos y la mala visión aumentan el riesgo de lesiones domésticas e industriales.
Estas son las consecuencias de la queratitis de cualquier etiología si el paciente no busca ayuda profesional o se automedica sin comprender la causa y el mecanismo de la enfermedad. Sin embargo, también pueden surgir complicaciones tanto por la ausencia de tratamiento como por la selección incorrecta de métodos terapéuticos eficaces, lo que a menudo resulta de un diagnóstico erróneo. Al fin y al cabo, la queratitis de diversas etiologías requiere un enfoque terapéutico único.
La complicación más común del proceso inflamatorio en la córnea es su opacidad. La inflamación prolongada causa cambios cicatriciales en los tejidos oculares, cuya reabsorción no siempre es completa. En algunos casos, los cambios en la transparencia de la córnea progresan con la formación de una mancha blanca local (leucoma) o una disminución general de la visión en un ojo, pudiendo incluso causar ceguera total en el futuro. [ 15 ]
Cualquier inflamación es un caldo de cultivo para una infección bacteriana, que puede unirse fácilmente a una parasitaria. En este caso, la inflamación también puede afectar las estructuras más profundas del ojo, provocando el desarrollo de una inflamación purulenta de las membranas internas del globo ocular (endoftalmitis), así como una inflamación de todas las membranas y el medial del ojo (panoftalmitis).
En el contexto de una inmunidad reducida, no es raro que se añada una infección por el virus del herpes.
Cuanto más profunda sea la inflamación, más graves serán las consecuencias. No siempre es posible preservar la visión y la apariencia estética del ojo; con frecuencia, la enfermedad reaparece tras un tratamiento aparentemente eficaz, por lo que los médicos a veces recurren al tratamiento quirúrgico, que consiste en reemplazar (trasplantar) la córnea.
La queratitis por Acanthamoeba, como cualquier inflamación de la córnea, tiene 5 grados de gravedad (estadios):
- lesión epitelial superficial,
- queratitis puntiforme superficial,
- anular estromal,
- ulcerativa (con formación de heridas en la córnea)
- escleritis (la inflamación se extiende a la esclerótica)
Las dos primeras etapas se tratan con medicamentos. Sin embargo, el tratamiento no siempre da buenos resultados. A medida que la enfermedad progresa, se indica tratamiento quirúrgico en combinación con medicamentos.
Diagnostico queratitis por acanthamoeba
Las molestias y el dolor ocular, tarde o temprano, obligan a los pacientes a buscar ayuda especializada. Y entonces resulta que la causa del dolor y el deterioro de la visión no fueron los lentes de contacto ni el polvo adherido, sino los protozoos que se asentaron en los tejidos oculares debido a la negligencia humana. Sin embargo, es difícil para un médico determinar, a partir del aspecto del paciente, la causa del enrojecimiento, el dolor y el lagrimeo, ya que estos síntomas también se presentan en otras enfermedades. El enrojecimiento y el dolor ocular, combinados con fotofobia, se observan incluso en casos de gripe, por no hablar de enfermedades oculares. [ 16 ]
Solo un especialista (oftalmólogo), al que se deriva al paciente, puede realizar un diagnóstico preciso. Para este médico, la opacidad corneal causada por la acumulación de leucocitos, linfocitos y otros elementos celulares pequeños, cuyo nivel aumenta durante la inflamación, será un indicador del proceso inflamatorio.
Sin embargo, la opacidad de esta parte del ojo también puede deberse a cambios degenerativos-distróficos, por lo que es importante que el médico determine si existe inflamación y a qué se debe. Una descripción detallada de los síntomas y la anamnesis del paciente le será útil: ¿usa lentes de contacto?, ¿cómo las cuida?, ¿se las quita para nadar?, ¿ha tenido alguna lesión ocular previa?, etc.
El diagnóstico instrumental de la queratitis por Acanthamoeba suele basarse en un método principal: la biomicroscopía ocular, que consiste en el estudio sin contacto de diversas estructuras oculares mediante equipos especiales. Durante el estudio, se utilizan un microscopio y diversos tipos de iluminación, lo que permite visualizar incluso aquellas estructuras del complejo sistema óptico ocular que no son visibles con luz normal. [ 17 ]
La biomicroscopía ultrasónica (método de contacto con anestesia y sin contacto) se utiliza cada vez más en las clínicas modernas. En cualquier caso, el médico recibe información fiable sobre las diversas estructuras del ojo, su estado, la presencia de inflamación, su naturaleza y prevalencia. La biomicroscopía permite detectar la enfermedad incluso en las primeras etapas, cuando los síntomas aún no se manifiestan.
Pero identificar la inflamación corneal es solo la mitad del camino. Es importante determinar la causa de la enfermedad. Y aquí es donde suelen surgir los problemas. El diagnóstico diferencial de queratitis bacterianas, víricas, alérgicas, fúngicas y de otros tipos es bastante difícil. Existe un alto riesgo de realizar un diagnóstico erróneo.
Pruebas específicas ayudan a determinar la causa de la enfermedad o a descartar sus diversas variantes. Un análisis de sangre ayudará a identificar la inflamación, pero nada más. Sin embargo, los estudios microbiológicos pueden proporcionar información sobre el agente causal de la enfermedad. Para ello, se realiza lo siguiente:
- examen bacteriológico del material tomado durante el raspado de la córnea (con mayor frecuencia utilizando el método de reacción en cadena de la polimerasa (PCR), [ 18 ], [ 19 ]
- examen citológico del epitelio de la conjuntiva y la córnea,
- pruebas de alergia con diferentes antígenos,
- Estudios serológicos basados en la interacción de antígenos y anticuerpos.
Pero el problema radica en que el diagnóstico de queratitis por Acanthamoeba suele basarse en la ausencia de signos de otros patógenos, y no en la presencia de quistes e individuos activos de Acanthamoeba. Las pruebas de laboratorio no siempre proporcionan una respuesta precisa sobre la presencia de protozoos en los tejidos oculares.
Recientemente, se ha popularizado un método específico de microscopía confocal de barrido láser, con excelente contraste y resolución espacial. Permite identificar el patógeno y sus quistes en cualquiera de las capas corneales, para determinar la profundidad y extensión de la lesión ocular. Esto permite realizar un diagnóstico con la máxima precisión, descartando enfermedades con síntomas similares.
Tratamiento queratitis por acanthamoeba
Dado que el proceso inflamatorio en las estructuras oculares puede deberse a diversas causas, el médico solo puede prescribir un tratamiento eficaz tras asegurarse de que el diagnóstico es correcto. Sin embargo, a menudo se detectan errores de diagnóstico después de un tiempo, cuando el tratamiento prescrito (generalmente antibióticos debido a la sospecha de naturaleza bacteriana de la enfermedad) no da resultados. Los fármacos utilizados deben ser eficaces contra protozoos, no solo bacterias; es decir, la selección de antibióticos y antisépticos no debe ser aleatoria, como en el caso de la conjuntivitis.
Por cierto, este problema suele ocurrir durante la automedicación, debido al escaso conocimiento sobre las enfermedades oculares, por lo que los pacientes atribuyen todos los síntomas a la conjuntivitis, sin tener en cuenta el patógeno. Esto significa que intentan tratarla con medicamentos que antes se recetaban para la conjuntivitis. A menudo, esto solo empeora la situación, ya que el tiempo no juega a su favor. Además, los pacientes suelen seguir usando lentes de contacto, lo cual no está permitido.
Por lo tanto, el tratamiento de la queratitis por Acanthamoeba comienza con un diagnóstico preciso y la negativa a usar lentes de contacto, al menos durante el tratamiento. Las formas leves de la enfermedad, detectadas en una etapa temprana, se tratan de forma ambulatoria. El tratamiento hospitalario está indicado para las formas graves y complicadas de queratitis. En estos casos, también se considera la posibilidad de tratamiento quirúrgico (queratoplastia superficial y profunda en capas, queratoplastia penetrante, queratectomía fototerapéutica).
En casos leves, se utilizan medicamentos para destruir el patógeno (Acanthamoeba y sus quistes) y restaurar el tejido corneal. Para ello, se utilizan colirios, ungüentos, instilaciones de fármacos y películas medicinales con componentes antibacterianos (antiprotozoarios), antiinflamatorios y, en ocasiones, antivirales (en caso de infección por herpes).
Para combatir el patógeno, se utiliza una combinación de antibióticos y antisépticos, ya que actualmente no existe un monofármaco específico activo contra Acanthamoeba. Con mayor frecuencia, se utiliza una combinación de clorhexidina (en forma de instilaciones) y polihexametilen biguanida (incluida en la solución para el cuidado de lentes de contacto Opti-Free, que se utiliza para la instilación ocular, y en las gotas oftálmicas hidratantes Comfort-Drops). Este complejo es eficaz tanto contra las formas activas de la ameba como contra sus quistes. Las biguanidas son el único tratamiento eficaz para la forma enquistada resistente del organismo in vitro e in vivo. El uso de esteroides modernos es controvertido, pero probablemente eficaz, para el tratamiento de complicaciones inflamatorias graves de la córnea que no fueron efectivas con biguanidas. La escleritis asociada a Acanthamoeba rara vez se asocia con invasión extracorneal y generalmente se trata con antiinflamatorios sistémicos en combinación con biguanidas tópicas. La queratoplastia terapéutica se puede utilizar en el tratamiento de algunas complicaciones graves de la queratitis por Acanthamoeba.[ 20 ]
En casos más graves, con un curso complicado de la enfermedad y en ausencia de efecto de la terapia específica, se prescriben adicionalmente los siguientes medicamentos:
- gotas antisépticas "Vitabact" a base de picloxidina o "Okomistin" a base de miramistina,
- diamedinas (la propamidina es una sustancia con una pronunciada acción bactericida y antiprotozoaria, incluida en colirios importados, por ejemplo, el medicamento "Brolene"),
- antibióticos del grupo de los aminoglucósidos (neomicina, gentamicina) y fluoroquinolonas (existe información sobre la alta eficacia del fármaco antimicrobiano del grupo de las fluoroquinolonas a base de moxifloxacino "Vigamox" en forma de colirio),
- antibióticos polipeptídicos (polimixina),
- micostáticos (fluconazol, intraconazol),
- preparaciones de yodo (povidona yodada),
- medicamentos antiinflamatorios:
- Los AINE (por ejemplo, gotas de Indocollyre a base de indometacina, que alivian el dolor y la inflamación) se recetan en raras ocasiones y por un período corto.
- Los corticosteroides, como la dexametasona, se utilizan principalmente después de la cirugía o en el período no agudo de la enfermedad, ya que pueden provocar la activación de la enfermedad; se prescriben medicamentos antiglaucomatosos en combinación con ellos (por ejemplo, "Arutimol", que normaliza la presión intraocular).
- midriáticos (estos medicamentos se prescriben tanto con fines diagnósticos para dilatar la pupila como para el tratamiento de enfermedades inflamatorias oculares),
- preparados con efecto regenerador (Korneregel, Lipoflavon, Tauforin),
- instalaciones de lágrimas artificiales,
- vitaminas, estimulantes biogénicos.
La agudeza visual reducida también se trata con ayuda de procedimientos fisioterapéuticos: electroforesis, fonoforesis con enzimas, ozonoterapia, VLOC.
Existen diferentes enfoques para el tratamiento de la queratitis por Acanthamoeba, los medicamentos y los regímenes de tratamiento se prescriben individualmente, según el diagnóstico, el estadio y la gravedad de la enfermedad, la presencia de complicaciones, la efectividad de la terapia, etc.
Medicamentos
La experiencia demuestra que los antibióticos convencionales de amplio espectro son eficaces en casos complicados de queratitis por Acanthamoeba, pero no tienen un efecto perjudicial sobre la acanthamoeba. Los antisépticos, especialmente la clorhexidina, y un desinfectante incluido en colirios y soluciones para el cuidado de lentes de contacto tienen un efecto bactericida más pronunciado. Con la solución Opti-Free, puede evitar una enfermedad peligrosa para los ojos. [ 21 ]
En cuanto a los antisépticos, el medicamento "Okomistin" en forma de colirio se ha utilizado ampliamente en el tratamiento de enfermedades inflamatorias oculares. Su ingrediente activo, la miramistina, es activo contra una gran cantidad de bacterias, hongos y protozoos, y también aumenta la sensibilidad de los patógenos a agentes antimicrobianos más potentes.
Para el tratamiento de la queratitis, Okomistin se utiliza en combinación con agentes antiprotozoarios y antibióticos. El medicamento se prescribe a adultos y niños de 4 a 6 veces al día. Se instila en el saco conjuntival del ojo, 1 o 2 gotas (para niños) y 2 o 3 gotas (para adultos), durante un máximo de 14 días.
El medicamento también se utiliza en el período postoperatorio: 1-2 gotas tres veces al día durante hasta 5 días, y también para preparar la cirugía (2-3 gotas tres veces al día durante 2-3 días).
La única contraindicación para el uso del antiséptico es la hipersensibilidad a su composición.
El uso del fármaco rara vez se acompaña de molestias (una ligera sensación de ardor que desaparece en pocos segundos). Este efecto secundario no es peligroso y no justifica la interrupción del tratamiento. Sin embargo, las reacciones de hipersensibilidad requieren la suspensión del fármaco y la revisión del tratamiento.
"Okomistin" se utiliza a menudo en combinación con antibióticos locales.
No menos popular en el tratamiento de la queratitis por Acanthamoeba es el antiséptico "Vitabact" a base de picloxidina, un derivado de biguanida considerado activo contra un gran número de infecciones, incluidas las protozoarias.
El medicamento está disponible en forma de colirio. Generalmente se prescribe una gota de 3 a 4 veces al día (hasta 6 veces) durante diez días. Antes de la cirugía ocular, también se recomienda inyectar dos gotas de la solución en el saco conjuntival.
El medicamento no se prescribe en caso de intolerancia a sus componentes o hipersensibilidad a las biguanidas. Durante la lactancia, es recomendable no amamantar al niño mientras esté tomando el medicamento. Tampoco es recomendable su uso durante el embarazo.
Al instilar la solución en los ojos, puede sentirse una sensación de ardor, se nota hiperemia local, que no requiere tratamiento.
Las gotas oftálmicas Brolene con propamidina son una buena alternativa al tratamiento combinado con Comfort Drops y clorhexidina u otro antiséptico. La propamidina reduce la actividad de los patógenos e inhibe su reproducción, por lo que son más fáciles de eliminar del ojo mediante instilaciones.
La solución se administra en el ojo 1-2 gotas hasta 4 veces al día.
Las gotas no se recomiendan para su uso en mujeres embarazadas o en período de lactancia, así como en pacientes con hipersensibilidad a los componentes del medicamento.
El uso del medicamento es indoloro, pero puede experimentar visión borrosa durante un tiempo. Durante este período, es mejor abstenerse de realizar acciones potencialmente peligrosas. Si la visión empeora o los síntomas de la enfermedad empeoran, consulte a un médico.
"Indocollyre" es un fármaco no hormonal con efectos antiinflamatorios y analgésicos. Se prescribe principalmente después de cirugías oculares, pero también puede utilizarse en tratamientos farmacológicos complejos sin cirugía.
El medicamento se prescribe 1 gota 3-4 veces al día, incluido el día anterior a la operación (esto reduce el riesgo de complicaciones).
El fármaco es relevante para el síndrome de dolor intenso. Sin embargo, presenta varias contraindicaciones graves: hipersensibilidad al fármaco, antecedentes de asma por aspirina, úlcera gástrica y duodenal, patologías hepáticas y renales graves, segunda mitad del embarazo y lactancia. El fármaco no se utiliza en pediatría.
"Indocollyre" pertenece a la categoría de los AINE, que por su efecto sobre la sangre inhiben los procesos regenerativos en la córnea, por lo que no se recomienda su uso durante mucho tiempo o sin prescripción médica.
El uso del medicamento puede causar efectos secundarios en los ojos: enrojecimiento, picazón, ardor leve, deterioro temporal de la agudeza visual y aumento de la sensibilidad a la luz. Sin embargo, estas molestias son poco frecuentes.
"Korneregel" es un preparado oftálmico en forma de gel a base de dexpantenol. Favorece la regeneración de las membranas mucosas del ojo y la piel circundante, penetrando fácilmente en los tejidos. Se utiliza activamente en el tratamiento complejo de la queratitis de diversas etiologías.
El gel se aplica localmente, según la gravedad de la enfermedad. Se comienza con una gota 4 veces al día y una gota antes de acostarse. Se coloca el gel en el saco conjuntival.
La duración del tratamiento es estrictamente individual y la determina el médico según el efecto terapéutico observado. Se recomienda no usar el medicamento con frecuencia ni durante un tiempo prolongado debido al conservante que contiene el gel, que puede causar irritación e incluso daño a la mucosa. Si se usa en combinación con otras gotas, geles o ungüentos oftálmicos, el intervalo entre las aplicaciones debe ser de al menos 15 minutos.
Entre las contraindicaciones para el uso de "Korneregel" la única enumerada es la hipersensibilidad al dexpantenol o cualquier otro componente del medicamento.
Los efectos secundarios incluyen principalmente reacciones de hipersensibilidad acompañadas de picor, enrojecimiento, erupciones cutáneas y síntomas oculares. Estos últimos incluyen enrojecimiento, ardor, sensación de cuerpo extraño, dolor, lagrimeo e hinchazón.
Lipoflavon es un agente cicatrizante y regenerador de heridas a base de quercetina y lecitina. Tiene propiedades antioxidantes, es eficaz contra virus, inhibe la producción de mediadores de la inflamación y mejora el trofismo de los tejidos oculares.
El medicamento se presenta en polvo en un frasco estéril con solución salina de cloruro de sodio al 0,9 % y tapón gotero. Se utiliza para instilaciones en casos de queratitis de diversas etiologías en forma de colirio, así como en el postoperatorio. Reduce el riesgo de queratitis por daño corneal durante intervenciones quirúrgicas.
En oftalmología, se añade solución salina al frasco con el polvo, se agita bien hasta su completa disolución y se tapa con un gotero. Se administra el medicamento en el saco conjuntival, de 1 a 2 gotas, hasta 8 veces al día. La cantidad de gotas se reduce a la mitad cuando cede la inflamación. El tratamiento suele durar de 10 a 30 días.
El medicamento tiene contraindicaciones: hipersensibilidad a la composición, antecedentes de reacciones alérgicas a proteínas y vacunas, y consumo de alcohol. Durante el embarazo y la lactancia, Lipoflavon solo se utiliza con autorización médica, debido a la falta de datos sobre su efecto en el feto y la evolución del embarazo. En pediatría, se utiliza a partir de los 12 años.
Entre los efectos secundarios de la aplicación local sólo son posibles reacciones alérgicas (picor, erupciones cutáneas, fiebre).
Dado que el ojo es un órgano muy sensible, no se recomienda usar ningún medicamento sin receta médica. Si el médico prescribe gotas para ambos ojos, incluso si solo uno está afectado, debe seguirse su prescripción, ya que existe una alta probabilidad de transmisión de la infección, activación del virus presente en el organismo, etc.
Una nueva opción de tratamiento podría ser el uso de alquilfosfocolinas. Estas son fosfocolinas esterificadas a alcoholes alifáticos. Presentan actividad antitumoral in vitro e in vivo y han demostrado ser citotóxicas contra especies de Leishmania, Trypanosoma cruzi y Entamoeba histolytica. Un estudio reciente ha demostrado que la hexadecilfosfocolina (miltefosina), en particular, también es muy eficaz contra diversas cepas de Acanthamoeba. [ 22 ], [ 23 ]
Remedios populares
Los médicos consideran la queratitis por Acanthamoeba una enfermedad ocular grave, ya que, con un tratamiento inadecuado, puede progresar y causar ceguera. Los métodos tradicionales para tratar la inflamación corneal no sustituyen la farmacoterapia tradicional, sino que la complementan, aliviando los síntomas dolorosos. Además, dado que el ojo es una estructura delicada, es muy desaconsejable administrarle soluciones dudosas. Cualquier prescripción debe consultarse con un médico con antelación.
Las plantas y productos utilizados en la medicina tradicional no pueden destruir el patógeno, pero pueden reducir el dolor y las molestias, aliviar la hipersensibilidad a la luz, aliviar el enrojecimiento y la hinchazón de los ojos y ayudar a restaurar el tejido dañado. Sin embargo, las recetas propuestas deben usarse con precaución, evaluando cuidadosamente los posibles riesgos.
¿Qué nos ofrecen los curanderos para la queratitis?
- Aceite de espino amarillo. Es una excelente fuente de vitaminas para los ojos y tiene un efecto regenerador. Es recomendable usar aceite estéril, disponible en farmacias. Aplique 2 gotas en el ojo afectado. El intervalo entre tratamientos es de 1 a 3 horas.
El producto reduce el dolor, alivia la fotofobia y promueve la restauración del tejido corneal. Pero no espere milagros. El aceite es neutro frente al patógeno, por lo que se recomienda el uso simultáneo de agentes antiprotozoarios y antisépticos.
- Extracto acuoso de propóleo (1 parte) y jugo de celidonia (3 partes). La composición se utiliza en forma de colirio para las complicaciones bacterianas de la queratitis. La dosis recomendada es de 2 gotas en el ojo por la noche.
- Arcilla. Se usa para cataplasmas y alivia el dolor. Se coloca arcilla húmeda sobre una servilleta, formando una capa de unos 2-3 cm. La venda se aplica sobre los ojos durante una hora y media.
- Miel líquida. Mezcle una parte de miel de mayo con tres partes de agua tibia y remueva hasta que el líquido se aclare. Use el producto como colirio o lavado ocular dos veces al día.
La miel es un alérgeno fuerte, por lo que si usted es alérgico a los productos apícolas, dicho tratamiento sólo puede aumentar la inflamación.
- Aloe. El jugo de esta planta posee notables propiedades regenerativas y es un excelente antiséptico. Su uso ayuda a prevenir las complicaciones bacterianas y virales de la queratitis. Al inicio de la enfermedad, se usa jugo de aloe añadiendo unas gotas de mumiyo y luego en forma pura (1 gota por ojo).
El tratamiento a base de hierbas también se utiliza en casos de queratitis, lo que ayuda a aumentar la eficacia de la terapia farmacológica y prevenir complicaciones.
La hierba eufrasia tiene un efecto beneficioso para los ojos. Se utiliza para preparar un medicamento líquido de uso interno y gotas oftálmicas. Para preparar una infusión de uso interno, se mezclan 3 cucharadas de hierba picada con medio litro de agua hirviendo y se deja reposar en un lugar cálido durante al menos 6 horas. El tratamiento se realiza tres veces al día, tomando medio vaso de infusión.
Las gotas oftálmicas se preparan tomando una cucharadita de la hierba por vaso (200 ml) de agua. La mezcla se hierve durante 3 minutos, se retira del fuego y se deja reposar durante otras 3 horas. La decocción colada se utiliza para instilar los ojos (2-3 gotas) antes de acostarse.
Para compresas y lociones, se utilizan decocciones de flores de meliloto (20 g de hierba por 1/2 taza de agua, hervir durante 15 minutos) y caléndula (1 cucharadita por 1 taza de agua, hervir durante 5 minutos), que tienen efectos antimicrobianos y antiinflamatorios. La compresa de decocción de meliloto se deja actuar durante media hora y la loción de caléndula, de 10 a 15 minutos. El procedimiento se realiza dos veces al día. El tratamiento se mantiene hasta que desaparezcan los síntomas.
Es útil usar infusión de manzanilla para lavar los ojos. Dado que el uso de antiinflamatorios para la queratitis por Acanthamoeba es limitado, la manzanilla resulta ser una verdadera maravilla, ya que no causa efectos secundarios indeseados.
Para preparar la infusión, tome 2 cucharadas de flores secas y vierta 2 tazas de agua hirviendo sobre ellas. El medicamento se deja en infusión de 15 a 20 minutos o hasta que se enfríe completamente bajo la tapa.
Se pueden realizar lavados oculares de 3 a 4 veces al día. Además, la infusión puede usarse para preparar lociones.
Al preparar gotas y colirios en casa, recuerde la esterilidad. Es mejor usar agua purificada y hervir bien los platos. Los dispositivos para gotas oftálmicas (goteros y pipetas) también deben estar esterilizados. De lo contrario, es fácil que se infecte con bacterias como Acanthamoeba.
Al aplicar las gotas en los ojos, asegúrese de que el gotero no toque el tejido ocular. Al enjuagar los ojos, es importante usar una venda o disco de algodón diferente para cada ojo y cambiarlos con la mayor frecuencia posible durante el procedimiento.
Homeopatía
En el caso de una enfermedad como la queratitis por Acanthamoeba, incluso el tratamiento con remedios caseros puede parecer cuestionable, por no hablar de la homeopatía. Sin embargo, los homeópatas insisten en el efecto beneficioso de algunos fármacos de este tipo. Y cabe decir que sus argumentos son muy convincentes.
La infección por Acanthamoeba es un tipo de proceso infeccioso. El agente causal de la enfermedad se considera una infección por protozoos, concretamente Acanthamoeba. Si seguimos el método tradicional, identificar el agente causal mediante pruebas de laboratorio puede ser un proceso largo. El análisis de muestras de epitelio corneal y líquido lagrimal mediante PCR permite aislar ADN de amebas incluso con un contenido mínimo, pero este proceso requiere mucho tiempo.
La tinción de raspados con diferentes métodos no siempre arroja resultados precisos, lo que requiere una interpretación profesional. El método histoquímico es relevante en las etapas más graves de la enfermedad, pero inicialmente puede dar un resultado negativo y los quistes solo pueden detectarse mediante biopsia.
El método de microscopía confocal es la forma más rápida de obtener un resultado actualizado, pero aún no se utiliza en todas las clínicas. Por lo tanto, en la mayoría de los casos, se necesitan varios días o incluso semanas para aclarar el diagnóstico e iniciar un tratamiento eficaz.
Durante este tiempo, la inflamación progresará, lo que afecta negativamente la funcionalidad de la córnea. Los homeópatas ofrecen una buena solución: iniciar el tratamiento con agentes antiinflamatorios y regeneradores inmediatamente después de la consulta médica. Al mismo tiempo, los remedios homeopáticos utilizados, a diferencia de los corticoides y los AINE, no potenciarán ni agravarán la inflamación.
Entre los remedios homeopáticos utilizados para cualquier tipo de queratitis, un papel especial se le da al Mercurius corrosivus, a menudo prescrito para el dolor lagrimeo agudo en los ojos por la noche, la fotofobia y la aparición de úlceras profundas en la córnea.
En caso de ardor en los ojos y secreción profusa, han demostrado ser eficaces los remedios homeopáticos como Mercurius solubilis (relevante en las fases iniciales de la enfermedad), Pulsatilla, Bryonia, Belladonna, Aurum, Arsenicum album, Apis, Aconitum, etc.
Para las ulceraciones, los homeópatas también prescriben Hepar sulphur, Kali bichromicum, Kali iodatum, Conium, Rhus toxicodendron, Syphilinum y Calcarea. Para la queratitis crónica y la opacidad corneal grave, Sulphur.
Muchos de los medicamentos mencionados ayudan a aliviar el dolor y a tratar la hipersensibilidad ocular a la luz. Casi todos se recetan en pequeñas diluciones.
Los medicamentos se prescriben por vía oral, de 3 a 6 gránulos sublinguales, 20 a 30 minutos antes de las comidas, varias veces al día. Además, no se trata de monoterapia, sino del uso de medicamentos homeopáticos en paralelo con los medicamentos clásicos recetados para la queratitis, con excepción de los antibióticos. Estos últimos se prescriben cuando se identifica el agente causal de la enfermedad.
Hoy en día, los homeópatas buscan activamente remedios complejos eficaces para el tratamiento de la queratitis (antes de la introducción de antibióticos y en combinación con ellos). Uno de los desarrollos innovadores es una preparación a base de los siguientes componentes: Mercurius corrosivus, Belladonna, Apis, Silicea (todos con la misma dilución C3). También se le puede añadir Conium.
Ambas versiones del medicamento reducen el dolor durante las primeras 2 horas. Además, disminuyen la sensibilidad ocular a la luz y el lagrimeo. Los síntomas prácticamente desaparecen al día siguiente.
Los desarrolladores del fármaco, que aún no tiene nombre, afirman que este complejo medicamento es universal, no causa reacciones alérgicas, no presenta interacciones peligrosas con otros medicamentos, no tiene efectos secundarios ni restricciones de edad. Puede ser recetado tanto por homeópatas como por médicos sin formación especializada.
Está claro que es imposible curar la queratitis por Acanthamoeba con su ayuda, pero el medicamento puede aliviar la condición del paciente y ralentizar un poco el proceso patológico mientras se aclara el diagnóstico y se trata la enfermedad.
Prevención
Cualquier enfermedad grave es más fácil de prevenir que de tratar, especialmente cuando se trata de parásitos, contra los cuales prácticamente no existen medicamentos eficaces. Pero también existen ciertas dificultades. El hecho es que los quistes de acanthamoeba son resistentes a la desinfección. Se pueden destruir clorando el agua, pero la concentración de cloro en este caso será mucho mayor que la permitida. Así que, como dicen, quien se ahoga debe salvarse.
Pero las acanthamoebas también dan miedo porque, según las últimas investigaciones de los científicos, pueden convertirse en portadoras de una infección bacteriana, de la que el parásito está protegido gracias a los desinfectantes del interior.
Sin embargo, la queratitis por acanthamoeba es una enfermedad bastante poco común hoy en día, lo que significa que proteger los ojos de las amebas y evitar la pérdida de visión no es tan difícil. Entre las medidas preventivas más eficaces se encuentran:
- Cuidado adecuado de las lentes de contacto, uso de soluciones estériles de alta calidad para su almacenamiento, uso únicamente de lentes autorizadas.
- Mantener la higiene de las manos al manipular lentes en el área de los ojos, higiene ocular.
- Al ducharse, lavarse o nadar en cualquier entorno acuático, es necesario quitarse los lentes de contacto y colocarlos en soluciones especiales. Si le entra agua en los ojos, es mejor enjuagarlos con una solución como Opti-Free o Comfort-Drops. Este cuidado ocular puede reducir la probabilidad de infección por Acanthamoeba.
- Se recomienda reemplazar el envase de los lentes de contacto cada 3 meses.
- Es necesario visitar al oftalmólogo regularmente (al menos una vez cada seis meses), incluso si no parece haber motivo. Si el paciente siente molestias, ardor o dolor en los ojos, no debe posponer la visita.
La queratitis por Acanthamoeba es una enfermedad peligrosa que puede privar a una persona de la visión, esa valiosa función gracias a la cual percibimos la mayor parte de la información del mundo que nos rodea. Esta enfermedad no puede tratarse descuidadamente, posponiendo la visita al médico para más adelante. El diagnóstico y el tratamiento oportunos, así como la prevención, pueden preservar la salud ocular y la satisfacción de ver el mundo con nuestros propios ojos.
Pronóstico
Los médicos coinciden en que la queratitis por Acanthamoeba es una de las enfermedades oculares más peligrosas e insidiosas. Esta enfermedad es difícil de tratar y los antibióticos tradicionales suelen ser ineficaces. Si el tratamiento farmacológico de esta patología de progresión lenta resulta ineficaz, la queratectomía fototerapéutica se considera el método de tratamiento más óptimo. Si existe un daño profundo en la córnea, la queratoplastia es indispensable para salvar el ojo. [ 24 ]
El pronóstico de la intervención quirúrgica depende en gran medida de la profundidad de la lesión corneal y de la edad del paciente.
La queratitis por Acanthamoeba, si no se trata eficazmente, se vuelve crónica, con periodos de remisión y exacerbación (dependiendo del ciclo de vida del protozoo). La córnea palidece gradualmente, aparecen úlceras que atraen infecciones bacterianas y la visión se deteriora. En caso de perforación corneal grave, las estructuras subyacentes pueden verse afectadas, lo que indica la extirpación del ojo (enucleación).
En general, el pronóstico de la queratitis por Acanthamoeba depende de varios factores:
- Oportunidad del diagnóstico y exactitud del diagnóstico,
- Adecuación del tratamiento prestado,
- Momento de los procedimientos quirúrgicos,
- Eficacia del tratamiento posterior con corticoides e inmunosupresores.
Se considera que, al momento del diagnóstico, se debe sospechar queratitis por Acanthamoeba en todos los pacientes que usan lentes de contacto. Esto es especialmente cierto si la inflamación es intermitente, con períodos pronunciados de exacerbación y remisión.

