
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Hipogalactia
Médico experto del artículo.
Último revisado: 29.06.2025

El Homo sapiens pertenece a la clase de los mamíferos, y al nacer, un niño pasa de la hematotrofia intrauterina a la lactotrofia, es decir, se alimenta de la leche materna (del latín lactis, leche). La hipogalactia es simplemente la falta de leche (del griego gala, leche) en una madre lactante; es decir, una disminución de la lactancia o la secreción de leche materna en cantidades diarias que no satisfacen plenamente las necesidades nutricionales del bebé.
Este término, al igual que el de "oligogalactia" (del griego oligos, "pocos", y gala, "leche"), se utiliza únicamente tras la "bajada de la leche materna", lo que suele ocurrir entre 30 y 40 horas después del nacimiento de un bebé a término. La producción de leche puede comenzar más tarde de lo habitual (durante las primeras 72 horas tras el parto), pero posteriormente se produce en cantidades suficientes, y en estos casos se define como lactogénesis retardada (observada en un tercio de las mujeres lactantes). [ 1 ]
Epidemiología
Según algunos informes, la insuficiencia de la lactancia primaria ocurre en casi el 5% de las mujeres a pesar de una cantidad adecuada de tomas y una técnica de alimentación apropiada.
Y la falta de leche 2-3 semanas después del nacimiento del niño se queja al menos el 15% de las madres sanas que dieron a luz a su primogénito, y en el 80-85% de los casos la hipogalactia es secundaria.
Causas hipogalactia
Los especialistas han identificado las causas clave de la hipolactia como:
- Periodo posparto complicado;
- Hipoplasia de las glándulas mamarias (falta de tejido glandular que produce leche, aunque el tamaño de las mamas pueda ser significativo);
- Cambios difusos en las mamas y otras formas de mastitis;
- Retención de fragmentos placentarios en el útero después del parto;
- Hipoprolactinemia congénita o inducida por fármacos: una deficiencia de la hormona prolactina, que asegura la producción de leche;
- Parto complicado por hemorragia masiva con desarrollo del síndrome de Sheehan: insuficiencia pituitaria posparto y disminución de la producción de prolactina;
- Niveles insuficientes de una hormona clave en la lactancia: la oxitocina;
- Supresión del reflejo de eyección de la leche - el reflejo de eyección de la leche - por emociones negativas, dolor, estrés.
La hipogalactia también puede estar asociada a problemas de lactopoyesis o galactopoyesis (mantenimiento autocrino de la lactancia ya establecida). En este caso, el papel más importante lo desempeña la excreción de leche del pecho (el grado de vaciado), es decir, la succión del bebé. Una disminución en la cantidad de leche en esta etapa puede deberse a:
- No alimentar al niño con la frecuencia suficiente (no a demanda, sino "según un horario") o técnica de alimentación incorrecta;
- Incapacidad del bebé para succionar eficazmente, especialmente si el bebé es prematuro o tiene bajo peso al nacer;
- No decantar la leche residual, para más información ver Decantación de la leche materna: ¿por qué y cómo se hace?
- Congestión en los senos – lactostasis, que conduce a mastitis de la lactancia.
Factores de riesgo
Los factores de riesgo para la secreción inadecuada de leche materna incluyen:
- La edad de la madre que amamanta es de 36 a 40 años o más;
- Tumores benignos del útero y de los ovarios;
- Gestosis (toxicosis tardía) durante el embarazo;
- Parto por cesárea;
- Nutrición insuficiente y/o inadecuada de la madre lactante;
- Obstrucción de los conductos de las glándulas mamarias;
- Los pezones retraídos complican el buen agarre del pecho en el recién nacido;
- Estrés, depresión después del parto (que afecta a casi el 20% de las mujeres en labor de parto), trastornos neuróticos;
- Cirugía o traumatismo en la mama (con posible alteración de los conductos mamarios);
- Uso prolongado de corticosteroides, diuréticos, adrenomiméticos, anticonceptivos hormonales, terapia de reemplazo hormonal con gestágenos;
- Diabetes;
- Obesidad;
- Factores psicosociales;
- Malos hábitos.
Y el riesgo de deficiencia de prolactina aumenta en: disfunción ovárica, hipotiroidismo, problemas con las glándulas suprarrenales y el sistema hipotálamo-hipofisario y ciertas enfermedades autoinmunes.
Patogenesia
Tanto bioquímica como fisiológicamente, una lactancia materna adecuada depende de la lactancia, un proceso complejo de producción de leche materna.
En algunos casos, la patogénesis de su producción insuficiente se debe a una disminución de la secreción de las hormonas correspondientes del sistema hipotálamo-hipofisario: prolactina y oxitocina. La biosíntesis de prolactina ocurre en células lactotróficas especializadas del lóbulo anterior de la hipófisis bajo la influencia de altos niveles de estrógeno, y durante el embarazo, el número de estas células y de la propia hipófisis aumenta.
Además, durante el embarazo, la prolactina es sintetizada por las células de la capa decidual de la placenta gracias al lactógeno placentario, una hormona secretada a partir del segundo mes de embarazo. La prolactina participa en la maduración de las glándulas mamarias hasta el parto. Tras el parto, los niveles de prolactina se mantienen altos solo mientras se continúa la lactancia materna. La succión activa el mecanismo que permite la secreción de prolactina y, por lo tanto, la producción de leche. Si la lactancia materna es intermitente, la prolactina vuelve a sus valores basales en dos semanas.
La oxitocina es producida por grandes células neuroendocrinas en los núcleos hipotalámicos y transportada al lóbulo posterior de la hipófisis, donde se acumula y se secreta a la sangre. Durante la lactancia, la oxitocina que entra en el torrente sanguíneo desempeña un papel importante: induce contracciones de las células mioepiteliales que rodean los alvéolos mamarios, lo que provoca la secreción de leche. El estrés (aumento de los niveles de cortisol en sangre) y las intervenciones médicas durante el parto pueden reducir la liberación de oxitocina, lo que afecta negativamente el inicio de la lactancia.
El principal mecanismo de disminución de la lactancia con una alimentación insuficientemente frecuente es la falta de estimulación de los pezones para que se manifieste el llamado reflejo de eyección de la leche. Su esencia radica en que la succión activa las terminaciones nerviosas sensoriales del pezón y su areola. Las señales aferentes resultantes se transmiten al hipotálamo, lo que provoca la liberación de oxitocina en la sangre. Esta hormona, como se mencionó anteriormente, obliga a las células musculares de la glándula mamaria a contraerse y a impulsar la leche desde la luz alveolar hacia los conductos.
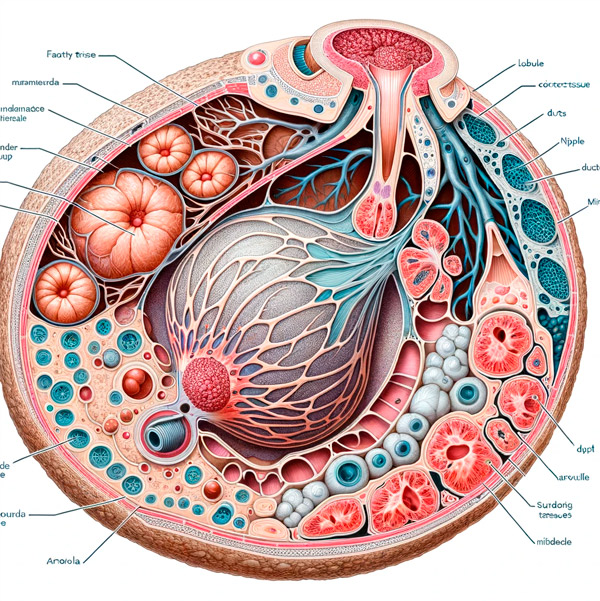
Si se retiene parte de la placenta, se produce un aumento del nivel de progesterona, la hormona supresora de la lactancia.
La incapacidad de un bebé para succionar eficazmente debido a la prematuridad se asocia con una maduración funcional incompleta y una ausencia práctica del reflejo de succión; en un bebé nacido a término, los problemas de alimentación pueden deberse a defectos maxilofaciales congénitos (paladar hendido) o anquiloglosia ( frenillo corto ).
Síntomas hipogalactia
Los signos fiables de hipogalactia reconocidos por los pediatras incluyen:
- Pérdida de peso neonatal de entre el 7 y el 10 % del peso inicial al nacer (con una alimentación adecuada, los recién nacidos deberían recuperar su peso al nacer en dos semanas);
- Aumento de peso insuficiente e irregular del niño: menos de 500 g por mes o hasta 125 g por semana (mientras que el aumento de peso de un bebé a término durante el primer mes es de 600 g, y durante cada mes de los primeros seis meses de vida, hasta 800 g);
- Disminución del número de micciones y defecaciones (a los 3-5 días de edad el niño puede orinar hasta 5 veces y defecar hasta 4 veces al día, a la semana de edad debe ser de 4-6 micciones y 3-6 defecaciones por día);
- Cantidad insignificante de orina, siendo la orina de color intensamente amarillo, con un olor acre;
- En caso de defecación poco frecuente la consistencia de las heces es densa.
Además del bajo peso, el letargo y el llanto frecuente, los signos de inanición del niño en hipogalactia en la madre consisten en piel pálida y pérdida de turgencia tisular, una cantidad insignificante de tejido subcutáneo en el tronco y el abdomen (con una disminución de los pliegues cutáneos a nivel del ombligo), una disminución en la relación peso-crecimiento (la relación entre el peso corporal en gramos y la longitud corporal en cm), así como el índice de grasa (la relación entre la circunferencia del hombro, el muslo y la espinilla).
En una madre que amamanta, los síntomas de disminución de la secreción de leche materna incluyen hinchazón insuficiente de las glándulas mamarias (lo que indica que la leche está "subiendo") y ausencia de leche en el pecho al decantarlo después de una toma.
Etapa
Los grados de hipogalactia se determinan como un porcentaje de la necesidad diaria del niño: con una falta de leche menor del 25% de la necesidad - I grado (leve); del 25 al 50% - II grado (moderada); del 50 al 75% - III grado (media); más del 75% - IV grado (grave).
Formas
Se distingue entre tipos de hipogalactia como:
- Hipogalactia precoz, cuando se observa una producción insuficiente de leche materna desde el momento del nacimiento durante la primera década;
- Hipogalactia tardía (se desarrolla más tarde en la vida);
- Hipogalactia primaria, observada en mujeres con ciertas enfermedades, patologías neuroendocrinas o problemas anatómicos (cantidad insuficiente de tejido glandular en las glándulas mamarias); después de cirugías mamarias previas; en el retraso del fragmento de placenta o después de un parto severo con sangrado masivo;
- Hipogalactia secundaria, cuyos factores causales incluyen el retraso en la lactancia materna después del parto, un régimen de alimentación inadecuado, un vaciado incompleto de los residuos de leche de las glándulas mamarias, la alimentación injustificada con biberón de fórmula infantil, etc.;
- La hipogalactia transitoria o transitoria con inicio tardío de la lactogénesis puede deberse al calor, resfriados y otras dolencias de la mujer lactante (con fiebre), cambios en su estado psicoemocional, fatiga y privación frecuente del sueño. Es característica de las mujeres lactantes con obesidad, diabetes insulinodependiente y tratamiento prolongado con corticosteroides.
La lactancia puede disminuir a medida que el bebé crece, y mantener la cantidad necesaria de leche a medida que crece puede ser problemático. Un bebé suele necesitar unos 150 ml/kg al día, y mientras que un bebé de 3,5 kg necesita 525 ml de leche al día, un bebé de 6 a 8 kg necesita entre 900 y 1200 ml.
Hay que tener en cuenta que a los 3, 7 y 12 meses de lactancia se producen las llamadas crisis de hambre: el bebé necesita más leche debido a su creciente movilidad y al aumento de las necesidades nutricionales durante los periodos de crecimiento más intenso.
Complicaciones y consecuencias
La hipogalactia materna en los niños provoca deshidratación y deficiencia proteico-energética ( hipotrofia del recién nacido), con posible deterioro del crecimiento y del desarrollo.
Además, las complicaciones y consecuencias del consumo insuficiente de leche materna pueden manifestarse en una disminución de la defensa inmune compleja y una mayor susceptibilidad a enfermedades infecciosas, principalmente enfermedades respiratorias virales.
En las madres con oligogalactia, durante la lactancia, el bebé intenta succionar con más fuerza, lo que combinado con el aumento del tiempo de alimentación provoca irritación de la piel del pezón, con maceración, agrietamiento e inflamación.
Diagnostico hipogalactia
Según los expertos, no es raro que las mujeres se convenzan de que no tienen suficiente leche debido al comportamiento inquieto y al llanto frecuente del bebé. Para identificar la hipogalactia, se realiza un diagnóstico que comienza con la anamnesis.
El pediatra examina al niño, controla los indicadores de su peso corporal, a partir de las palabras de la madre registra la intensidad y la naturaleza de la micción y la defecación.
Para verificar la lactancia insuficiente se realizan tomas de control: pesando al bebé antes y después de la misma, comprobando la corrección de la colocación al pecho, el agarre del bebé al pezón, la intensidad de la succión y su duración.
Se habla con la madre sobre cualquier cambio en sus senos durante el embarazo y después del parto. También se le realizan análisis de sangre para medir los niveles de prolactina, estradiol y progesterona.
El diagnóstico instrumental se limita a la ecografía de las glándulas mamarias. Si se sospecha una lesión hipofisaria, se pueden realizar una tomografía computarizada (TC) y una resonancia magnética cerebral. Sin embargo, en la mayoría de los casos, una anamnesis detallada y las mediciones de control son suficientes para confirmar el diagnóstico.
Diagnóstico diferencial
El diagnóstico diferencial de condiciones como la lactostasis, ausencia completa de secreción de leche materna en la madre - agalactia e hipogalactia, inicio tardío de la lactancia, así como hipogalactia y crisis de lactancia, es decir, una disminución temporal en la producción de leche materna debido a cambios hormonales posparto en el cuerpo de la madre.
Puede ser necesario consultar a otros especialistas (mamólogo, ginecólogo, endocrinólogo).
¿A quién contactar?
Tratamiento hipogalactia
Para corregir la situación de disminución de la secreción de leche materna, en primer lugar es necesario adherirse a los principios de una lactancia materna exitosa y realizar ajustes en su técnica.
Por ejemplo, el método óptimo es colocar al bebé en ambos pechos cuando estén completamente vacíos para estimular la lactancia y prevenir grietas en los pezones. La alimentación con un pecho no debe durar más de 15 minutos hasta que esté completamente vacío y, luego, si el bebé necesita más leche, continuar con el otro. La siguiente toma debe iniciarse con este pecho.
Narrativa detallada en los materiales:
Los principales métodos de tratamiento de la hipogalactia:
En la publicación se enumeran los medicamentos más utilizados: medicamentos que mejoran la lactancia.
La función del cuerpo materno es promover la producción de leche con la calidad necesaria para el bebé, lo cual se logra aumentando la ingesta de energía y nutrientes. Por lo tanto, se debe prestar especial atención a la nutrición y la dieta en casos de hipogalactia. Lea más:
Una madre lactante produce un promedio de 850 ml de leche materna al día y necesita consumir suficientes alimentos para cubrir todos los componentes excretados con la leche. Durante la lactancia, la ingesta calórica diaria debe ser de al menos 2200-2500 kcal. Las normas diarias recomendadas por los expertos de la OMS para las vitaminas son: vitamina A: 1,2 mg; vitamina C: 100 mg; vitamina D: 12,5 mcg; vitamina E: 11 mcg; riboflavina (vitamina B2): 1,8 mg; piridoxina (vitamina B6): 2,5 mg; ácido fólico (vitamina B9): 0,5 mg; ácido nicotínico en hipogalactia (niacina, nicotinamida, vitamina B3 o PP): 18-20 mg. La niacina es esencial para los sistemas de coenzimas que participan en la síntesis de ácidos grasos y esteroides (incluido el colesterol). La deficiencia de niacina es poco frecuente, ya que el requerimiento diario suele cubrirse con el consumo de carne, cereales y productos lácteos. Si la dieta de una mujer lactante aporta cantidades adecuadas de esta vitamina, no se requiere suplementación con niacina.
Para aumentar la producción de leche materna, se utilizan hierbas con efecto láctico (en forma de decocciones), como el fenogreco, el hinojo, el anís, la alfalfa, la galega, la verbena, el cardo mariano, la ortiga, la avena (granos), la hoja de frambuesa roja y el berro. Sin embargo, deben tenerse en cuenta los efectos secundarios de muchos remedios herbales. Por ejemplo, las semillas de fenogreco pueden causar hipoglucemia, aumento de la presión arterial y diarrea; la galega, disminución de la presión arterial y los niveles de azúcar en sangre; y el cardo mariano, reacciones alérgicas y molestias intestinales.
Según los expertos, la fórmula suplementaria o la leche donada solo se deben administrar cuando sea médicamente necesario (cuando todos los intentos de aumentar la secreción de leche materna hayan fallado) y las indicaciones para la suplementación incluyan los signos de inanición en el bebé antes mencionados, así como cuando la baja lactancia se deba a factores como tejido glandular insuficiente en las glándulas mamarias, etc.
Leer más en las publicaciones:
Prevención
De acuerdo con las recomendaciones de la OMS, la prevención de los trastornos de la lactancia materna implica la observación de la mujer embarazada por un obstetra-ginecólogo para prevenir complicaciones del embarazo y el parto y el tratamiento oportuno de las enfermedades asociadas.
Durante el embarazo, las mujeres embarazadas (especialmente si se espera el primogénito en la familia) deben recibir educación prenatal sobre lactancia materna, incluida la capacitación de los padres en los métodos de prevención de la hipogalactia, uno de los cuales es un programa de alimentación libre: el momento de alimentar al bebé debe depender de sus necesidades nutricionales, incluso por la noche.
Pronóstico
La lactancia materna temprana, la convivencia permanente entre madre e hijo, el establecimiento de un régimen de alimentación a demanda, así como la atención médica adecuada en caso de disminución de la secreción de leche materna, proporcionan un pronóstico favorable para la mayoría de las formas de hipogalactia secundaria.

