
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Cáncer del cuerpo uterino
Médico experto del artículo.
Último revisado: 04.07.2025
Los tumores malignos del cuerpo uterino incluyen: cáncer, sarcoma, tumores mesodérmicos y coriocarcinoma. El cáncer del cuerpo uterino se refiere al cáncer del endometrio (la membrana mucosa del útero). El cáncer de endometrio es un tumor hormonodependiente, es decir, causado por trastornos endocrinometabólicos, y a menudo se combina con miomas uterinos, enfermedad endometrioide e hiperplasia del tejido ovárico.
Epidemiología
El cáncer de endometrio es una neoplasia maligna muy extendida. Ocupa el segundo lugar en la estructura de las enfermedades oncológicas en mujeres. Es el cuarto tipo de cáncer más común, después del cáncer de mama, pulmón y colon. El cáncer de cuerpo uterino se presenta predominantemente en pacientes posmenopáusicas con sangrado; se detecta en el 10% de los casos durante este período de la vida. Los errores de diagnóstico en mujeres a esta edad se deben a una evaluación incorrecta del flujo sanguinolento, que a menudo se explica por una disfunción climatérica.
Causas cáncer uterino
Un lugar especial en el desarrollo del cáncer de endometrio lo ocupan las condiciones de fondo (hiperplasia glandular, pólipos endometriales) y precancerosas (hiperplasia atípica y adenomatosis) del endometrio.
 [ 9 ]
[ 9 ]
Factores de riesgo
El grupo de riesgo incluye a las mujeres con alta probabilidad de desarrollar un tumor maligno en presencia de ciertas enfermedades y afecciones (factores de riesgo). El grupo de riesgo para desarrollar cáncer de útero puede incluir:
- Mujeres en el período de menopausia establecida con flujo sanguinolento del tracto genital.
- Mujeres con función menstrual continua después de los 50 años de edad, especialmente con fibromas uterinos.
- Mujeres de cualquier edad que padecen procesos hiperplásicos del endometrio (poliposis recurrente, adenomatosis, hiperplasia glandular-quística del endometrio).
- Mujeres con deterioro del metabolismo de las grasas y los carbohidratos (obesidad, diabetes) e hipertensión.
- Mujeres con diversos trastornos hormonales que provocan anovulación e hiperestrogenismo (síndrome de Stein-Leventhal, enfermedades neuroendocrinas posparto, miomas, adenomiosis, infertilidad endocrina).
Otros factores que contribuyen al desarrollo del cáncer de endometrio:
- Terapia de reemplazo de estrógenos.
- Síndrome de ovario poliquístico.
- Sin antecedentes de partos.
- Inicio temprano de la menarquia, menopausia tardía.
- Abuso de alcohol.
Síntomas cáncer uterino
- Leucorrea. Es el primer signo de cáncer de útero. La leucorrea es líquida y acuosa. A menudo se acompaña de sangre, especialmente después del esfuerzo físico.
- Prurito en los genitales externos. Puede presentarse en pacientes con cáncer de endometrio debido a la irritación causada por el flujo vaginal.
- El sangrado es un síntoma tardío que aparece como resultado de la descomposición del tumor y puede manifestarse como secreción en forma de “salpicaduras” parecidas a la carne, manchas o sangre pura.
- Dolor de tipo cólico, que se irradia a las extremidades inferiores, que se presenta cuando se retrasa la secreción uterina. Un dolor sordo y persistente, especialmente nocturno, indica la propagación del proceso más allá del útero y se explica por la compresión de los plexos nerviosos de la pelvis pequeña por el infiltrado tumoral.
- Disfunción de órganos adyacentes debido al crecimiento de un tumor en la vejiga o el recto.
- Estos pacientes se caracterizan por obesidad (raramente pérdida de peso), diabetes e hipertensión.
¿Donde duele?
¿Qué te molesta?
Etapa
Actualmente, en la práctica clínica se utilizan varias clasificaciones del cáncer de útero: la clasificación de 1985, la clasificación internacional FIGO y la TNM.
 [ 18 ]
[ 18 ]
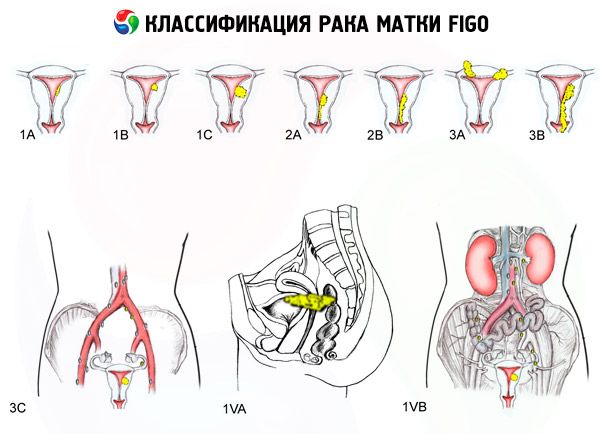
Clasificación FIGO del cáncer de útero por estadios
La extensión de la lesión
- 0 - Carcinoma preendometrial (hiperplasia glandular atípica del endometrio)
- 1 - El tumor está limitado al cuerpo del útero, no se detectan metástasis regionales.
- 1a - El tumor se limita al endometrio
- 1b - Invasión del miometrio hasta 1 cm
- 2 - El tumor afecta el cuerpo y cuello uterino, no se determinan metástasis regionales.
- 3 - El tumor se extiende más allá del útero pero no más allá de la pelvis.
- 3a - El tumor infiltra la serosa del útero y/o existen metástasis en los apéndices uterinos y/o en los ganglios linfáticos regionales de la pelvis.
- 3b - El tumor se infiltra en el tejido pélvico y/o hay metástasis en la vagina.
- 4 - El tumor se extiende más allá de la pelvis y/o hay invasión de la vejiga y/o el recto
- 4a - El tumor invade la vejiga y/o el recto
- 4b - Tumor de cualquier grado de diseminación local y regional con metástasis distantes detectables
Clasificación internacional del cáncer de útero según el sistema TNM
- T0 - No se detecta tumor primario
- Tis - Carcinoma preinvasivo
- T1: El tumor está limitado al cuerpo del útero.
- T1a - La cavidad uterina no mide más de 8 cm de longitud.
- T1b - Cavidad uterina de más de 8 cm de longitud
- T2: El tumor se ha diseminado al cuello uterino, pero no más allá del útero.
- T3: El tumor se ha diseminado más allá del útero pero permanece dentro de la pelvis.
- T4: El tumor se extiende al revestimiento de la vejiga, el recto y/o se extiende más allá de la pelvis.
N - ganglios linfáticos regionales
- Nx - Datos insuficientes para evaluar el estado de los ganglios linfáticos regionales
- N0 - No hay evidencia de metástasis en los ganglios linfáticos regionales
- N1 - Metástasis en ganglios linfáticos regionales
M - metástasis a distancia
- Mx - Datos insuficientes para determinar metástasis a distancia
- M0 - Sin signos de metástasis
- M1 - Hay metástasis a distancia
G - diferenciación histológica
- G1 - Alto grado de diferenciación
- G2 - Grado medio de diferenciación
- G3-4 - Bajo grado de diferenciación
Formas
Existen formas limitadas y difusas de cáncer uterino. En la forma limitada, el tumor crece como un pólipo, claramente delimitado de la mucosa uterina no afectada; en la forma difusa, la infiltración cancerosa se extiende a todo el endometrio. El tumor se presenta con mayor frecuencia en la zona del fondo uterino y los ángulos tubáricos. Aproximadamente el 80 % de las pacientes presentan adenocarcinoma con diversos grados de diferenciación, y entre el 8 % y el 12 %, adenoacantoma (adenocarcinoma con diferenciación benigna de células escamosas), que presenta un pronóstico favorable.
Los tumores menos comunes y con peor pronóstico incluyen el carcinoma de células escamosas glandular, en el que el componente de células escamosas es similar al carcinoma de células escamosas, pero el pronóstico es peor debido a la presencia de un componente glandular indiferenciado.
El carcinoma de células escamosas, al igual que el carcinoma de células claras, tiene mucho en común con tumores similares del cuello uterino, se presenta en mujeres mayores y se caracteriza por un curso agresivo.
El cáncer indiferenciado es más frecuente en mujeres mayores de 60 años y se presenta en un contexto de atrofia endometrial. Además, tiene un pronóstico desfavorable.
Una de las variantes morfológicas poco frecuentes del cáncer de endometrio es el cáncer seroso-papilar. Morfológicamente, comparte gran parte del cáncer seroso de ovario y se caracteriza por una evolución extremadamente agresiva y un alto potencial de metástasis.
Diagnostico cáncer uterino
Examen ginecológico. Durante el examen con espejos, se determina el estado del cuello uterino y la naturaleza de la secreción cervical, la cual se toma para examen citológico. Durante el examen vaginal (rectovaginal), se observa el tamaño del útero, el estado de los apéndices y el tejido parauterino.
Biopsia por aspiración (citología del aspirado de la cavidad uterina) y análisis de los lavados de aspiración de la cavidad uterina y el canal cervical. Este último se realiza en la posmenopausia si no es posible realizar una biopsia por aspiración ni un legrado diagnóstico.
Examen citológico de frotis vaginales tomados del fórnix posterior. Este método arroja un resultado positivo en el 42 % de los casos.
A pesar del pequeño porcentaje de resultados positivos, el método puede utilizarse ampliamente en entornos ambulatorios, elimina el trauma y no estimula el proceso tumoral.
Legrado diagnóstico por separado de la cavidad uterina y el canal cervical, bajo control histeroscópico. Se recomienda obtener raspados de las zonas donde se presentan con mayor frecuencia procesos precancerosos: la zona del orificio cervical externo e interno, así como los ángulos tubáricos.
Histeroscopia. Este método ayuda a identificar el proceso canceroso en zonas de difícil acceso para el legrado, y permite identificar la localización y la prevalencia del proceso tumoral, lo cual es importante para la elección del método de tratamiento y para el posterior seguimiento de la eficacia de la radioterapia.
Marcadores tumorales. Para determinar la actividad proliferativa de las células de carcinoma endometrial, es posible determinar los anticuerpos monoclonales Ki-S2, Ki-S4 y KJ-S5.
Para detectar metástasis a distancia se recomienda realizar radiografía de tórax, ecografía y tomografía computarizada de los órganos abdominales y ganglios linfáticos retroperitoneales.
Examen ecográfico. La precisión del diagnóstico ecográfico es de aproximadamente el 70 %. En algunos casos, el nódulo canceroso es prácticamente indistinguible del músculo uterino en cuanto a sus características acústicas.
Tomografía computarizada (TC). Se realiza para descartar metástasis en los apéndices uterinos y tumores ováricos múltiples primarios.
Resonancia magnética (RM). La RM en el cáncer de endometrio permite determinar la localización exacta del proceso, diferenciar los estadios I y II de los III y IV, así como determinar la profundidad de la invasión miometrial y distinguir el estadio I de la enfermedad del resto. La RM es un método más informativo para determinar la prevalencia del proceso extrauterino.
¿Qué es necesario examinar?
¿A quién contactar?
Tratamiento cáncer uterino
A la hora de elegir un método de tratamiento para pacientes con cáncer de útero, se deben tener en cuenta tres factores principales:
- edad, estado general del paciente, gravedad de los trastornos metabólicos y endocrinos;
- la estructura histológica del tumor, el grado de diferenciación, tamaño, localización en la cavidad uterina y la prevalencia del proceso tumoral;
- la institución donde se realizará el tratamiento (no sólo son importantes la formación oncológica y las habilidades quirúrgicas del médico, sino también el equipamiento de la institución).
Sólo teniendo en cuenta los factores anteriormente citados se podrá planificar correctamente el proceso y tratarlo adecuadamente.
Aproximadamente el 90% de las pacientes con cáncer de útero se someten a tratamiento quirúrgico. Generalmente, se realiza la extirpación del útero con sus apéndices. Tras la apertura de la cavidad abdominal, se revisan los órganos pélvicos y la cavidad abdominal, y se examinan los ganglios linfáticos retroperitoneales. Además, se toman muestras del espacio de Douglas para su examen citológico.
Tratamiento quirúrgico del cáncer de útero
El alcance del tratamiento quirúrgico está determinado por la etapa del proceso.
Estadio 1a: Si solo se ve afectado el endometrio, independientemente de la estructura histológica del tumor y su grado de diferenciación, se realiza una simple extirpación del útero con anejos sin terapia adicional. Con la llegada de la cirugía endoscópica, la ablación (diatermocoagulación) del endometrio es posible en este estadio de la enfermedad.
Estadio 1b: en caso de invasión superficial, localización de un tumor pequeño, alto grado de diferenciación en la parte superior-posterior del útero, se realiza una extirpación simple del útero con apéndices.
En caso de invasión de hasta la mitad del miometrio, grados de diferenciación G2 y G3, tumores de gran tamaño y localización en las partes inferiores del útero, se indica la extirpación del útero con apéndices y linfadenectomía. En ausencia de metástasis en los ganglios linfáticos de la pelvis pequeña, se realiza irradiación intracavitaria endovaginal después de la operación. Si la linfadenectomía no es factible después de la operación, se debe realizar irradiación externa de la pelvis pequeña con una dosis focal total de 45-50 Gy.
En los estadios 1b-2a G2-G3; 2b G1, se realiza la extirpación del útero con anejos y linfadenectomía. En ausencia de metástasis en los ganglios linfáticos y células malignas en el líquido peritoneal, con invasión superficial, se debe realizar radioterapia intracavitaria endovaginal después de la cirugía. Con invasión profunda y bajo grado de diferenciación tumoral, se realiza radioterapia.
Etapa 3: La cirugía óptima consiste en la extirpación del útero con apéndices y linfadenectomía. Si se detectan metástasis en los ovarios, es necesario resecar el epiplón mayor. Posteriormente, se realiza irradiación externa de la pelvis pequeña. Si se detectan metástasis en los ganglios linfáticos paraaórticos, se aconseja su extirpación. Si no es posible extirpar los ganglios linfáticos con metástasis, es necesario realizar irradiación externa de esta zona. En la etapa IV, el tratamiento se realiza según un plan individualizado, utilizando, de ser posible, cirugía, radioterapia y terapia quimiohormonal.
Quimioterapia
Este tipo de tratamiento se realiza principalmente en caso de proceso generalizado, tumores autónomos (hormonalmente independientes), así como cuando se detecta recaída de la enfermedad y metástasis.
Actualmente, la quimioterapia para el cáncer de útero sigue siendo paliativa, ya que incluso con suficiente eficacia de algunos medicamentos, la duración de acción suele ser corta, hasta 8-9 meses.
Se utilizan combinaciones de fármacos como derivados del platino de primera generación (cisplatino) o de segunda generación (carboplatino), adriamicina, ciclofosfamida, metotrexato, fluorouracilo, fosfamida, etc.
Entre los medicamentos más eficaces, que proporcionan un efecto completo y parcial en más del 20% de los casos, se encuentran la doxorrubicina (adriamicina, rastocina, etc.), la farmarubicina, los medicamentos con platino de primera y segunda generación (platidiam, cisplatino, platimite, platinol, carboplatino).
El mayor efecto -hasta un 60%- se consigue con una combinación de adriamicina (50 mg/m2 ) con cisplatino (50-60 mg/m2 ).
En el cáncer uterino diseminado, sus recurrencias y metástasis, tanto en monoquimioterapia como en combinación con otros fármacos, se puede utilizar taxol. En monoterapia, se utiliza taxol a una dosis de 175 mg/m² en infusión de 3 horas cada 3 semanas. Con la combinación de taxol (175 mg/m² ), cisplatino (50 mg/m² ) y epirubicina (70 mg/m² ), la eficacia del tratamiento aumenta significativamente.
Terapia hormonal
Si para el momento de la operación el tumor se ha extendido más allá del útero, la cirugía regional o la radioterapia local no resuelven el problema principal del tratamiento. Es necesario usar quimioterapia y terapia hormonal.
Para el tratamiento hormonal los progestágenos más utilizados son: 17-OPC, depo-provera, provera, farlugal, depostat, megace en combinación con o sin tamoxifeno.
En caso de proceso metastásico, en caso de ineficacia del tratamiento con progestágenos, es aconsejable prescribir Zoladec.
Cualquier tratamiento de preservación de órganos solo puede realizarse en una institución especializada con las condiciones para un diagnóstico exhaustivo, tanto antes como durante el tratamiento. Es necesario contar no solo con equipo de diagnóstico, sino también con personal altamente cualificado, incluyendo morfólogos. Todo esto es necesario para la detección oportuna de la ineficacia del tratamiento y la posterior cirugía. Además, es necesaria una monitorización dinámica constante. Posibilidades del tratamiento hormonal de preservación de órganos para el cáncer de endometrio mínimo en mujeres jóvenes con progestágenos: 17-OPK o Depo-Provera en combinación con tamoxifeno. Con un grado moderado de diferenciación, se utiliza una combinación de hormonoterapia y quimioterapia (ciclofosfamida, adriamicina, fluorouracilo o ciclofosfamida, metotrexato, fluorouracilo).
Se recomienda la terapia hormonal en pacientes con un grado alto o moderado de diferenciación tumoral. En casos de alto grado de diferenciación tumoral, invasión superficial del miometrio o localización tumoral en el fondo uterino o en los dos tercios superiores del útero. En pacientes menores de 50 años sin metástasis, la terapia hormonal se administra durante 2-3 meses. Si no se observa ningún efecto, es necesario cambiar a quimioterapia.
Más información del tratamiento
Prevención
La prevención del cáncer de útero consiste en identificar a los grupos de alto riesgo. Estos grupos deben someterse a exámenes ginecológicos periódicos con control citológico del endometrio. Si a una mujer se le diagnostican enfermedades precancerosas y el tratamiento conservador resulta ineficaz, debe someterse a cirugía.

