
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Hipomelanosis
Médico experto del artículo.
Último revisado: 05.07.2025
La hipomelanosis es una patología que se caracteriza por la formación de pigmentación cutánea en el contexto de ciertas enfermedades. Su desarrollo se debe a una alteración en la producción de melanina por parte de los melanocitos ubicados en el espesor de la piel. Esta afección puede manifestarse como leucodermia, una disminución de la cantidad de melanina, o incluso su ausencia total.
El desencadenante del desarrollo de la hipomelanosis es la alteración de uno o más eslabones de la producción y conversión de melanina. Esto puede deberse a la ausencia de melanocitos en la piel, a una alteración en la formación de melanosomas completos y a su transporte a los queratinocitos.
La principal manifestación clínica de la patología son las manchas blancas que aparecen como resultado de una enfermedad previa con discromía superficial de la piel. La hipomelanosis es frecuente en niños, y aparece poco después de la enfermedad.
Para establecer un diagnóstico correcto, a menudo se utiliza un examen histológico. Sin él, la hipomelanosis puede pasar desapercibida, lo que provoca retrasos en el desarrollo infantil. Los objetivos terapéuticos para la patología se centran en procedimientos de peeling y el uso de retinoides.
Causas de la hipomelanosis
La aparición de manchas blancas puede ocurrir en los primeros días de vida del bebé, ya que las causas de la hipomelanosis son genéticas. Por lo tanto, se produce una deficiencia en la síntesis de melanina, un pigmento especial responsable del color de la piel.
La producción de melanina comienza gracias a la acción de una enzima especial, la tirosinasa, tras lo cual se desencadenan numerosas reacciones en cadena a nivel molecular. Este complejo proceso está regulado por una combinación especial de genes, entre los cuales se produce la degradación.
Por lo tanto, las causas de la hipomelanosis deben buscarse en el aparato genético. Además, la transmisión de la patología se caracteriza por un tipo recesivo, especialmente entre matrimonios consanguíneos. El portador del gen puede ser detectado por la presencia de una zona canosa con límites bien definidos, pecas y manchas blancas en la piel.
Debido a que las causas exactas de la hipomelanosis no están claras y aún no se puede influir en las alteraciones genéticas, no existe un tratamiento patogénico. Gracias a la investigación, se han descubierto métodos y fármacos que pueden normalizar parcialmente la síntesis de melanina.
Síntomas de hipomelanosis
Debido a que esta condición patológica tiene causas genéticas de producción deficiente de melanina, las primeras manifestaciones clínicas de hipomelanosis se pueden observar desde el nacimiento del bebé.
Los síntomas de la hipomelanosis se manifiestan mediante la formación de una zona blanca en la piel, con límites bien definidos, que difiere del tono del resto de la piel. La cantidad y el tamaño de estas manchas pueden variar y aumentar con el tiempo.
Si el bebé tiene la piel pálida o blanca, los síntomas de hipomelanosis podrían no ser inmediatamente perceptibles. Para una visualización más precisa, se requiere una lámpara de Wood para examinar la zona sin pigmentación en una habitación oscura.
Esta lámpara realza el contraste entre el color normal de la piel y la hipomelanosis. En caso de hipomelanosis de Ito, además de las manifestaciones cutáneas, es posible el desarrollo de una patología del sistema nervioso con trastornos neurológicos, como trastornos mentales y mayor predisposición a las convulsiones, así como anomalías del sistema esquelético.
Hipomelanosis en un niño
La producción insuficiente de pigmento en bebés puede indicar la presencia del síndrome de Wardeburg, que se transmite genéticamente de forma dominante. Sus principales manifestaciones clínicas son la aparición de cabello blanco, áreas de hipopigmentación en la piel, diferentes colores del iris y del nivel de los ojos, así como un puente nasal ancho y sordera congénita.
Además, la hipomelanosis en niños se observa con esclerosis tumoral, que se caracteriza por la aparición de manchas blancas de hasta 3 cm de tamaño, localizadas en el cuerpo, así como nódulos en la frente, brazos y piernas. Además de las manifestaciones cutáneas, se observan retraso mental, epilepsia, facomatosis retiniana, formaciones quísticas en riñones, pulmones y huesos, y rabdomiomas cardíacos.
La hipomelanosis en niños se observa con la aparición de zonas hipopigmentadas en la piel de diversas formas, como ondas y rayas. Estos síntomas pueden desaparecer espontáneamente con la edad.
El vitíligo es también un defecto en la síntesis de pigmentos, que se caracteriza por la aparición de zonas blancas en la piel con un contorno definido. Puede localizarse en la cara, los genitales, los pies, las manos y la zona de las articulaciones.
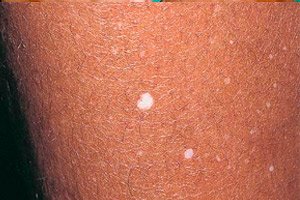
Hipomelanosis guttata
Esta forma de patología se observa con mayor frecuencia en mujeres de entre 35 y 55 años. Las mujeres de piel clara y aquellas que pasan mucho tiempo expuestas a la luz solar directa son las más propensas a la hipomelanosis.
Como resultado, el número de melanocitos en las zonas afectadas se reduce casi al doble. Además, se cree que la hipomelanosis guttata está asociada con el HLA-DR8.
Los factores genéticos juegan un papel importante en el desarrollo de esta enfermedad, especialmente si se observa en parientes cercanos.
Las manifestaciones clínicas de la hipomelanosis se caracterizan por la aparición de manchas blancas y redondas en la piel. El diámetro de estas áreas alteradas puede alcanzar hasta 1 cm.
La hipomelanosis guttata aparece primero en la tibia (superficie extensora) y luego se extiende a los antebrazos, la parte superior de la espalda y el tórax. Esta afección patológica no suele afectar la piel del rostro.
La progresión del proceso se observa con la edad, así como con la exposición excesiva a la luz solar directa.
Hipomelanosis de Ito
Esta patología se observa en hombres, especialmente en mujeres, y su prevalencia es solo superada por la neurofibromatosis y la esclerosis tuberosa. La hipomelanosis Ito es una enfermedad esporádica, pero no se descartan herencia recesiva ni dominante.
El desarrollo de la patología se basa en un fallo de la migración celular desde el tubo neural durante el período intrauterino, lo que da lugar a una disposición anormal de la materia gris en el cerebro, así como a un número insuficiente de melanocitos en el espesor de la piel.
La migración de melanoblastomas ocurre durante el segundo y tercer trimestre del embarazo. Simultáneamente, se observa migración neuronal, lo que resulta en hipomelanosis, incluyendo manifestaciones clínicas de trastornos de la pigmentación y patología cerebral.
Los síntomas cutáneos se manifiestan mediante áreas de hipopigmentación de forma irregular (rizos, zigzags, ondas). Con mayor frecuencia, estas lesiones se localizan cerca de las líneas de Blaschko y su aparición puede observarse ya en los primeros días o meses de vida del bebé, pero en la adolescencia pueden volverse menos visibles o desaparecer por completo.
Los síntomas neurológicos se caracterizan por trastornos mentales, como convulsiones epilépticas, que se distinguen por su resistencia al tratamiento anticonvulsivo. Con frecuencia, los niños sufren autismo, hipotonía muscular y desinhibición motora. La macrocefalia se observa en una cuarta parte de los casos.
Además, a menudo se observan patologías de otros órganos, por ejemplo, defectos cardíacos, anomalías en la estructura de los genitales, la cara, deformaciones de la columna vertebral, los pies, síntomas oculares, así como anomalías en la estructura y el crecimiento de los dientes y el cabello.
Hipomelanosis idiopática
El desarrollo de la hipomelanosis se basa en una alteración en las etapas de la síntesis de melanina debido a la ausencia de melanocitos, un fallo en la formación de melanosomas completos y su migración.
Los melanocitos se originan en el ectomesénquima. Su diferenciación pasa por cuatro etapas. La primera es la aparición de los precursores de los melanocitos en la cresta neural; la segunda, la migración de los melanocitos en el espesor de la dermis hacia la membrana basal de la epidermis. Posteriormente, se observa su movimiento dentro de la propia epidermis y, finalmente, la etapa de formación de los procesos (dendríticos), cuando la célula se posiciona en la epidermis.
La hipomelanosis idiopática se desarrolla en caso de una falla en una de las etapas enumeradas, como resultado de lo cual el melanocito puede ubicarse en un lugar inusual para él, por lo que una determinada zona de la piel permanece "incolora", ya que la síntesis de pigmento estará ausente.
Puede manifestarse en bebés o con la edad. Además, al exponerse a los rayos ultravioleta, esta patología puede progresar.
Es bastante difícil identificar la causa principal de la enfermedad, ya que en casi el 100% de los casos se trata de un defecto genético. La hipomelanosis guttata idiopática puede manifestarse inmediatamente después del nacimiento o en la adolescencia. Con mayor frecuencia, la patología presenta una evolución crónica con recaídas periódicas.
Las manifestaciones clínicas de la enfermedad son focos de hipopigmentación en diversas localizaciones (espinillas, antebrazos, espalda) de hasta 1 cm de diámetro. Estas zonas están separadas entre sí y no pueden fusionarse.
La hipomelanosis guttata idiopática se observa con mayor frecuencia en mujeres de piel clara, especialmente en aquellas que viven en zonas con mayor exposición solar. Además, cuando la lesión aparece primero en la espinilla, con la exposición solar, aumenta el número de zonas despigmentadas.
No existe una terapia patogénica dirigida a eliminar el factor causal, por lo que se utiliza un tratamiento sintomático para reducir la intensidad de las manifestaciones de la patología.
Diagnóstico de la hipomelanosis
La alteración de los procesos de pigmentación puede manifestarse de diversas formas. Para verificar la patología, además de la inspección visual, es necesario utilizar un estudio con lámpara de Wood. Se utiliza especialmente en pieles claras y patologías poco evidentes.
El diagnóstico de hipomelanosis se basa en la identificación de los límites claros de la lesión hipopigmentada mediante la iluminación de una lámpara en una habitación oscura. Gracias a ello, es posible detectar la zona y verificarla.
El diagnóstico de hipomelanosis de Ito también incluye una tomografía computarizada del cerebro, que revela un agrandamiento del tercer ventrículo y de los ventrículos laterales, límites borrosos entre la materia cerebral y atrofia de los lóbulos frontales.
El examen histológico revela un número insuficiente de melanocitos en la zona hipopigmentada. Además, en la hipomelanosis de Ito, la lesión puede presentar otras características, como nevos vasculares, manchas color cacao, nevo de Ott o manchas azules mongólicas.
¿A quién contactar?
Tratamiento de la hipomelanosis
Este proceso patológico se caracteriza por su propagación a nivel genético, por lo que aún no existe un tratamiento patogénico. Se utiliza terapia sintomática, cuyo objetivo principal es detener la generalización de la patología y reducir sus manifestaciones clínicas.
El tratamiento de la hipomelanosis consiste en el uso de corticosteroides, que se administran intralesionalmente. Además, diversos estudios confirman la eficacia de los retinoides tópicos, el pimecrolimus (Elidel) y el criomasaje en las zonas afectadas.
La hipomelanosis también puede tratarse con fototerapia, que activa la producción de melanina por las células pigmentarias. Además, se recomienda la terapia de reemplazo con melagynina, un fármaco que estimula la síntesis de pigmento en los melanocitos.
En cuanto a la terapia de biorresonancia, tiene como objetivo restablecer el funcionamiento normal del sistema nervioso, así como aumentar el nivel de las fuerzas inmunes del cuerpo.
El tratamiento tradicional también es posible para este tipo de patología, pero antes de utilizarlo es necesario consultar con un médico.
Prevención de la hipomelanosis
No existe una prevención específica para la hipomelanosis, ya que esta patología tiene un componente genético. Sin embargo, existen métodos que pueden reducir el riesgo de desarrollar hipomelanosis o su recurrencia.
Se considera que el principal factor desencadenante de la generalización y progresión del proceso es la insolación excesiva. Por lo tanto, es necesario informar a la población sobre su impacto negativo, no solo en relación con la hipomelanosis, sino también con la probabilidad de desarrollar cáncer.
La prevención de la hipomelanosis consiste en evitar la exposición de la piel desprotegida a la luz solar directa, especialmente entre las 11:00 y las 16:00, y usar protectores solares en climas cálidos, ya que la radiación UV puede reflejarse en los objetos circundantes y el suelo, y atravesar las nubes y la ropa. Por lo tanto, no se recomienda estar al aire libre durante el día a menos que sea absolutamente necesario. Esto también aplica a quienes prefieren broncearse en un solárium. Para proteger la piel, es necesario usar cremas especiales, sombrero y ropa que cubra las zonas con hipomelanosis.
Pronóstico de la hipomelanosis
Las zonas de hipopigmentación en forma de manchas blancas no representan un riesgo para la salud, pero ante la aparición de los primeros síntomas clínicos, conviene consultar a un especialista para un diagnóstico y tratamiento más completos. Cuanto antes se detecte la patología, mayor será la probabilidad de detener el proceso y prevenir las recaídas.
El pronóstico de la hipomelanosis es favorable, pero con la exposición excesiva a la luz solar puede extenderse a los tejidos sanos, ya que la insolación excesiva contribuye a la disminución del número de melanosomas y pigmento.
Es fundamental advertir sobre la posibilidad de desarrollar un proceso cancerígeno bajo la influencia de la luz solar. Esto se debe a la degeneración maligna de las células causada por alteraciones en la expresión genética. Además, cada persona tiene marcas de nacimiento, que también pueden cambiar bajo la influencia del sol.
Por lo tanto, la hipomelanosis no es una patología terrible, pero aun así requiere un enfoque especial y la adhesión a medidas específicas para prevenir la aparición y recaída durante un curso crónico.


 [
[