
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Contractura
Médico experto del artículo.
Último revisado: 07.07.2025
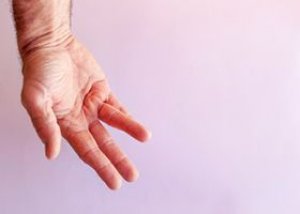
La contractura es una limitación de la movilidad articular, pero con una clara presencia de rango de movimiento en ella; la inmovilidad completa de la articulación se define como anquilosis de la articulación; y la posibilidad de solo movimientos punitivos en la articulación se denomina rigidez articular.
La clasificación de trabajo incluye varias posiciones, la contractura se divide en: congénita y adquirida; activa (con limitación de movimientos activos); pasiva (con limitación de movimientos pasivos) y activa-pasiva; primaria, cuando la causa de la limitación de movimientos es patología en la articulación, y secundaria, cuando la limitación de movimientos es causada por patología de los tejidos circundantes; por el tipo de limitación de movimiento, la contractura se divide en flexión, extensión, aducción o abducción, rotacional, tipo mixto. De acuerdo con la localización de los cambios primarios, la contractura se divide en dermatógena, desmogénica, tendogénica, miogénica y artrogénica. Según la característica etiopatogénica, existen: postraumática, posquemadura, neurogénica, refleja, inmovilización, profesional, isquémica.
Contractura congénita: tortícolis, pie zambo, mano zamba; artrogriposis, etc. - se clasifican como patología ortopédica. La contractura adquirida se produce como resultado de cambios locales en la articulación o los tejidos circundantes o bajo la influencia de factores generales que conducen a la atrofia muscular o elasticidad reducida (contracturas histéricas, intoxicación por plomo, etc.). La contractura dermatogénica se produce con cambios queloides en la piel debido a heridas, quemaduras, infecciones crónicas, especialmente las específicas. La contractura desmogénica se desarrolla con arrugas de la fascia, aponeurosis y ligamentos, más a menudo con su trauma constante, por ejemplo, la contractura de Dupuytren en la mano. La contractura tendogénica y miogénica se desarrolla con cambios cicatriciales en los tendones, sus vainas, músculos y tejidos circundantes. Pero puede haber otras razones: el daño al grupo muscular posterior o al nervio periférico puede causar hiperfunción de los músculos antagonistas; En caso de neuralgia y miositis puede formarse una contracción espástica persistente de los músculos; con una inmovilización prolongada en una posición viciosa puede desarrollarse una redistribución de la tracción muscular, etc.
La contractura artrogénica se desarrolla tras fracturas intraarticulares, con enfermedades inflamatorias o degenerativas crónicas de la articulación y la cápsula. La contractura neurogénica es la más compleja en patogénesis, y su diagnóstico es responsabilidad de los neuropatólogos.
La limitación del movimiento en la articulación es un síntoma de demostración bastante claro.
El proceso suele desarrollarse lentamente, a veces durante años. Es importante que el cirujano determine la etiología ortopédica del proceso y remita al paciente a un especialista: un traumatólogo-ortopedista, un especialista en quemaduras o al servicio de cirugía plástica. Para el diagnóstico, se realiza una radiografía de la articulación, preferiblemente en diferentes fases de movimiento (cinematografía de rayos X). El rango de movimiento se determina con un goniómetro. En todos los casos, el paciente debe consultar con un neurólogo.


 [
[