
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Melanoma en niños
Médico experto del artículo.
Último revisado: 04.07.2025

El melanoma infantil es un tumor maligno de la piel que crece de forma muy agresiva y metastatiza rápidamente. Esta patología está relacionada con las enfermedades oncológicas infantiles, cuyo tratamiento es difícil. Afortunadamente, el melanoma infantil es muy poco frecuente, por lo que conocer los síntomas y las principales manifestaciones de la enfermedad es fundamental para un tratamiento oportuno.
Epidemiología
La epidemiología del melanoma no está muy desarrollada, ya que, entre todas las patologías oncológicas infantiles, el melanoma representa menos del uno por ciento. Sin embargo, dado que esta enfermedad no está tan extendida, su diagnóstico no siempre es oportuno. Por edad, el melanoma en niños menores de diez años representa el 5% de la incidencia total de enfermedades oncológicas, y en niños mayores de diez años, esta cifra es del 15%. Es decir, el melanoma es más común en niños en períodos prepuberal y puberal.
Causas melanomas en un niño
Las causas subyacentes al desarrollo de cualquier patología oncológica aún no se pueden determinar con precisión. Por lo tanto, es muy difícil determinar la causa obvia del melanoma en niños. Para determinar qué factores pueden influir en la formación del melanoma en un niño, es necesario comprender la patogénesis de esta enfermedad.
La piel de un niño se compone de la epidermis, la dermis y el tejido subcutáneo. La dermis contiene melanina, el pigmento responsable del color de la piel. Si una persona tiene poca melanina, su piel es clara y no se broncea, y si la dermis contiene mucha melanina, puede ser oscura. También es importante mencionar los nevos pigmentarios o lunares. Se trata de formaciones benignas en la piel, formadas por grupos de melanocitos. En condiciones normales, no cambian ni crecen. El melanoma es un tumor cutáneo en el que estos melanocitos se degeneran y se vuelven malignos. El momento en que se produce dicha degeneración debe diagnosticarse a tiempo.
 [ 10 ]
[ 10 ]
Factores de riesgo
Considerando todas las razones, es posible identificar factores de riesgo para el desarrollo de melanoma en niños, dada su corta edad y la capacidad de corregir diversas mutaciones. Los principales factores de riesgo son los siguientes:
- Los niños con albinismo son más susceptibles al melanoma porque su piel no está protegida de los efectos de la radiación ultravioleta;
- antecedentes de cáncer de piel o melanoma en la familia, incluso en casos remotos;
- madres con factores laborales nocivos durante el embarazo de este niño (pinturas, barnices, talleres químicos);
- Las infecciones intrauterinas graves o las lesiones virales pueden provocar posteriormente una mutación.
Estas no son todas las causas del desarrollo del melanoma, ya que es imposible determinarlas con precisión, pero estas son las principales y es necesario tenerlas en cuenta y prevenir las complicaciones asociadas a esto.
Patogenesia
La patogénesis de cualquier patología oncológica radica en la acción de un mutágeno sobre una célula. Un mutágeno es un factor (causa) que afecta la división celular. En condiciones normales, una célula, en un momento dado, se divide por mitosis, lo que da lugar a la formación de dos nuevas células, y la célula vieja muere. Si una célula se ve afectada por un mutágeno, se interrumpe la mitosis y se produce una división descontrolada, en este caso, de melanocitos, mientras que la célula vieja no muere. Este crecimiento descontrolado se produce muy rápidamente, lo que provoca un aumento del número de melanocitos, que interfieren con el crecimiento y la reproducción de las células cutáneas. Por lo tanto, un número excesivo de estas células malignas provoca disfunción y un rápido crecimiento en las capas profundas de la dermis.
Dado este mecanismo de formación del melanoma, puede haber muchas razones, es decir, mutágenos. Los mutágenos más potentes son los virus, capaces de inducir cambios en el núcleo celular e interrumpir el proceso normal de división celular. Los compuestos químicos que afectan a la piel también pueden ser la causa. Dado el efecto directo sobre la propia piel, la principal causa del desarrollo del melanoma puede considerarse la radiación ultravioleta. Dado que, bajo la influencia de los rayos, la melanina se forma en los propios melanocitos, este tipo de radiación puede provocar el crecimiento maligno de estas células. Y no nos referimos al exceso de radiación, sino simplemente a su presencia. La predisposición genética es muy importante en el desarrollo del melanoma, ya que, si existen ciertos genes, incluso el antígeno más leve puede desencadenar una reacción de división anormal.
Síntomas melanomas en un niño
Los primeros signos del melanoma siempre son visibles, ya que se trata de una neoplasia maligna de localización externa. Esta patología es ampliamente diagnosticada por los padres, quienes prestan atención al niño durante el baño o simplemente por su salud. Por lo tanto, si se sabe exactamente a qué prestar atención, es posible detectar los síntomas del melanoma.
Al nacer, no suele haber lunares. Comienzan a aparecer con el tiempo y crecen junto con el niño, pero alcanzan un tamaño pequeño. Los lunares deben ser del mismo color, generalmente marrones, con contornos lisos, sin crecimientos ni inclusiones. Con estos signos, se trata de un nevo o marca de nacimiento normal. Los signos de melanoma pueden ser la aparición repentina del crecimiento del nevo, un cambio en su coloración, si es más pálido en el centro y más claro alrededor. También puede haber enrojecimiento, picazón y dolor alrededor del lunar. Si los bordes y contornos se vuelven irregulares, aparecen inclusiones patológicas o el niño se rasca la zona del nevo, esto también es síntoma de un posible tumor maligno. Por lo tanto, es importante que la madre recuerde que si la marca de nacimiento fue la misma durante toda la vida del niño y de repente cambia al menos una de sus características, solo un signo puede ser síntoma de melanoma. Ante cualquier cambio de este tipo, es necesario consultar a un médico.
El melanoma cutáneo en niños puede manifestarse de diferentes maneras. Existen diferentes tipos de melanoma, incluyendo el melanoma no pigmentado, que no se asocia con síntomas de cambios en la naturaleza de los nevos. Por lo tanto, estos melanomas son más difíciles de diagnosticar. En este caso, el primer signo clínico puede ser un aumento de los ganglios linfáticos regionales. El sistema linfoide de una persona, y especialmente de un niño, está muy desarrollado e intenta limitar y eliminar todas las toxinas y sustancias innecesarias del cuerpo. Por lo tanto, en el melanoma, los ganglios linfáticos intentan eliminar todas las células malignas, que se acumulan allí. Por lo tanto, el primer y principal síntoma puede ser un aumento de dichos ganglios linfáticos. Posteriormente, el niño puede quejarse de un bulto en la ingle o la axila, y dolor.
El melanoma amelanótico en niños no se manifiesta en la piel, sino que solo invade las capas profundas, lo que puede causar una compactación imperceptible. Dependiendo de la penetración del melanoma en la dermis, se distinguen diferentes estadios, lo cual es importante para evaluar el pronóstico y elegir el tratamiento.
Etapa
Las etapas del melanoma dependen de qué capas estén involucradas en el proceso.
- El estadio 1 es cuando las células malignas de los melanocitos alterados no se propagan más allá de la epidermis y no penetran la membrana basal; este se considera el estadio más favorable desde el punto de vista del pronóstico;
- Etapa 2 – el proceso se propaga a la membrana basal de la epidermis;
- Estadio 3 – propagación a la capa papilar de la dermis, sin invasión de la capa reticular;
- Etapa 4: las células tumorales se extienden a toda la capa de la dermis;
- Estadio 5: la enfermedad invade ampliamente el tejido graso subcutáneo con metástasis regionales y distantes.
Esta estadificación sólo se puede realizar después de un examen histológico exhaustivo, y esto nos permite posteriormente establecer el estadio de la enfermedad en sí y determinar el tratamiento.
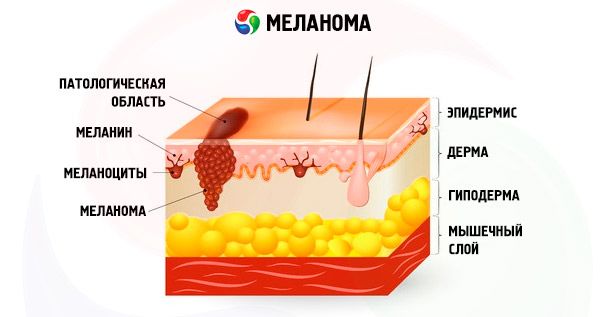
La etapa inicial del melanoma en niños se considera la más adecuada para un buen resultado del tratamiento. Esto se debe a que en este caso no hay metástasis regionales ni a distancia, y la extirpación del tumor primario puede conducir a una recuperación completa.
Complicaciones y consecuencias
Las consecuencias del diagnóstico inoportuno del melanoma son muy graves, ya que esta enfermedad es muy propensa a la metástasis. Por lo tanto, las complicaciones más comunes pueden ser las metástasis hepáticas, que alteran la circulación sanguínea. Esto puede provocar trombosis de la vena hepática y necrosis de las células hepáticas. Entre las consecuencias a largo plazo del melanoma y del tratamiento, se encuentran el retraso del crecimiento infantil y la alteración del proceso de formación de células sanguíneas. Las complicaciones más graves pueden desarrollarse durante la quimioterapia, manifestándose por anemia, disminución del recuento de leucocitos, enfermedades infecciosas y lesiones fúngicas de las membranas mucosas.
Diagnostico melanomas en un niño
El diagnóstico precoz del melanoma equivale a una recuperación completa, por lo que es muy importante que si una madre nota cualquier cambio en una marca de nacimiento, consulte inmediatamente con un dermatólogo pediatra.
Para un diagnóstico correcto, antes de la exploración, es necesario determinar cómo se comportó dicho nevo a lo largo de la vida del niño y desde qué momento comenzó a causar molestias. Es necesario preguntarle sobre su reacción al sol y si presenta cambios en los nevos. También es necesario aclarar los antecedentes familiares, incluyendo si existe cáncer de piel, melanoma o cualquier otra oncopatología en la familia, ya que podría existir una predisposición genética a la mutación del gen de la división celular mitótica.
Al examinar, es necesario prestar atención no solo a la molestia actual de la madre, sino también al estado general de la piel del niño. Si el niño es de piel blanca y no se broncea, se debe prestar atención a esto, ya que los nevos serán claramente visibles. También es necesario prestar atención a todas las demás manchas pigmentarias para el diagnóstico diferencial.
Las pruebas que se realizan para detectar melanoma en niños son estudios histológicos específicos. Dado que el melanoma presenta un alto riesgo de metástasis rápida, está estrictamente prohibida la biopsia por punción si se sospecha la enfermedad. Por lo tanto, se realiza una biopsia por escisión, es decir, se toma un frotis de la piel y se examina al microscopio. El examen histológico permite diagnosticar con precisión el melanoma. La aparición de células con núcleos atípicos, la alteración del proceso mitótico y la alteración de la estructura del tejido cutáneo indican que dicho diagnóstico es favorable. Paralelamente, se llevan a cabo diversas reacciones químicas de tinción de estas células con diferentes colorantes, lo que permite distinguir entre cáncer de piel y melanoma.
El diagnóstico instrumental del melanoma se limita al diagnóstico diferencial en casos complejos, hasta que se disponga de los resultados de la biopsia. Se puede realizar una dermatoscopia, un examen de la piel con un dispositivo especial que amplía la imagen varias decenas de veces y permite observar cambios más graves en la piel y sus anexos. De esta manera, se pueden detectar parásitos u hongos que pueden causar liquen, que puede ser similar, por ejemplo, al melanoma no pigmentado.
Si a un niño se le diagnostica melanoma, es fundamental realizar un examen completo (tomografía computarizada) para determinar el estadio. Este método permite determinar el daño a los ganglios linfáticos regionales y el estado de los órganos internos donde el melanoma puede hacer metástasis, por ejemplo, los pulmones o el hígado.
Por tanto, si hay confirmación histológica, el diagnóstico de melanoma no deja dudas y sólo importa determinar el estadio.
¿Qué es necesario examinar?
Cómo examinar?
Diagnóstico diferencial
El diagnóstico diferencial del melanoma en niños debe realizarse con la linfadenopatía de origen infeccioso, si el niño presenta ganglios linfáticos agrandados como síntoma de melanoma. Si la linfadenopatía es infecciosa, estos ganglios presentan un agrandamiento moderado, son simétricos, pueden ser dolorosos y no se fusionan con los tejidos circundantes. Bajo la influencia de tratamientos antibacterianos u otros tratamientos etiológicos, estos ganglios desaparecen rápidamente. Si la causa es un melanoma, se agrandan en un lado, según su localización, y son de gran tamaño, sin fusionarse con los tejidos.
El melanoma amelanótico debe diferenciarse cuidadosamente del liquen. Este último puede presentarse solo con un ligero engrosamiento de la piel, sin cambios externos visibles. El liquen también se acompaña de engrosamiento y elevación de la piel con un ligero borde enrojecido. En este caso, es necesario realizar una dermatoscopia, donde es posible observar parásitos o signos característicos del liquen.
El melanoma es extremadamente raro en recién nacidos, pero a menudo se presentan pequeños hemangiomas que la madre no detecta ni trata. Con el tiempo, a medida que el niño crece, estos hemangiomas también crecen. Pueden ser de color marrón, con contornos difusos, muy similares al melanoma. Por lo tanto, es necesario distinguir claramente entre estas dos patologías, especificando el momento de aparición de los síntomas y realizando estudios adicionales.
¿A quién contactar?
Tratamiento melanomas en un niño
Una característica especial del tratamiento del melanoma es que este tumor maligno responde muy mal a los agentes quimioterapéuticos y la radioterapia. El enfoque principal para el tratamiento del melanoma en niños es el siguiente: las etapas iniciales del melanoma (primera y segunda) se tratan quirúrgicamente, ya que en esta etapa la propagación del tumor permite su extirpación dentro de los tejidos sanos. Cuanto más avanzado es el estadio de la enfermedad, más métodos se utilizan; en las etapas tercera y cuarta, se da preferencia a un método combinado e integral.
Para la terapia conservadora, se utilizan medicamentos según el estadio y el protocolo de tratamiento. Para ello, se utilizan simultáneamente varios citostáticos con diferentes mecanismos de acción. Esta terapia es muy agresiva tanto para los tejidos sanos como para las células del niño, dado que se trata de un organismo en crecimiento. Por lo tanto, junto con la terapia citostática, se utilizan diversos fármacos para proteger y mantener la función de los órganos internos del niño: antieméticos, probióticos, vitaminas, nutrición parenteral, antihistamínicos, antibióticos y antivirales. Los principales citostáticos utilizados en el tratamiento del melanoma en niños son doxorrubicina, vincristina, asparginasa, dacarbazina y prospidina.
- La doxorrubicina es un agente antitumoral utilizado en la terapia farmacológica combinada para el melanoma. Actúa inhibiendo la síntesis de ácidos nucleicos en las células malignas, lo que reduce su actividad y tasa de división. Por lo tanto, reduce el número de células malignas y conduce a la remisión. Para lograr este efecto, se requiere un tratamiento a largo plazo con el uso repetido de medicamentos para eliminar completamente las células malignas y bloquear su proliferación. La dosis del medicamento se calcula individualmente para cada ciclo de tratamiento. El principio fundamental de la dosis en niños es el cálculo del medicamento por metro cuadrado de superficie cutánea. Esto se determina mediante tablas especiales que corresponden a la edad y el peso del niño en relación con la superficie corporal. El método de administración es intravenoso, con una dosificación clara a lo largo del día mediante una bomba de infusión. Los efectos secundarios de todos los medicamentos antitumorales son muy pronunciados, ya que, además de las células malignas, también afectan a las células del cuerpo. Por lo tanto, se produce una disminución de la actividad reproductiva del epitelio intestinal, gástrico, de las células sanguíneas y de la función protectora de los leucocitos.
- La vincristina es un fármaco utilizado en el tratamiento de neoplasias malignas. Su principal principio activo es un alcaloide vegetal que actúa interrumpiendo la división mitótica de las células malignas mediante la destrucción de la proteína tubulina. Este fármaco se utiliza en terapia combinada con una dosis individualizada para cada niño por metro cuadrado de superficie corporal. La vía de administración es exclusivamente intravenosa, evitando el contacto con la piel o la vena. Los efectos secundarios son muy frecuentes; los principales son inflamación y ulceración de la mucosa oral y la lengua, gastritis, trastornos digestivos, frecuentes enfermedades inflamatorias de la faringe y los bronquios, y anemia.
- La L-asparaginasa es un fármaco que también se utiliza para tratar tumores malignos en oncología pediátrica. Actúa reduciendo la cantidad de asparagina, necesaria para la reproducción de las células malignas. Con una deficiencia de este aminoácido, su actividad mitótica disminuye y el niño entra en remisión. La vía de administración y la dosis del fármaco son las mismas que las de todos los agentes antitumorales. Los efectos secundarios incluyen dolor de garganta frecuente durante el tratamiento, parestesias, dolor abdominal, alteración de la motilidad, complicaciones fúngicas, disminución de la inmunidad general y frecuentes enfermedades virales y bacterianas.
- La dacarbazina es un fármaco para el tratamiento de tumores de piel y tejidos blandos, utilizado en oncología pediátrica. Actúa inhibiendo el crecimiento celular y reduciendo la síntesis de ADN. Se administra por vía intravenosa, con una dosis individualizada para cada niño y zona corporal. Sus efectos secundarios incluyen hepatitis, necrosis hepática, efectos tóxicos en los riñones, disminución de todas las estructuras celulares de la sangre y efectos sobre el crecimiento del niño.
Cabe aclarar que para el tratamiento del melanoma, así como de cualquier otro tumor, se utilizan combinaciones de al menos cuatro agentes antitumorales. Gracias a los diferentes mecanismos de acción de los fármacos, se logra el máximo efecto de reducción del número de células malignas. Sin embargo, este tratamiento solo lo prescribe un oncólogo pediátrico, con tratamiento hospitalario obligatorio a largo plazo. En Ucrania, el tratamiento de niños con cáncer, incluidos los que padecen melanoma, es gratuito hasta los 18 años.
El uso de antibióticos y antifúngicos durante la terapia citostática se considera obligatorio, ya que el niño desarrolla un estado de inmunosupresión profunda. Se utiliza una combinación de fármacos o monoterapia con antibióticos de amplio espectro. En ocasiones, se utilizan interferones para tratar y prevenir infecciones virales.
- La josamicina es un agente antibacteriano del grupo de los macrólidos. Entre los fármacos conocidos, presenta la máxima actividad gracias a su estructura. Actúa sobre las formas celulares e intracelulares de las bacterias, por lo que puede utilizarse junto con la terapia citostática para prevenir el desarrollo de enfermedades pulmonares, gastrointestinales e infecciones cutáneas externas. La vía de administración depende de la edad y puede ser en suspensión o comprimidos. Se prescribe a niños mayores de 3 años con una dosis de 10 mg/kg/día el primer día y, del 2.º al 7.º-10.º día, 5 mg/kg/día una vez al día. Es imprescindible el uso de probióticos durante dicha terapia y el tratamiento durante al menos diez días. Los efectos secundarios de la josamicina incluyen parestesia, alteración de la sensibilidad cutánea, entumecimiento de brazos y piernas, temblor, alteración del flujo biliar y dispepsia. Precauciones: no usar en casos de colestasis o cálculos biliares.
- El fluconazol es un agente antifúngico que se utiliza para tratar las complicaciones asociadas con la terapia antitumoral, como la inflamación fúngica de la cavidad oral, los genitales, la piel y los órganos internos. Ante la aparición de síntomas de complicaciones fúngicas, se recomienda iniciar inmediatamente el tratamiento con una dosis de 6 miligramos por kilogramo de peso corporal del niño y, al quinto día, reducir la dosis a la mitad. Modo de administración: el medicamento se administra por vía oral en comprimidos. Los efectos secundarios pueden incluir disminución del apetito, deterioro de la función hepática, alteraciones del ritmo cardíaco, aumento de la temperatura y disminución de los niveles de neutrófilos.
Los niños sometidos a quimioterapia reciben vitaminas en forma de inyecciones, ya que son muy importantes para el desarrollo normal de las células sanas.
El tratamiento fisioterapéutico no se utiliza en el período agudo, es posible utilizar diferentes métodos ya en la etapa de recuperación completa solo por recomendación del médico.
El tratamiento quirúrgico del melanoma en niños se utiliza en la primera etapa de la enfermedad, cuando la etapa de invasión del melanoma es la primera o la segunda. En ese caso, la intervención quirúrgica puede garantizar la recuperación completa del niño. El alcance de la operación se determina tras un examen exhaustivo y la determinación del estado de los ganglios linfáticos. Si los ganglios linfáticos están intactos, el alcance de la operación se limita únicamente a la escisión del melanoma dentro de los tejidos sanos. La operación en niños se realiza bajo anestesia general. En este caso, es necesario preservar la piel y extirpar el melanoma más profundamente en el tejido subcutáneo. El material quirúrgico se envía necesariamente para examen histológico para determinar el grado de invasión y la naturaleza del melanoma.
Si los ganglios linfáticos están afectados, se realiza una intervención quirúrgica con escisión del melanoma y eliminación de los ganglios linfáticos regionales con tejido subcutáneo.
La radioterapia para el melanoma se utiliza a menudo en combinación en los estadios tres y cuatro. Puede administrarse antes o después de una intervención quirúrgica planificada, junto con la quimioterapia. La radioterapia de enfoque cercano o la gammaterapia son las más utilizadas para el tratamiento. La irradiación se administra localmente y, si es necesario, en los ganglios linfáticos.
Tratamiento popular del melanoma en niños
Los tratamientos tradicionales y el uso de medicamentos homeopáticos no pueden curar el melanoma ni ninguna otra neoplasia maligna. Sin embargo, se emplean métodos tradicionales junto con la farmacoterapia para obtener mejores resultados y prevenir el desarrollo de infecciones y otras complicaciones. Para ello, se utilizan hierbas y métodos tradicionales que refuerzan la inmunidad general.
- Como regla general, los niños sometidos a quimioterapia tienen poco apetito, lo que reduce aún más su inmunidad y aumenta el riesgo de complicaciones infecciosas. Por lo tanto, para fortalecer la inmunidad y mejorar el apetito, se recomienda la siguiente mezcla: tome cantidades iguales de raíz de jengibre y ralladura de naranja. Una vez preparada la papilla, agregue cinco cucharadas de miel por cada 200 gramos y mezcle bien. Después, agregue tres nueces ralladas y deje reposar de cuatro a cinco días. Tome una cucharadita dos veces al día.
- El tratamiento del melanoma con acónito es conocido por su efecto sobre las células malignas y la disminución de su proliferación. Para ello, tome cincuenta gramos de acónito, vierta agua caliente sobre él y deje actuar durante dos horas. Tómelo durante veinte días, comenzando con una gota al día y aumentando la dosis en una gota diaria. Después del vigésimo día de tratamiento, reduzca la dosis del medicamento siguiendo el mismo esquema. El tratamiento dura cuarenta días.
- Para prevenir infecciones por hongos durante el tratamiento del melanoma, se recomienda enjuagar la boca del niño con una solución de caléndula después de cada comida.
El tratamiento del melanoma con hierbas no ha sido probado, pero este método se usa ampliamente porque dichas infusiones de hierbas ayudan a normalizar la digestión, el apetito y algunas de ellas normalizan los procesos de división celular.
- Una infusión de hierbas es buena para los niños con melanoma, ya que mejora la digestión y el apetito. Para prepararla, se necesitan 20 gramos de cilantro, 20 gramos de helenio y el doble de hojas de ortiga. Esta solución debe hervirse durante media hora y tomarse una cucharada tres veces al día después de las comidas.
- La eficacia de la corteza de abedul blanco en el tratamiento del melanoma está comprobada gracias a su alto contenido en antioxidantes y taninos. Para preparar la infusión, se debe hervir la corteza de abedul a fuego lento durante dos horas, diluir la decocción resultante a la mitad con agua tibia hervida y tomar una cucharadita hasta cinco veces al día.
- Saúco, reina de los prados y centaura: tome cien gramos de cada planta y vierta agua caliente sobre ella. Cuando la solución se enfríe, añada miel y tómela en lugar de té.
La homeopatía puede utilizarse para el tratamiento del melanoma una vez alcanzada la remisión. Se pueden emplear preparados para mejorar el estado inmunitario, normalizar el estado general y prolongar el periodo de remisión. La inmunoterapia concomitante ayuda al organismo a afrontar el melanoma con mayor eficacia. Los principales preparados homeopáticos eficaces para el tratamiento del melanoma son los siguientes:
- Arsenicum album es un remedio homeopático utilizado en el tratamiento complejo del melanoma infantil, que se localiza en la cara y se acompaña de una pérdida de peso pronunciada. La dosis en gotas es de una gota por cada diez kilogramos de peso corporal del niño, una vez al día. Entre los efectos secundarios se incluyen hiperemia en la piel de manos y pies, así como sensación de calor. Precauciones: no usar en combinación con medicamentos de origen apícola.
- Acidum fluoricum es un preparado homeopático inorgánico a base de ácido fosfórico. Su eficacia ha sido demostrada en numerosos estudios, especialmente en el tratamiento del melanoma en niños mayores y adolescentes. La forma de administración del medicamento depende de la presentación. La dosis en gotas es de una gota al año de vida del niño, y en cápsulas, de dos cápsulas tres veces al día. Los efectos secundarios incluyen ardor en la lengua, dolor de garganta o estómago, que desaparece con la leche. Precauciones: no usar si padece gastritis.
- Los nosodes son un remedio homeopático de origen natural. Su administración es enteral. Los gránulos deben masticarse hasta su completa disolución; no se recomienda tragarlos enteros. La dosis es de dos gránulos dos veces al día. Pueden presentarse efectos secundarios si se combina con preparados de yodo, lo que puede provocar reacciones alérgicas. Precauciones: el medicamento no debe administrarse en caso de diarrea grave en niños.
- Silicea y sepia: la combinación de estos fármacos en diluciones adecuadas permite un tratamiento eficaz, especialmente en niños con astenia grave y ganglios linfáticos inflamados. El método de administración para niños es en forma de gotas homeopáticas, con una dosis de cuatro gotas dos veces al día, media hora después de las comidas, a la misma hora. El tratamiento dura tres meses. Puede causar mareos, por lo que es necesario tomar el medicamento después de las comidas.
Los métodos tradicionales de tratamiento son variados, pero no pueden utilizarse como métodos de tratamiento prioritarios.
Prevención
La prevención del desarrollo del melanoma en niños es muy importante hoy en día, ya que la cultura del bronceado infantil ha cambiado ligeramente. Los padres se van de vacaciones con sus hijos pequeños antes de que cumplan un año. Sin embargo, los niños menores de tres años tienen estrictamente prohibido broncearse al sol, especialmente durante las horas de mayor exposición a la radiación ultravioleta. Es necesario ocultar a los niños y no dejar que se bronceen deliberadamente, ya que su piel fina no está protegida y no puede sintetizar melanina adecuadamente. Por lo tanto, la principal medida para prevenir el melanoma en niños es evitar la exposición al sol. Si su hijo tiene muchos lunares, es necesario vigilarlos constantemente y registrar cualquier cambio, ya que este puede ser el síntoma principal de la enfermedad. Todas las demás medidas preventivas también son inespecíficas y consisten en evitar otros posibles factores nocivos, especialmente durante el embarazo.
Pronóstico
El pronóstico de supervivencia en niños con melanoma no es muy favorable, ya que la tasa de supervivencia a cinco años oscila entre el cuarenta y el cincuenta por ciento. Con tratamiento oportuno, la remisión se produce en el 40% de los pacientes.
El melanoma infantil es una enfermedad muy poco frecuente, lo cual es positivo dada la alta malignidad de este tipo de patología. Sin embargo, también es muy difícil que un médico la detecte a tiempo, a menos que los padres presten atención a la salud de su hijo. Por lo tanto, si se observan cambios en las marcas de nacimiento de los niños que no existían previamente, es fundamental consultar con un médico.

