
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Sialadenitis: causas, síntomas, tratamiento
Médico experto del artículo.
Último revisado: 04.07.2025
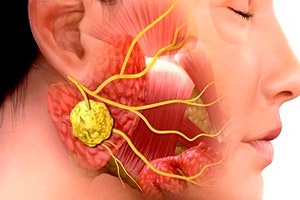
Las patologías inflamatorias en la odontología quirúrgica son muy comunes. Ni siquiera el uso de antibióticos reduce la incidencia de inflamaciones maxilofaciales ni sus complicaciones. Esta situación se debe a las visitas tardías al médico, la automedicación frecuente, etc. Una de las enfermedades infecciosas e inflamatorias típicas de este tipo es la sialoadenitis (inflamación de la glándula salival), a menudo provocada por virus o bacterias. Esta patología se acompaña de una serie de signos clínicos característicos, y el diagnóstico se establece con base en los resultados de estudios bacteriológicos y citológicos, así como en el diagnóstico instrumental.
Epidemiología
La prevalencia exacta de la sialoadenitis submandibular no está clara. Representa aproximadamente el 10 % de todos los casos de sialoadenitis. Representa entre el 0,001 % y el 0,002 % de todas las hospitalizaciones. No existen diferencias de edad ni sexo.[ 1 ]
La sialoadenitis bacteriana y viral afecta principalmente a personas mayores y seniles.
La parotiditis epidémica afecta principalmente a niños, con menos frecuencia a adultos (con mayor frecuencia a mujeres). Actualmente, la parotiditis epidémica se presenta como una enfermedad esporádica, debido a la vacunación temprana de los niños.
A menudo se registra una forma purulenta de sialoadenitis, que es consecuencia de una búsqueda tardía de ayuda médica por parte del paciente.
Causas sialadenitis
El desarrollo de la sialoadenitis se debe a lesiones virales o microbianas de las glándulas salivales. El proceso inflamatorio microbiano puede ser provocado por bacterias presentes en la cavidad oral o liberadas por diversos focos infecciosos en el organismo. Las fuentes de infección suelen ser flemones adyacentes, enfermedades respiratorias agudas (amigdalitis, neumonía, bronquitis) y patologías maxilofaciales y dentales.
La enfermedad puede aparecer como consecuencia de traumatismos y cirugías en la zona maxilofacial, la entrada de cuerpos extraños en el canal salival (espinas de pescado, restos de comida, pelos, etc.) y la formación de cálculos en el canal.
La sialoadenitis viral es causada con mayor frecuencia por citomegalovirus, virus de la influenza, adenovirus, paramixovirus, virus Coxsackie, virus del herpes simple, etc. También se presentan sialoadenitis fúngica, sifilítica y tuberculosa.
La propagación de la infección puede ocurrir a través de la apertura del canal, a través de la sangre o del líquido linfático.
Factores de riesgo
Los factores de riesgo para el desarrollo de sialoadenitis incluyen:
- sistema inmunológico debilitado, enfermedades recientes;
- congestión en los conductos salivales;
- Trastornos salivales causados por patologías infecciosas e inflamatorias;
- operaciones quirúrgicas;
- tuberculosis; [ 2 ]
- sífilis;
- lesiones maxilofaciales.
El grupo de riesgo incluye a los ancianos, las personas que sufren trastornos de la alimentación, boca seca patológica, así como aquellos sometidos a radioterapia o que utilizan regularmente terapia antibiótica sin buenas indicaciones, condiciones postoperatorias, [ 3 ] intubación y el uso de anticolinérgicos. [ 4 ]
Otros factores predisponentes (indirectos) pueden incluir:
- mala higiene bucal;
- estilo de vida poco saludable, presencia de una serie de malos hábitos;
- Ignorar las visitas al médico, la automedicación.
Patogenesia
Las glándulas salivales se dividen en glándulas grandes pares y glándulas pequeñas impares. Las glándulas grandes incluyen la parótida, la submandibular y la sublingual. Las glándulas pequeñas incluyen las glándulas labiales, bucales, linguales, palatinas y del suelo oral. Cada una de estas glándulas posee parénquima, intersticio y un sistema de conductos.
El agente causal de la parotiditis epidémica, una de las variantes de la sialoadenitis aguda, es un virus filtrable. Una persona se infecta por transmisión directa de una persona enferma; la vía de transmisión es aérea (aunque no se descarta la infección a través de objetos utilizados por la persona enferma).
La sialoadenitis bacteriana puede desarrollarse con cualquier patología grave. La infección se propaga por vía estomatogénica, así como por la sangre y el líquido linfático. La microflora suele ser mixta: estreptococos, neumococos, estafilococos, etc., que penetran a través del conducto glandular excretor.
En pacientes con divergencia linfática de la infección, a menudo se ve afectada la red linfoide de la glándula parótida: este proceso es consecuencia de inflamaciones nasofaríngeas o mandibulares, patologías de los dientes o de la lengua.
La etiología y la patogénesis de la sialoadenitis crónica son poco claras y poco conocidas. Los médicos asumen que el desarrollo de la enfermedad está asociado con patologías generales del organismo, en particular, hipertensión, aterosclerosis, espondilosis deformante y enfermedades del tracto digestivo.
Síntomas sialadenitis
La sialoadenitis aguda puede presentarse con diferente intensidad. En casos leves, el cuadro clínico es leve, sin aumento de la temperatura corporal ni dolor en las glándulas parótidas, que solo presentan una ligera inflamación. En casos moderados, se presenta malestar general, dolor de cabeza y muscular, escalofríos, sequedad bucal y mucosas, dolor e inflamación de la glándula parótida. La salivación disminuye ligeramente. Los síntomas duran aproximadamente 4 días, tras los cuales se produce un alivio gradual. En casos graves de sialoadenitis aguda, la glándula parótida aumenta considerablemente de tamaño y las glándulas submandibulares y sublinguales pueden verse afectadas. La salivación aumenta, la temperatura alcanza valores elevados (hasta 40 °C) y pueden desarrollarse complicaciones purulentas-necróticas. En circunstancias favorables, la temperatura comienza a descender después de aproximadamente una semana y los signos de inflamación remiten gradualmente. Sin embargo, persiste el riesgo de formación de abscesos, así como el de desarrollar meningitis, encefalitis, parálisis de los nervios craneales y espinales, etc.
La sialadenitis viral de las glándulas parótidas se manifiesta con dolor al abrir la boca y al intentar girar la cabeza. Se observa inflamación de las zonas bucal, mandibular y submandibular, así como de la parte superior del cuello. La palpación revela una compactación dolorosa de superficie lisa que no sobrepasa los límites de la glándula parótida. La patología se extiende a los tejidos circundantes con el desarrollo de un proceso purulento.
Cuando la glándula submandibular se ve afectada, los pacientes se quejan de dolor al tragar. La inflamación se extiende a la zona sublingual y submandibular, el mentón y la parte superior del cuello. Cuando las glándulas sublinguales se ven afectadas, aparece dolor al mover la lengua y los pliegues sublinguales aumentan. La afectación de las glándulas salivales menores se presenta en múltiples patologías.
Los primeros signos de sialoadenitis crónica pueden pasar desapercibidos y detectarse por casualidad. Los pacientes notan molestias en la glándula parótida (o ambas glándulas), y con menos frecuencia, dolor occipital. Visualmente, se detecta una leve hinchazón en la zona afectada, sin dolor evidente. No se observan cambios en la piel, la cavidad oral se abre sin dolor, las mucosas no presentan patologías y la salivación no se ve afectada (puede disminuir durante una recaída). En una etapa avanzada de sialoadenitis crónica, los pacientes experimentan debilidad general, fatiga, pérdida de audición y, en ocasiones, sequedad de las mucosas de la cavidad oral. La hinchazón en la zona de las glándulas afectadas es constante e indolora.
La sialadenitis intersticial se caracteriza por exacerbaciones estacionales (en la estación fría), durante las cuales se forman focas dolorosas y aumenta la temperatura corporal.
Sialoadenitis en niños
La sialoadenitis puede desarrollarse en la infancia, incluso en recién nacidos. Sin embargo, aún no se ha determinado la etiología de la enfermedad en lactantes. Se sabe que la inflamación de la glándula mamaria materna contribuye a su desarrollo. La sialoadenitis en recién nacidos se diferencia de la osteomielitis del cóndilo mandibular, lo que indica el desarrollo de septicopiemia.
En general, las principales causas de sialoadenitis en niños son la parotiditis epidémica y el citomegalovirus. Además, es importante conocer el posible desarrollo de la falsa parotiditis de Herzenberg, que no se refiere a sialoadenitis y consiste en una inflamación de los ganglios linfáticos localizados cerca de la glándula salival parótida. El cuadro clínico de ambas enfermedades es muy similar.
La etiología tuberculosa y sifilítica de la enfermedad no es típica en niños. El cuadro clínico se caracteriza por una intoxicación más grave que en adultos, así como por un mayor porcentaje de desarrollo de ablandamiento tisular purulento o purulento-necrótico.
Etapa
La sialoadenitis se desarrolla a través de tres etapas correspondientes: inicial, clínicamente expresada y tardía.
La etapa inicial no se acompaña de síntomas clínicos pronunciados. Sin embargo, aumenta la hinchazón, se observa congestión linfática en la zona afectada, se afloja el tejido conectivo y se dilatan los vasos sanguíneos. Los segmentos glandulares terminales se conservan, pero se acumulan en ellos mucina y mucopolisacáridos, marcadores inflamatorios. Los conductos interlobulares se ensanchan y las fibras de colágeno se vuelven más densas.
La segunda etapa se caracteriza por la siguiente imagen:
- se produce atrofia de los segmentos glandulares terminales;
- Los infiltrados se forman a base de estructuras plasmáticas, linfocitos e histiocitos en la base del tejido conectivo;
- las bocas están rodeadas de tejido fibroso;
- Dentro de los canales hay acumulación de epitelio descamado y linfocitos.
La tercera etapa se acompaña de una atrofia casi completa del parénquima glandular, su sustitución por tejido conectivo, proliferación de la red de irrigación sanguínea, expansión de los conductos intralobares (o estrechamiento causado por la compresión por el tejido conectivo y las estructuras fibrosas).
Formas
La clasificación de la enfermedad es bastante extensa. Así, según la evolución de la reacción inflamatoria, se distingue entre sialoadenitis aguda y crónica.
La sialoadenitis aguda de la glándula parótida se presenta como una parotiditis epidémica, o la conocida como "paperas". En general, las glándulas parótidas son las más afectadas, y con menor frecuencia, las glándulas salivales submandibulares y sublinguales. El proceso agudo es más fácil de tratar que el crónico.
Dependiendo del estado del parénquima se distinguen los siguientes tipos de enfermedad crónica:
- sialoadenitis parenquimatosa crónica, acompañada de daño únicamente al estroma glandular (como en pacientes con paperas);
- Sialoadenitis intersticial crónica: además del estroma, se acompaña de daño al parénquima glandular (como en pacientes con sialoadenitis por citomegalovirus).
- La sialoadenitis esclerosante crónica (tumor de Küttner) es una enfermedad esclerosante asociada a IgG4 y tiene características histopatológicas distintivas, como infiltrado linfoplasmocítico denso, esclerosis y flebitis obliterante.[ 5 ]
La sialoadenitis intersticial también se denomina sialoadenitis crónica productiva, paperas esclerosante crónica, tumor inflamatorio de Kuttner, sialoadenitis atrófica crónica, sialoadenitis fibroproductiva, sialopatía sintomática y sialosis hormonal. La etiología de la enfermedad es poco conocida.
La sialoadenitis gripal se desarrolla durante las epidemias de gripe, que se observan principalmente en invierno. Los pacientes presentan signos de sialoadenitis aguda en una o más glándulas salivales. La glándula parótida es la más afectada; la inflamación aumenta rápidamente y se propaga a la glándula parótida.
Según la localización de la lesión se distingue entre:
- sialoadenitis por paperas de las glándulas parótidas;
- submaxilitis: una lesión de la glándula submandibular;
- sialoadenitis sublingual de la glándula sublingual.
Según las características inflamatorias, la sialoadenitis de la glándula salival puede ser:
- seroso;
- hemorrágico;
- purulento;
- tejido conectivo;
- granulomatoso;
- fibroplástico;
- destructivo;
- sin deformar;
- cirrótico.
Según la etiología se distinguen:
- proceso inflamatorio traumático;
- tóxico;
- autoinmune;
- alérgico;
- obstructiva (con bloqueo o contracción cicatricial).
La sialoadenitis calculosa es un tipo de patología obstructiva causada por el bloqueo del conducto por un cálculo en la glándula salival.
Si la enfermedad inflamatoria progresa, se desarrolla sialoadenitis purulenta-necrótica o gangrenosa. En este caso, se observa un cuadro de flemón grave con edema pronunciado, infiltración, hiperemia, fluctuación, etc.
La sialoadenitis ductal (o sialodoquitis) es una consecuencia de defectos congénitos de las glándulas salivales (estenosis y ectasias) en combinación con inmunidad débil e hiposalivación, estancamiento de la saliva dentro de los conductos.
Complicaciones y consecuencias
La sialoadenitis aguda puede complicarse por daño a los nervios oculomotor, óptico, abducens, facial y vestibulococlear, así como por mastitis, pancreatitis y nefritis. La orquitis suele presentarse en niños y hombres.
Si la sialoadenitis aguda se presenta en el contexto de patologías generales, puede complicarse por la divergencia del proceso patológico hacia el espacio perifaríngeo, los tejidos que rodean la arteria carótida y la vena yugular interna. En algunos pacientes, el contenido purulento penetra en el conducto auditivo externo. En raras ocasiones, se observa daño en las paredes de los grandes vasos, lo que conlleva hemorragia. También es posible la trombosis venosa y la obstrucción de los senos meníngeos.
Una complicación tardía de la sialoadenitis purulenta avanzada es la formación de fístulas e hiperhidrosis parótida.
Si la sialoadenitis bacteriana no se trata, puede producirse una hinchazón masiva del tejido del cuello, que puede provocar obstrucción respiratoria, septicemia, osteomielitis craneal y neuritis del trigémino.
Diagnostico sialadenitis
Los métodos generales de diagnóstico clínico incluyen interrogar al paciente, examinarlo y palparlo. Además, se prescriben análisis de sangre y orina. Si se trata de un niño, es necesario consultar con sus padres si ha padecido paperas previamente o si ha tenido contacto con personas enfermas.
Si se sospecha sialoadenitis crónica, se especifica la frecuencia anual de recaídas y el tamaño de la glándula en diferentes períodos del proceso inflamatorio. Se presta atención al estado de la piel de la zona afectada, el volumen y la naturaleza del líquido salival, y el estado de los conductos salivales excretores.
Lo siguiente es obligatorio:
- evaluación de la función secretora;
- citología, microbiología, inmunología de las secreciones salivales;
- sialografía de contraste;
- tomografía computarizada;
- radiosialografía;
- ultrasonido;
- biopsia por punción.
A muchos pacientes pediátricos se les indica una electroencefalografía, que es necesaria para evaluar trastornos de la bioactividad cerebral.
El diagnóstico instrumental obligatorio incluye la sialometría, que consiste en el uso de un catéter de polietileno que, tras una bujía preliminar, se inserta en el conducto salival. La manipulación se realiza en ayunas y el procedimiento dura aproximadamente 20 minutos. Proporciona información sobre el volumen de producción salival y las características físicas de la secreción. [ 6 ]
La sialografía de contraste se realiza en la fase de remisión de la enfermedad, ya que puede provocar una recaída. Se introducen soluciones de radiocontraste en la glándula salival mediante una jeringa y un catéter de polietileno.
Los diagnósticos instrumentales especiales están representados por los siguientes procedimientos:
- citología de frotis de secreción salival;
- Electrorradiografía con contraste;
- método de escaneo de las glándulas salivales;
- Punción con biopsia y posterior histología.
La ecografía se realiza con mayor frecuencia mediante sialosonografía, un estudio que permite examinar la estructura glandular completa. El médico puede detectar trastornos tisulares escleróticos, obstrucciones, procesos tumorales y cálculos, y determinar su número y tamaño.
En la sialoadenitis bacteriana, se detectan cambios inespecíficos durante la ecografía. En una etapa temprana del desarrollo, se observa un aumento de la ecogenicidad y la expansión del conducto, y la presencia de focos anecoicos indica la posible formación de un absceso. [ 7 ]
La resonancia magnética y la tomografía computarizada permiten excluir la presencia de cálculos en los conductos y aclarar la profundidad del proceso patológico.
Las pruebas de laboratorio incluyen un análisis general de sangre y orina, así como un análisis de saliva. La sangre puede mostrar un nivel elevado de leucocitos, lo cual es uno de los signos de un proceso inflamatorio. En un análisis bioquímico de sangre, son importantes los niveles de azúcar, y en un análisis de orina, la composición salina. Con frecuencia, se pueden detectar leucocitos, pus y flora bacteriana en la secreción salival. También es necesario examinar las características fisicoquímicas de la secreción.
Diagnóstico diferencial
En primer lugar, es importante determinar la causa de la patología para determinar si la enfermedad es de naturaleza aterogénica, infecciosa, neoplásica, autoinmune o metabólica. Debe descartarse la patología reumatológica y autoinmune.
La sialoadenitis intersticial se diferencia de la sialoadenitis parenquimatosa crónica, la sialodoquitis, los procesos tumorales y la parotiditis epidémica. Para el diagnóstico, se utiliza la evaluación de los síntomas típicos y el cuadro citológico y sialográfico según la enfermedad.
En general, la sialoadenitis debe distinguirse de la litiasis salival, los quistes de las glándulas salivales y los procesos tumorales. El diagnóstico se basa en los síntomas clínicos, los datos de sialometría, el examen citológico de las secreciones salivales, la radiografía y la sialografía, y la biopsia por punción y escisión.
Es importante que los pacientes comprendan que sialoadenitis o sialoadenitis son dos conceptos equivalentes y completamente intercambiables.
En algunos casos, las características clínicas de la enfermedad y los parámetros de laboratorio pueden requerir una búsqueda diagnóstica más amplia: en tal situación, se recomienda una biopsia de la glándula salival para establecer un diagnóstico preciso.
¿A quién contactar?
Tratamiento sialadenitis
A un paciente con sialoadenitis aguda se le prescribe un tratamiento para inhibir la reacción inflamatoria y normalizar la salivación. Se prescribe reposo en cama mientras dure la fiebre. Se aplican compresas calientes y apósitos con ungüento en las zonas de compactación según esté indicado, y se realizan procedimientos de fisioterapia (fototerapia, termoterapia con lámpara Sollux, UHF, radiación UV). Se proporciona cuidado bucal de alta calidad mediante enjuagues e irrigaciones.
En la sialoadenitis viral, la irrigación con interferón 5 veces al día (en caso de práctica temprana, al primer o segundo día) tiene buenos resultados. Si la función salival disminuye, se administran intraductalmente 0,5 ml de soluciones antibióticas de 50.000-100.000 ED de penicilina y estreptomicina con 1 ml de novocaína al 0,5 %. Además, se realiza un bloqueo con novocaína y penicilina o estreptomicina. Si la inflamación purulenta progresa y se detectan focos de atrofia tisular, se prescribe cirugía.
La pilocarpina para la sialoadenitis se administra por vía oral, hasta cuatro veces al día, a razón de 6 gotas de una solución al 1%. Este tratamiento es adecuado para la inflamación serosa. Se observan buenos resultados al aplicar compresas con dimetilsulfóxido (dimexido), que proporciona un efecto analgésico, antiinflamatorio, antiedematoso y bactericida. La compresa se coloca sobre la zona inflamada durante aproximadamente media hora al día. El tratamiento consta de diez procedimientos o hasta que se produzca alivio.
En caso de sialoadenitis gangrenosa y curso severo de la enfermedad, se prescribe un tratamiento quirúrgico, que consiste en abrir la cápsula glandular: la intervención en la glándula parótida se realiza mediante la técnica de Kovtunovich.
En la sialoadenitis crónica, el tratamiento se dirige principalmente a aumentar la inmunidad, optimizar la función salival, prevenir las recaídas, mejorar el trofismo tisular, eliminar la congestión e inhibir los procesos escleróticos y degenerativos.
Los siguientes medicamentos están incluidos en la terapia compleja:
- nucleinato de sodio 0,2 g tres veces al día durante dos semanas (en caso de sialoadenitis crónica, estos tratamientos deben realizarse hasta tres veces al año);
- Yoduro de potasio al 10%, 1 cucharada tres veces al día durante 8-12 semanas (se debe tener en cuenta la sensibilidad al yodo del cuerpo del paciente).
Durante el tratamiento con nucleinato de sodio, pueden presentarse efectos secundarios leves, como dolor epigástrico y dispepsia. Estos efectos desaparecen por completo al finalizar la administración del medicamento.
El yoduro de potasio está contraindicado en caso de hipersensibilidad al yodo, embarazo, pioderma.
Se realiza un bloqueo con novocaína cada 3 días, en un ciclo de 10 bloqueos. Se administran inyecciones intramusculares de Pyrogenal (25 inyecciones cada tres días) e inyecciones subcutáneas de galantamina al 0,5 % (30 inyecciones de 1 ml).
A los pacientes con estenosis del conducto se les prescriben preparaciones de enzimas proteolíticas (quimotripsina, tripsina), así como inyección de ribonucleasa de 10 mg por vía intramuscular en combinación con electroforesis de desoxirribonucleasa (hasta 10 procedimientos durante 20 minutos).
La galvanización en la sialoadenitis crónica está indicada en forma de procedimientos diarios durante 4 semanas, en combinación con radioterapia.
El tratamiento quirúrgico se practica con poca frecuencia, solo en caso de falta de efecto del tratamiento farmacológico, así como en caso de recaídas regulares de la enfermedad inflamatoria (más de diez veces al año), acompañadas de un proceso purulento, trastornos funcionales pronunciados, estenosis y atresia. Según las indicaciones, se utilizan el método de bujía de flujo, la cirugía plástica total de la boca, la resección glandular con preservación de las ramas del nervio facial y el bloqueo del conducto parotídeo.
Antibióticos
La terapia con antibióticos es apropiada para la sialoadenitis bacteriana y depende de la gravedad del proceso infeccioso. [ 8 ]
Los fármacos de elección suelen ser antibióticos penicilínicos protegidos y cefalosporinas que inhiben la actividad de las β-lactamasas:
Amoxicilina/ácido clavulánico |
El medicamento amoxicilina y ácido clavulánico se prescribe a adultos por vía oral en una dosis diaria de 1500 mg (dividida en dos tomas). Los efectos secundarios, como náuseas o diarrea, son leves y desaparecen rápidamente. Para prevenir estas reacciones, se recomienda tomar el medicamento con alimentos. |
Sulbactomax |
Preparación de sulbactam y ceftriaxona para inyección intramuscular. La dosis diaria es de 1 a 2 g, administrada cada 24 horas. La duración del tratamiento la determina el médico. Los posibles efectos secundarios son más comunes con el uso prolongado. Estos incluyen candidiasis, micosis, infecciones fúngicas secundarias, enterocolitis y dispepsia. |
Piperacilina-Tazobactam |
Un fármaco antibacteriano combinado que se administra a los pacientes mediante infusión intravenosa cada 8 horas a razón de 4,5 g. La dosis diaria puede ser modificada por el médico según la gravedad de la infección. Posibles efectos secundarios: diarrea, náuseas, vómitos y erupciones cutáneas. |
Si se detectan microorganismos gramnegativos, se prescriben fluoroquinolonas. En casos complejos, se utiliza una terapia combinada, por ejemplo, con carbapenémicos, metronidazol y vancomicina.
Tratamiento de fisioterapia
En la etapa inicial del proceso inflamatorio con temperatura corporal elevada, no se utiliza fisioterapia. Se recomienda al paciente beber aguas minerales alcalinas (como Borjomi) durante el tratamiento farmacológico. A partir de los 3-4 días, se puede utilizar terapia UHF en dosis no térmica y electroforesis de antiinflamatorios.
Además, para tratar la sialoadenitis aguda, el médico puede prescribir:
- La irradiación ultravioleta de la zona afectada comienza con dos biodosis y luego se incrementa en una biodosis, hasta llegar a seis. Los procedimientos se realizan cada dos días.
- La fluctuación de la zona de infiltración se realiza en sesiones de 8 a 10 minutos. El tratamiento consta de 10 sesiones.
- Después de eliminar los signos de inflamación aguda, para acelerar la reabsorción del infiltrado, se utiliza lo siguiente:
- Irradiación infrarroja en sesiones de 20 minutos, en un ciclo de 10-12 sesiones.
- Terapia de ultrasonidos con una intensidad de 0,05-0,2 W/cm², duración hasta 5 minutos, curso de 10 sesiones.
- Electroforesis de yoduro de potasio al 3%, de 20 minutos de duración, en un ciclo de 10-12 sesiones.
Para aliviar el dolor se recomienda realizar una terapia láser de una duración de 2-3 minutos, en un ciclo de 8 a 10 sesiones.
Masaje de glándulas salivales para la sialoadenitis
El masaje intrabucal mejora el flujo sanguíneo y linfático, estimula puntos bioactivos y mejora la función de las glándulas salivales. El procedimiento se realiza en varias etapas, que incluyen el calentamiento general de los tejidos blandos, el trabajo con las glándulas salivales y los músculos, y la acción sobre los puntos de salida de los nervios craneales.
Se utilizan movimientos de masaje como caricias, presión puntual y amasamiento mioextensivo. El procedimiento se realiza con las manos limpias; se pueden utilizar guantes quirúrgicos estériles.
Se masajean las glándulas salivales con movimientos suaves, comenzando desde la periferia hasta la zona de los conductos excretores.
Después de la sesión, el paciente deberá enjuagarse la boca con una solución antiséptica.
El masaje se realiza no sólo para mejorar el trofismo en los tejidos de la glándula, sino también para evaluar la cantidad de saliva, su color, consistencia y características gustativas.
Tratamiento a base de hierbas
Los métodos tradicionales de tratamiento solo se pueden utilizar en las primeras etapas de la sialoadenitis o solo para la prevención de esta enfermedad. Para aliviar los síntomas, los médicos recomiendan beber abundante líquido durante el tratamiento farmacológico, incluyendo infusiones y decocciones de hierbas con actividad antiinflamatoria.
- El té de menta estimula la secreción de saliva, alivia el dolor, refresca y elimina el sabor desagradable en la boca.
- La infusión de manzanilla tiene efectos antiinflamatorios y descongestionantes.
- El té de hojas de frambuesa acelera la cicatrización de heridas y tiene un efecto antiinflamatorio.
Para los enjuagues bucales diarios, puedes utilizar infusiones de las siguientes mezclas de hierbas:
- hojas de frambuesa, flores de siempreviva, cola de caballo de campo;
- hojas de menta, brotes de plátano, flores de saúco;
- flores de manzanilla, eucalipto y hojas de salvia.
Enjuagarse con agua de pino es muy efectivo. Para preparar el remedio, hierva 0.5 litros de agua, añada 2 cucharadas (con un portaobjetos) de agujas de pino (abeto o pino), tape, deje enfriar por completo y filtre. Úselo para enjuagarse 2 o 3 veces al día o después de cada comida.
No debe automedicarse si la enfermedad se manifiesta con dolor intenso, formación de cálculos o supuración.
Tratamiento quirúrgico
En algunos casos, la medicación por sí sola no basta para eliminar la sialoadenitis. En tales situaciones, podría requerirse intervención quirúrgica.
En caso de obstrucción del conducto excretor de la glándula salival, es necesaria una intervención quirúrgica. Bajo anestesia local, el médico elimina la causa de la obstrucción y aplica un tratamiento antiséptico. En el postoperatorio, se prescribe terapia antibacteriana y sintomática y, si es necesario, se realiza una dilatación adicional del conducto excretor con su posterior enjuague.
La sialoadenitis crónica se caracteriza por recurrencias frecuentes, que con el tiempo pueden provocar la esclerosis total o parcial del tejido glandular y la formación de estructuras de tejido conectivo. En tal caso, se extirpa la glándula afectada.
En caso de sialoadenitis, es preferible realizar procedimientos endoscópicos mínimamente invasivos. Hoy en día, los cirujanos cuentan con endoscopios elásticos especiales que permiten penetrar los canales glandulares más pequeños. Durante la endoscopia, el médico puede examinar completamente el conducto, tomar biomaterial para su análisis, fragmentarlo y eliminar la causa de la obstrucción.
En caso de sialolitiasis, es necesaria la extracción del cálculo de la glándula salival mediante sialoendoscopia intervencionista o extracción quirúrgica directa. [ 9 ], [ 10 ]
Se han propuesto varios tipos de tratamientos mínimamente invasivos para el tratamiento de los cálculos en las glándulas salivales, incluyendo la sialoendoscopia intervencionista (iSGE), la litotricia extracorpórea por ondas de choque (LEOC) [ 11 ] y procedimientos quirúrgicos endoscópicos combinados. [ 12 ] La elección del tratamiento adecuado debe considerar criterios como la glándula afectada, el número y tamaño de los cálculos, su ubicación y su relación con el conducto. El método menos dañino es siempre el preferido. [ 13 ]
Las complicaciones postoperatorias, como dolor, cicatrización y daño nervioso, son frecuentes. Los pacientes sometidos a cirugía experimentaron trastornos como xerostomía (hasta un 31%), alteraciones del gusto (16,3%), hematomas (hasta un 14%), daño del nervio facial (8%) y daño del nervio lingual (12%). [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Prevención
Las medidas preventivas para prevenir el desarrollo de sialoadenitis no son específicas. La esencia de la prevención reside en una dieta completa, equilibrada y de alta calidad, un estilo de vida saludable y activo, y la eliminación de malos hábitos. El cumplimiento de estas sencillas pero importantes normas reduce la probabilidad de padecer muchas patologías.
La aparición de sialoadenitis puede estar directamente relacionada con otras enfermedades de la cavidad oral y los órganos otorrinolaringológicos. La alteración de la microflora oral y la entrada de microorganismos patógenos a través del flujo sanguíneo o linfático pueden provocar el desarrollo de un proceso inflamatorio. Casi cualquier foco infeccioso e inflamatorio crónico puede considerarse un factor predisponente a la aparición de sialoadenitis. Además, cualquier enfermedad infecciosa afecta negativamente al sistema inmunitario del organismo. Por lo tanto, para prevenir muchas enfermedades, es importante mantener el sistema inmunitario de todas las maneras posibles, tratar todas las enfermedades (incluidas las crónicas) de inmediato, evitar la hipotermia y el estrés, y tomar, en invierno y primavera, los multivitamínicos recomendados por el médico.
Otras medidas preventivas obligatorias:
- procedimientos de higiene regulares, limpieza de alta calidad de la cavidad bucal y los dientes;
- evitar el consumo de alimentos ásperos que puedan dañar la mucosa oral;
- dejar de fumar;
- fortalecer el sistema inmunológico;
- La correcta selección del cepillo de dientes y de los productos de cuidado bucal.
Si se presenta algún problema, como sequedad de la mucosa bucal, inflamación o dolor en las glándulas salivales, debe consultar a un médico de inmediato. La atención médica oportuna ayudará a prevenir la inflamación y los efectos adversos.
Pronóstico
La sialoadenitis aguda se cura en la gran mayoría de los pacientes. Sin embargo, también se han descrito casos mortales: esto puede ocurrir si se desarrolla un proceso purulento-necrótico en la glándula, así como si la patología se propaga al sistema nervioso.
El pronóstico de las enfermedades crónicas es relativamente favorable. En este caso, se utiliza el concepto de recuperación condicional: se aplica si el período de remisión del paciente dura más de tres años.
Los pacientes se mantienen en observación durante varios años y se previenen las exacerbaciones, que suelen ocurrir una o dos veces al año, con mayor frecuencia en épocas de frío. Gracias al tratamiento adecuado, puede lograrse una remisión a largo plazo. En algunos casos, se observa la formación de un cálculo salival en el conducto glandular.
Siempre que el sistema inmunológico esté en un estado normal, se observe la higiene bucal, se traten las patologías concomitantes y se eliminen los focos infecciosos existentes, la sialoadenitis desaparece por completo en 14 días.

