
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Tejas
Médico experto del artículo.
Último revisado: 04.07.2025
El herpes zóster (culebrilla, zona) es el resultado de la reactivación del virus varicela-zóster desde un estado latente en los ganglios de la raíz dorsal de la médula espinal.
Lesión aguda del sistema nervioso central, caracterizada por erupciones vesiculares y dolor neurálgico en zonas de la piel inervadas por nervios sensoriales periféricos que ascienden a los ganglios afectados. El tratamiento del herpes zóster incluye antivirales y posiblemente glucocorticoides hasta 72 horas después de la aparición de la erupción.
Epidemiología
Afecta a personas que ya han tenido varicela. El herpes zóster es una infección endógena secundaria a la varicela.
El herpes zóster se observa en personas de todas las edades, desde niños en sus primeros meses de vida hasta ancianos que ya han tenido varicela. El 75 % de los casos se presenta en personas mayores de 45 años, mientras que los niños y adolescentes representan menos del 10 %. La tasa de incidencia es de 12 a 15 por cada 100 000 personas. Los pacientes con herpes zóster se consideran una fuente de infección para quienes no han tenido varicela. La tasa de contagio no supera el 10 %, ya que, a diferencia de la varicela, el virus no se detecta constantemente en la superficie de la mucosa respiratoria.
Los casos de herpes zóster se registran durante todo el año; la enfermedad no tiene una estacionalidad pronunciada.
Causas culebrilla
El herpes zóster es causado por el mismo virus que causa la varicela (virus del herpes humano tipo 3). La varicela es una fase invasiva aguda del virus, el herpes zóster (culebrilla) es una reactivación de la fase latente. Los cambios inflamatorios aparecen en los ganglios espinales y los dermatomas asociados. En algunos casos, el proceso inflamatorio afecta las astas posterior y anterior de la sustancia gris, la piamadre y las raíces posteriores y anteriores. La activación del patógeno es causada por daño local que afecta los ganglios de las raíces posteriores de la médula espinal; enfermedades sistémicas, especialmente la enfermedad de Hodgkin; tomar inmunosupresores. El herpes zóster se presenta a cualquier edad, con mayor frecuencia en pacientes ancianos infectados por VIH; es más grave en individuos inmunodeprimidos. A veces se desconocen las causas del herpes zóster.
Patógenos
Patogenesia
El herpes zóster se desarrolla como una infección endógena secundaria en personas que han tenido varicela, en forma clínicamente expresada, latente o latente debido a la reactivación del virus de la varicela zóster (VVZ), integrado en el genoma de las células de los ganglios sensoriales craneales y espinales. El intervalo entre la infección primaria y las manifestaciones clínicas del herpes zóster se calcula en decenas de años, pero puede ser corto y durar varios meses. El mecanismo de reactivación del virus de la varicela no se ha estudiado suficientemente. Los factores de riesgo incluyen la vejez y la edad senil, las enfermedades concomitantes, principalmente oncológicas y hematológicas, la infección por VIH, la drogadicción, el uso de glucocorticoides, citostáticos y la radioterapia. El grupo de riesgo incluye a los receptores de trasplantes de órganos. La reactivación del virus puede ser provocada por condiciones estresantes, traumas físicos, hipotermia, enfermedades infecciosas y alcoholismo. La reactivación del virus se asocia con afecciones acompañadas de inmunosupresión, principalmente con pérdida parcial de la inmunidad específica.
Como resultado de la activación del virus de la varicela (virus de la varicela zóster), se desarrolla ganglionitis con daño a los ganglios intervertebrales, los ganglios de los nervios craneales y las raíces posteriores. El proceso puede afectar los ganglios vegetativos, la sustancia y las membranas del cerebro y la médula espinal. Los órganos internos pueden verse afectados. Al propagarse centrífugamente a lo largo de los troncos nerviosos, el virus penetra en las células epidérmicas y causa cambios inflamatorios y degenerativos en ellas, que se manifiestan con erupciones cutáneas en la zona de inervación del nervio correspondiente, es decir, el dermatoma. La propagación hematógena del virus también es posible, como lo demuestra la forma generalizada de la enfermedad: lesiones multiorgánicas.
El cuadro patológico del herpes zóster se debe a cambios inflamatorios en los ganglios espinales y áreas cutáneas relacionadas, así como en las astas posterior y anterior de la sustancia gris, las raíces posterior y anterior de la médula espinal y la piamadre. La morfología de las vesículas es idéntica a la de la varicela.
Síntomas culebrilla
De tres a cuatro días antes de la aparición de los síntomas del herpes zóster, los signos prodrómicos incluyen escalofríos, fiebre, malestar general y molestias gastrointestinales. Puede sentirse dolor en la zona donde se desarrollará la erupción. Entre el tercer y el quinto día, aparecen racimos característicos de vesículas sobre una base eritematosa en la zona de inervación de uno o más ganglios espinales. Suele observarse hiperestesia en la zona afectada y el dolor puede ser intenso. La erupción aparece con mayor frecuencia en la zona torácica y se extiende a un lado del cuerpo. Aproximadamente cinco días después de su aparición, las vesículas comienzan a secarse y a formar una costra. La lesión puede generalizarse, con daño a otras zonas de la piel y órganos viscerales, especialmente en pacientes inmunodeprimidos.
El primer episodio de herpes zóster suele generar inmunidad (la recurrencia se observa en no más del 4% de los casos). Sin embargo, la neuralgia posherpética puede persistir durante meses o años, especialmente en la vejez. La infección del nervio trigémino provoca un dolor intenso y constante. El dolor de la neuralgia posherpética puede ser agudo, constante o episódico y debilitante.
En adultos, los primeros síntomas del herpes zóster son la aparición de dolor radicular. El dolor puede ser intenso, paroxístico y suele ir acompañado de hiperestesia local de la piel. En niños, el síndrome doloroso es menos pronunciado y se presenta con una frecuencia 2-3 veces menor. En el período prodrómico, la aparición de erupciones cutáneas se ve precedida por síntomas propios del herpes zóster, como debilidad, malestar general, fiebre, escalofríos, dolor muscular y articular, y cefalea. En la zona del dermatoma afectado, puede presentarse sensación de entumecimiento, hormigueo o ardor. La duración del período prodrómico varía de 1 a 7 días.
Los síntomas del herpes zóster durante el período de signos clínicos se caracterizan por lesiones de la piel y/o mucosas, manifestaciones de intoxicación y síntomas neurológicos.
Las vesículas se consideran el elemento principal de las erupciones cutáneas locales y generalizadas en el herpes zóster; se desarrollan en la capa germinal de la epidermis.
Al principio, el exantema se presenta como una mancha rosa-rojiza, que rápidamente se transforma en vesículas densamente agrupadas ("racimos de uvas") con contenido seroso transparente, ubicadas sobre una base hiperémica y edematosa. Su tamaño no supera varios milímetros. El contenido de las vesículas se vuelve turbio rápidamente; posteriormente, el estado del paciente mejora, la temperatura se normaliza, las vesículas se secan y se cubren con una costra, tras lo cual no queda cicatriz. La curación completa se produce en un plazo de 2 a 4 semanas. En el herpes zóster, la erupción es segmentaria y unilateral, y suele afectar de 2 a 3 dermatomas. La localización predominante de las lesiones cutáneas en el herpes zóster se observa en la zona de inervación de las ramas del nervio trigémino, y luego, en orden descendente, en la zona de los segmentos torácico, cervical, lumbosacro y cervicotorácico. En el 10 % de los pacientes, se observa la propagación del exantema más allá de los dermatomas afectados. La diseminación puede ir acompañada de la aparición de múltiples o únicos elementos de la erupción, con un período de regresión más corto. La generalización del exantema se observa de 2 a 7 días después de la aparición de la erupción en la zona del dermatoma y puede ir acompañada de un deterioro del estado general. Además de las típicas erupciones vesiculares, en pacientes debilitados el exantema puede transformarse en una forma ampollosa, adquirir un carácter hemorrágico y acompañarse de necrosis. Se observan erupciones necróticas en personas con inmunodeficiencia (infección por VIH, cáncer). En estos casos, quedan cicatrices en el lugar de la erupción. En la zona de la erupción, se observa hiperemia generalizada de la piel y edema pronunciado de los tejidos subyacentes. Cuando la erupción se localiza en la zona de la primera rama del nervio trigémino, suele observarse edema pronunciado. El exantema se acompaña de agrandamiento y dolor moderado de los ganglios linfáticos regionales. Los niños pueden presentar signos de infecciones respiratorias agudas. La fiebre corporal elevada persiste durante varios días, acompañada de síntomas moderados de intoxicación. Durante este período de la enfermedad, pueden presentarse síntomas cerebrales y meníngeos generales de herpes zóster, como adinamia, somnolencia, cefalea difusa, mareos y vómitos. Los síntomas de herpes zóster aparecen en promedio entre dos y tres semanas.
La neuralgia posherpética se desarrolla inmediatamente después de 2-3 semanas de enfermedad. El dolor suele ser paroxístico y se intensifica por la noche, volviéndose insoportable. La intensidad del dolor disminuye con el tiempo o desaparece por completo en pocos meses. La cronificación de la neuralgia posherpética se observa en raras ocasiones y solo en personas inmunodeprimidas.
El herpes zóster puede presentarse con síntomas de dolor radicular únicamente, con vesículas individuales o sin erupción cutánea. En estos casos, el diagnóstico se establece mediante el aumento de los títulos de anticuerpos contra el virus de la varicela (virus de la varicela zóster).
Los casos recurrentes de herpes zóster son típicos en pacientes con infección por VIH o enfermedades oncológicas (leucemia, cáncer de pulmón). En este caso, la localización de la erupción puede coincidir con la del tumor, por lo que la recurrencia del herpes zóster se considera una señal para un examen exhaustivo del paciente. En la patología del herpes zóster, la queratitis ocupa un lugar importante, lo que determina la gravedad de la enfermedad y es motivo de derivación de los pacientes a oftalmología.
Etapa
El herpes zóster se divide en cuatro períodos:
- prodrómico (neuralgia preherpética);
- etapa de las erupciones herpéticas;
- convalecencia (tras la desaparición del exantema);
- efectos residuales.
 [ 22 ]
[ 22 ]
Formas
El herpes zóster puede presentarse en formas leves, moderadas y graves. Es posible que la enfermedad tenga una evolución abortiva o prolongada. Los criterios de gravedad se basan en la gravedad de la intoxicación, los signos de daño al sistema nervioso central y la naturaleza de las manifestaciones locales (tipo de exantema, intensidad del síndrome doloroso).
El herpes del ganglio geniculado del nervio facial (síndrome de Ramsay-Hunt) se desarrolla cuando se afecta dicho ganglio y se caracteriza por otalgia, parálisis del nervio facial y, en ocasiones, trastornos vestibulares. Aparecen erupciones vesiculares en el conducto auditivo externo; puede haber pérdida del gusto en el tercio anterior de la lengua.
El herpes oftálmico es una forma ocular de herpes zóster que se desarrolla tras una lesión del ganglio trigémino (el ganglio de Gasser) y se caracteriza por dolor y erupciones vesiculares a lo largo de las ramas oculares del nervio V, alrededor de los ojos. Las ampollas en la punta de la nariz (síntoma de Hutchinson) reflejan una lesión de la rama nasociliar del nervio V. Cabe recordar que la lesión ocular puede desarrollarse sin que exista lesión en la punta de la nariz.
El herpes oral es poco común pero puede causar lesiones unilaterales agudas; los síntomas prodrómicos del herpes zóster generalmente están ausentes.
En la estructura de las manifestaciones clínicas del herpes zóster, un lugar importante lo ocupan diversos síndromes de daño a las partes central y periférica del sistema nervioso.
Alteraciones sensoriales en la zona de la erupción: dolor radicular, parestesias y trastornos segmentarios de la sensibilidad superficial se observan constantemente. El síntoma principal es el dolor local, cuya intensidad fluctúa ampliamente. El dolor tiene una marcada intensidad vegetativa (quemante, paroxístico, que aumenta por la noche). Suele ir acompañado de reacciones emocionales y afectivas.
La paresia radicular se limita tópicamente a ciertas zonas de erupción: lesiones de los nervios oculomotores, nervio facial (variantes del síndrome de Hunt), paresia de las extremidades superiores, músculos de la pared abdominal, extremidades inferiores y esfínter vesical. Estos síntomas de herpes zóster suelen aparecer entre el sexto y el decimoquinto día de la enfermedad.
La polirradiculoneuropatía es un síndrome muy raro en pacientes con herpes zóster; sólo se han descrito unas pocas docenas de casos.
La meningitis serosa es uno de los principales síndromes en el cuadro clínico del herpes zóster. Al examinar el líquido cefalorraquídeo en las etapas iniciales, se detecta pleocitosis linfocítica o mixta de dos o tres dígitos, incluso en ausencia de fenómenos cerebrales y meníngeos generales (meningitis clínicamente asintomática).
Se observan encefalitis y meningoencefalitis en el período agudo. Los signos de daño al SNC aparecen entre el segundo y el octavo día de erupciones en el dermatoma. La TC permite detectar focos de destrucción del tejido cerebral ya a partir del quinto día de la encefalitis.
Diagnostico culebrilla
Es difícil reconocer el herpes zóster en el período prodrómico, pero tras la aparición de erupciones características, el diagnóstico no es difícil. El diagnóstico se basa en el reconocimiento de una erupción típica. Si el diagnóstico es dudoso, se puede realizar una prueba de Tzanck para detectar células gigantes multinucleadas. En ocasiones, el virus del herpes simple puede causar lesiones prácticamente idénticas al herpes zóster. Sin embargo, el herpes simple suele recaer, mientras que el herpes zóster rara vez lo hace; las erupciones se localizan a lo largo de los dermatomas. Los virus se pueden identificar mediante cultivo y análisis de biopsia.
La confirmación diagnóstica en el laboratorio implica la detección del antígeno viral mediante microscopía o inmunofluorescencia, así como el diagnóstico serológico del herpes zóster. La PCR es prometedora.
¿Qué es necesario examinar?
¿Qué pruebas son necesarias?
Diagnóstico diferencial
El diagnóstico del herpes zóster en la gran mayoría de los casos no presenta dificultades. Los criterios clínicos ocupan un lugar destacado, siendo el principal la presencia de un exantema característico con una topografía segmentaria peculiar, casi siempre unilateral.
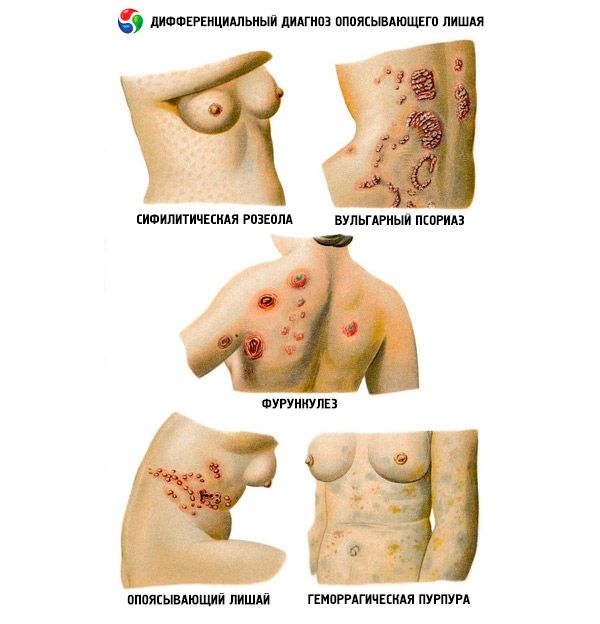
En algunos casos, el diagnóstico diferencial del herpes zóster se realiza con el herpes simple zosteriforme. La forma ampollosa del herpes zóster se diferencia de la erisipela, las lesiones cutáneas en enfermedades oncológicas y hematológicas, la diabetes mellitus y la infección por VIH.
¿A quién contactar?
Tratamiento culebrilla
Los pacientes con herpes zóster grave son hospitalizados. Los pacientes con una forma generalizada del proceso infeccioso, con daño a la primera rama del nervio trigémino y al sistema nervioso central, requieren hospitalización obligatoria.
El herpes zóster se trata con sedantes locales, como compresas húmedas, y en ocasiones con analgésicos sistémicos. Los antivirales pueden reducir la gravedad y la frecuencia de las erupciones agudas, así como la incidencia de complicaciones graves en personas inmunodeprimidas y embarazadas. El tratamiento del herpes zóster debe iniciarse lo antes posible, idealmente en el período prodrómico; es ineficaz si se inicia después de 72 horas tras la aparición de la primera erupción. Se utilizan famciclovir 500 mg por vía oral 3 veces al día durante 7 días y valaciclovir 1 g por vía oral 3 veces al día durante 7 días: estos fármacos tienen una mejor biodisponibilidad que el aciclovir administrado por vía oral (a una dosis de 800 mg 5 veces al día durante 7-10 días) y, por lo tanto, son preferibles. Los glucocorticoides ayudan a acelerar la recuperación y a aliviar el dolor agudo, pero no reducen la incidencia de neuralgia posherpética.
En pacientes inmunodeprimidos se recomienda administrar aciclovir a dosis de 10 mg/kg por vía intravenosa cada 8 horas durante 7 días para adultos y 500 mg/m2 por vía intravenosa cada 8 horas durante 7-10 días para niños mayores de 1 año.
La prevención de la primoinfección se lleva a cabo mediante la vacunación de niños y personas susceptibles. Se ha demostrado un pronunciado efecto de refuerzo de la vacuna en personas mayores que han padecido varicela (una disminución del número de casos de la enfermedad).
El tratamiento de la neuralgia posherpética puede ser difícil. Se utilizan gabapentina, antidepresivos cíclicos y ungüentos tópicos de lidocaína o capsaicina. En ocasiones, pueden ser necesarios analgésicos opioides. La metilprednisolona intratecal a veces es eficaz.
El tratamiento patogénico del herpes zóster consiste en la administración de dipiridamol como desagregante, 50 mg 3 veces al día, durante 5-7 días. Está indicado el tratamiento de la deshidratación del herpes zóster (acetazolamida, furosemida). Se recomienda prescribir inmunomoduladores (prodigiosan, imunofan, bromuro de azoxímero, etc.).
En caso de neuralgia posherpética, se utilizan AINE (indometacina, diclofenaco, etc.) en combinación con analgésicos, sedantes y fisioterapia. Es posible la terapia con vitaminas (B1, B6, B12), preferiblemente con una modificación lipofílica de las vitaminas, la milgamma "N", que presenta una mayor biodisponibilidad.
En casos graves de intoxicación grave, el tratamiento de desintoxicación del herpes zóster se realiza con la administración intravenosa de reopoliglucina e infucol. Si se aumenta la deshidratación, se utilizan anticoagulantes y corticosteroides en pequeñas dosis. Localmente: solución de verde brillante al 1%, solución de permanganato de potasio al 5-10%; en la fase costrosa: ungüento de subgalato de bismuto al 5%; en casos de lentitud: ungüento de metiluracilo y solcoserilo. Los antibióticos se prescriben solo a pacientes con herpes zóster que presenten signos de activación de la flora bacteriana.
En general, la estrategia terapéutica está determinada por el estadio y la gravedad del proceso, las características del curso clínico del herpes zóster, el estado general y la edad del paciente.
En el tratamiento del herpes oftálmico es necesaria una consulta con un oftalmólogo; para el herpes de oído es necesaria una consulta con un otorrinolaringólogo.
Periodos aproximados de incapacidad laboral
7-10 días.
Examen clínico
Observación ambulatoria en caso de curso grave de la enfermedad y presencia de complicaciones durante 3-6 meses.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
Hoja de información para el paciente
Debe evitar la hipotermia y otras condiciones estresantes, limitar la actividad física y llevar una dieta equilibrada. También es necesario revisar el estado del sistema inmunitario.

