
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Pericarditis exudativa
Médico experto del artículo.
Último revisado: 12.07.2025
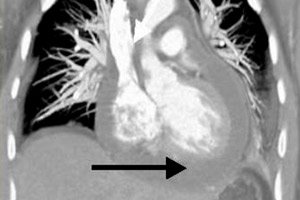
Entre las muchas posibles complicaciones de las patologías cardiovasculares, la pericarditis ocupa un lugar especial. Se trata de enfermedades que no siempre se acompañan de síntomas clínicos pronunciados, pero que a menudo representan una amenaza tanto para la salud como para la vida del paciente. Una de estas variantes peligrosas es la pericarditis exudativa, en la que se acumula un exceso de líquido en el espacio entre las capas de la membrana cardíaca externa inflamada. En una persona sana, este volumen es de menos de 25 ml, y en la pericarditis se multiplica por diez o más. El llenado rápido del espacio provoca la compresión de la capa muscular, lo cual es una afección potencialmente mortal y requiere atención médica de emergencia. Con una acumulación lenta de líquido, se observa estancamiento y aumenta la insuficiencia circulatoria. [ 1 ]
Epidemiología
En la mayoría de los pacientes, la pericarditis exudativa se convierte en una complicación o uno de los signos de otro trastorno cardiovascular o visceral; sólo en casos raros se convierte en una enfermedad independiente.
Independientemente de su origen, la pericarditis exudativa se considera una enfermedad peligrosa (a menudo potencialmente mortal). Según las estadísticas patológicas, la enfermedad (presente o presente al fallecer el paciente) se detecta en aproximadamente el 5% de los casos. Sin embargo, la frecuencia de diagnósticos a lo largo de la vida es significativamente menor, debido principalmente a ciertas dificultades diagnósticas.
Los pacientes masculinos y femeninos sufren derrame pericárdico en tasas aproximadamente iguales.
El derrame pericárdico puede ocurrir en todas las edades y grupos de población. La etiología predominante del derrame depende de características demográficas como la edad, la geografía y las comorbilidades. Los datos sobre la prevalencia e incidencia de los derrames pericárdicos son escasos. La pericarditis viral que causa derrame es la causa más común en los países desarrollados. En las regiones en desarrollo, el derrame pericárdico debido a Mycobacterium tuberculosis es bastante común. Las etiologías bacterianas y parasitarias son menos comunes. Entre los derrames pericárdicos no inflamatorios, múltiples neoplasias malignas pueden causar derrame pericárdico. En pacientes con derrame pericárdico, las neoplasias malignas representan del 12% al 23% de los casos de pericarditis. En pacientes con VIH, se ha informado de derrame pericárdico en el 5% al 43%, dependiendo de los criterios de inclusión, con un 13% que presenta derrame moderado a grave. Según un estudio realizado en pacientes pediátricos, las principales causas de pericarditis fueron poscirugía cardíaca (54%), neoplasia (13%), renal (13%), pericarditis idiopática o viral (5%) y reumatológica (5%). y derrame pericárdico en niños.[ 2 ], [ 3 ], [ 4 ]
Causas pericarditis exudativa
La pericarditis exudativa es más a menudo una consecuencia que una causa primaria: la enfermedad se desarrolla en respuesta a una poliserositis existente u otra patología acompañada de daño al pericardio.
Según el factor etiológico se distinguen pericarditis exudativa infecciosa (específica y no específica), pericarditis no infecciosa (inmunogénica, mecánica, intoxicación) y pericarditis idiopática (de causa desconocida). [ 5 ]
La forma inespecífica de la pericarditis infecciosa se provoca con mayor frecuencia por:
- cocos (estreptococos o estafilococos, neumococos);
- infección viral (virus de la gripe, enterovirus).
- Una forma específica de pericarditis puede ser provocada por el patógeno de tales enfermedades:
- tuberculosis, brucelosis;
- fiebre tifoidea, tularemia;
- infecciones fúngicas, helmintiasis, rickettsiosis.
La pericarditis exudativa de origen tuberculoso se desarrolla cuando las micobacterias penetran en el pericardio con el flujo linfático procedente de los ganglios linfáticos del mediastino, la tráquea y los bronquios. La forma purulenta de la enfermedad puede presentarse como complicación de intervenciones quirúrgicas coronarias, así como con lesiones infecciosas e inflamatorias del endocardio, tratamiento inmunosupresor y con la apertura espontánea de un absceso pulmonar. [ 6 ]
La pericarditis exudativa no infecciosa suele ser idiopática, lo que significa que no se puede determinar la causa. Si se determina la causa, la más frecuente es:
- sobre lesiones malignas del pericardio (en particular, sobre el mesotelioma);
- sobre invasiones y metástasis en carcinoma de pulmón, cáncer de mama, linfoma o leucemia;
- sobre patologías del tejido conectivo (reumatismo, lupus eritematoso sistémico, etc.);
- sobre reacciones alérgicas (enfermedad del suero);
- sobre la uremia que acompaña a la insuficiencia renal crónica;
- sobre el daño por radiación a los órganos del mediastino;
- sobre la etapa temprana del infarto de miocardio;
- sobre la disminución de la función tiroidea;
- sobre los trastornos del metabolismo del colesterol. [ 7 ]
Factores de riesgo
Siempre hay un pequeño volumen de derrame en el espacio pericárdico. Esto es necesario para asegurar el deslizamiento durante las contracciones cardíacas. Este volumen aumenta como resultado de la reacción inflamatoria y el aumento de la permeabilidad vascular. A medida que la patología se desarrolla, las capas serosas no pueden absorber el exceso de derrame, que entra a un ritmo acelerado, por lo que su nivel aumenta rápidamente. [ 8 ]
La pericarditis exudativa es predominantemente de naturaleza secundaria, ya que es una complicación de otras enfermedades y condiciones patológicas:
- enfermedades infecciosas graves;
- trastornos autoinmunes;
- procesos alérgicos;
- lesiones traumáticas (traumatismos cerrados, heridas penetrantes);
- efectos de la radiación;
- enfermedades de la sangre;
- procesos tumorales;
- infarto de miocardio;
- trastornos metabólicos;
- operaciones cardiológicas;
- función renal insuficiente
Patogenesia
La alteración del riego sanguíneo al pericardio en la pericarditis exudativa puede manifestarse en diversos grados, dependiendo de la cantidad de líquido acumulado, la velocidad de acumulación y la calidad de la adaptación a la carga de la valva pericárdica externa. Si el líquido entra gradualmente, la valva tiene tiempo para adaptarse y estirarse: la presión dentro del pericardio cambia de forma insignificante y la circulación intracardíaca se compensa durante un tiempo prolongado. Los pacientes con pericarditis exudativa pueden acumular diferentes cantidades de exudado, desde 400-500 ml hasta 1,5-2 litros. Cuanto mayor sea el volumen de dicho líquido, mayor será la compresión de los órganos y terminaciones nerviosas ubicados cerca del corazón. [ 9 ]
Si el exudado se acumula en grandes volúmenes durante un corto período de tiempo, el pericardio no tiene tiempo para adaptarse, la presión en el espacio pericárdico aumenta significativamente y se desarrolla una complicación: taponamiento cardíaco. [ 10 ]
El líquido en la pericarditis exudativa puede posteriormente reorganizarse y ser reemplazado por granulaciones. Estos procesos causan engrosamiento pericárdico: el espacio se conserva o se oblitera. [ 11 ]
Síntomas pericarditis exudativa
El primer y principal síntoma de la pericarditis exudativa es el dolor torácico, que se intensifica con la inspiración profunda. El dolor se presenta de forma repentina e intensa, a veces como un infarto. El sufrimiento del paciente se alivia en cierta medida al sentarse.
Características del dolor en la pericarditis exudativa:
- comienza de forma abrupta, dura mucho tiempo (a veces no desaparece al cabo de varios días);
- situado detrás del esternón o ligeramente a la izquierda;
- se irradia al brazo izquierdo, la clavícula, el hombro, el área del cuello y la mitad izquierda de la mandíbula inferior;
- no desaparece después de tomar nitroglicerina;
- aumenta con la inhalación, la tos o la ingestión;
- empeora en posición horizontal, especialmente al intentar acostarse boca arriba;
- Disminuye al sentarse y al inclinarse hacia adelante.
La fiebre es menos común.
Es importante comprender que la pericarditis exudativa suele presentarse simultáneamente con otras patologías cardíacas, en particular, con un infarto de miocardio. Por lo tanto, el cuadro clínico puede ampliarse si se considera otra enfermedad o afección aguda, lo que dificulta considerablemente el diagnóstico.
Primeros signos
A medida que el exudado se acumula en el pericardio, se observan signos de compresión del miocardio y del sistema respiratorio. Los síntomas más comunes son:
- dolor en el pecho;
- hipo persistente;
- una sensación inexplicable de inquietud;
- tos persistente;
- voz ronca;
- sensación de falta de aire;
- dificultad para respirar al acostarse;
- depresión periódica de la conciencia.
El dolor en el pecho a veces se parece a una angina de pecho, un ataque cardíaco o una neumonía:
- aumenta con la actividad física, la inhalación, la deglución;
- desaparece al inclinarse hacia adelante en una posición sentada;
- comienza abruptamente y dura mucho tiempo;
- puede tener diferente intensidad;
- Puede irradiarse al miembro superior izquierdo, al hombro y al área del cuello.
Posición del paciente con pericarditis exudativa
Un paciente con pericarditis exudativa suele sentarse ligeramente hacia adelante: esta posición ayuda a aliviar el dolor. Otros signos externos también llaman la atención:
- la piel está pálida, los dedos están azulados;
- el pecho se hincha, las venas del cuello se hinchan (no se colapsan al inhalar);
- el latido del corazón es frecuente, irregular, el latido del corazón no es detectable o es débil;
- Los ruidos cardíacos se debilitan en la auscultación;
- La ascitis aumenta y el hígado se agranda.
Formas
Hoy en día se acepta generalmente la siguiente clasificación de la pericarditis:
- Según las características etiológicas:
- pericarditis bacteriana;
- pericarditis infecciosa y parasitaria;
- pericarditis no especificada.
- Según características patogénicas y morfológicas:
- adhesivo crónico;
- constrictiva crónica;
- pericarditis no inflamatoria ( hidropericardio, quilopericardio);
- hemopericardio.
- Por la naturaleza del flujo:
- pericarditis exudativa aguda;
- pericarditis exudativa crónica.
La pericarditis aguda dura menos de seis semanas, y la crónica, más de seis semanas. La forma aguda se desarrolla en el contexto de un proceso infeccioso o se convierte en una complicación de sepsis, tuberculosis, reumatismo, etc. La reacción inflamatoria afecta las valvas pericárdicas externa e interna. Las etapas iniciales de la patología suelen cursar sin fenómenos exudativos, como la pericarditis seca, pero posteriormente se desarrolla pericarditis exudativa.
Si la forma aguda no se trata a tiempo, se vuelve crónica, en la que las valvas pericárdicas se engrosan y se pegan entre sí: se forma un proceso exudativo-adhesivo.
La pericarditis exudativo-adhesiva también se denomina adhesiva. Esta clasificación se considera condicional. Este nombre se refiere a una evolución de la pericarditis en la que se observan fenómenos residuales en forma de un proceso adhesivo entre las valvas pericárdicas o entre el pericardio y los órganos adyacentes. En ocasiones, se acumulan cristales de calcio en el pericardio endurecido, dando lugar a la calcificación.
Complicaciones y consecuencias
El derrame pericárdico puede presentarse como trasudado (hidropericarditis), exudado, líquido purulento (piopericarditis) y sangre (hemopericarditis). Grandes cantidades de exudado son características de procesos tumorales, tuberculosis, pericarditis urémica o colestérica, helmintiasis y mixedema. El aumento gradual del derrame no suele manifestarse con síntomas, pero la acumulación rápida de exudado puede provocar taponamiento cardíaco.
El taponamiento cardíaco es una fase de descompensación de la compresión cardíaca, en la que se acumula líquido en el espacio pericárdico, con un aumento de la presión en este. El taponamiento quirúrgico se acompaña de un aumento rápido de la presión y, en caso de una reacción inflamatoria, este se prolonga durante varios días o semanas.
La compresión local puede causar disnea, dificultad para tragar, ronquera, hipo o náuseas. Los ruidos cardíacos son distantes. Al comprimir la base de los pulmones, se observa matidez debajo del omóplato izquierdo. Con la aparición del taponamiento, aparecen molestias intratorácicas, disnea, taquipnea de esfuerzo con transición a ortopnea, tos y el paciente puede perder el conocimiento periódicamente.
A su vez, el taponamiento cardíaco puede complicarse con insuficiencia renal, “shock” hepático, isquemia mesentérica y plétora de órganos abdominales.
Si surgen dificultades en el diagnóstico se realiza pericardiocentesis, pericardioscopia, biopsia epicárdica y pericárdica (se utilizan PCR, inmunoquímica e inmunohistoquímica).
Diagnostico pericarditis exudativa
La pericarditis exudativa se diagnostica basándose en la información obtenida durante el examen físico, el laboratorio y el diagnóstico instrumental.
El examen médico incluye la auscultación cardíaca con un estetoscopio. En caso de pericarditis exudativa, se observará cierta protrusión de la superficie anterior del tórax y un ligero edema en la zona pericárdica, debilidad o pérdida del impulso apical, límites extendidos de matidez cardíaca relativa y absoluta, y matidez del sonido de percusión. La aparición de la complicación (taponamiento cardíaco) se manifiesta por un aumento de la presión venosa central, una disminución de la presión arterial, un aumento de la frecuencia cardíaca con alteración transitoria del ritmo cardíaco y pulso paradójico. [ 12 ]
Los análisis se realizan en el aspecto diagnóstico general:
- análisis de sangre general (posible leucocitosis, aumento de VSG, signos de pericarditis secundaria);
- Análisis general de orina (signos de síndrome nefrótico, insuficiencia renal).
Además se diagnosticó:
- electrolitos de la sangre;
- proteínas totales y fracciones;
- urea en sangre;
- nivel de creatinina y tasa de filtración glomerular;
- AST, ALT, bilirrubina (total, directa);
- espectro lipídico;
- coagulograma;
- inmunograma;
- marcadores tumorales;
- PCR para tuberculosis en sangre;
- anticuerpos antinucleares;
- factor reumatoide;
- hormonas tiroideas;
- prueba de procalcitonina.
El diagnóstico instrumental incluye los siguientes procedimientos:
- radiografía de tórax;
- ecocardiografía, electrocardiografía;
- punción pericárdica
Si se sospecha pericarditis, se prescribe una radiografía para evaluar el nivel de exudado en el espacio pericárdico. La sombra cardíaca puede aparecer agrandada si hay una gran cantidad de líquido en la cavidad. Con un volumen de derrame relativamente pequeño, la radiografía puede no indicar patología. En general, los signos radiográficos de pericarditis exudativa incluyen un aumento de la sombra y un suavizado del contorno cardíaco, pulsación débil y un cambio en la forma del órgano (triángulo si el derrame crónico persiste durante un tiempo prolongado). Para mayor claridad, se puede prescribir una tomografía computarizada multiespiral, que generalmente confirma la presencia de líquido patológico y el engrosamiento de las capas pericárdicas. [ 13 ]
La pericarditis exudativa en el ECG se manifiesta por una disminución de la amplitud de todas las piezas dentales. Mediante una ecografía cardíaca adicional (ecocardiografía), es posible determinar la limitación de la movilidad cardíaca por líquido. [ 14 ], [ 15 ]
Es necesaria una punción pericárdica con un examen más detallado de la naturaleza del exudado para determinar la causa del trastorno. El líquido extraído se somete a análisis clínicos, bacteriológicos y citológicosgenerales, así como a un examen para detectar células AHAT y LE. [ 16 ]
Diagnóstico diferencial
El curso de la pericarditis exudativa debe distinguirse de una complicación grave de esta enfermedad: el taponamiento cardíaco.
Cuadro clínico del taponamiento |
Cambios en la presión arterial, aumento del ritmo cardíaco, pulso paradójico, dificultad para respirar en el contexto de pulmones despejados. |
Mecanismos de provocación |
Medicamentos (anticoagulantes, trombolíticos), cirugía cardiaca, cateterismos, traumatismos torácicos cerrados, procesos tumorales, patologías del tejido conectivo, sepsis o insuficiencia renal. |
Electrocardiograma |
Cambios ST-T normales o no específicos, bradicardia, disociación electromecánica, alternancia eléctrica. |
Radiografía de tórax |
Ampliación de la sombra cardíaca sobre el fondo de campos pulmonares limpios. |
Ecocardiograma |
Colapso diastólico de la pared anterior del ventrículo derecho, colapso auricular derecho o auricular izquierdo, aumento de la rigidez de la pared del ventrículo izquierdo en diástole, vena cava inferior dilatada, corazón "flotante". |
Dopplerografía |
Disminución del flujo sanguíneo venoso sistólico y diastólico durante la inhalación, aumento del flujo sanguíneo inverso durante la contracción auricular. |
Doppler color (modo M) |
Se observan marcadas fluctuaciones respiratorias en el flujo sanguíneo en la válvula mitral/tricúspide. |
Cateterismo cardíaco |
Se confirma el diagnóstico y se evalúan las alteraciones hemodinámicas. |
Ventriculografía |
Colapso auricular y pequeñas cámaras hiperactivas de los ventrículos. |
Angiografía coronaria |
Compresión de las arterias coronarias en diástole |
Connecticut |
No se visualiza la grasa subepicárdica de ambos ventrículos, lo que indica una configuración tubular de las aurículas desplazadas anteriormente. |
La miocarditis y el derrame pericárdico suelen presentarse juntos, lo que se manifiesta por una disfunción general o local del músculo cardíaco. Las características de laboratorio de este fenómeno incluyen un aumento de las troponinas cardíacas I y T, la fracción MB de CPK, la concentración de mioglobina y el factor de necrosis tumoral en sangre. El electrocardiograma muestra un ascenso concordante del segmento ST.
¿A quién contactar?
Tratamiento pericarditis exudativa
Las tácticas de tratamiento para la pericarditis exudativa dependen de las causas y el curso clínico de la enfermedad.
Entre los antiinflamatorios no esteroideos, se prefiere el ibuprofeno, que se asocia con efectos secundarios relativamente raros, un efecto positivo en la circulación coronaria y la posibilidad de ajustar la dosis dentro de amplios límites. Generalmente, se prescriben al paciente 300-800 mg del fármaco cada 7 horas, durante un periodo prolongado (hasta que desaparezca el exudado pericárdico). [ 17 ]
A todos los pacientes se les prescriben inhibidores de la bomba de protones para proteger el tracto digestivo.
Los corticosteroides se prescriben cuando está indicado:
- patologías del tejido conectivo;
- pericarditis autorreactiva;
- pericarditis urémica.
La administración intrapericárdica de corticosteroides es eficaz y ayuda a prevenir los efectos secundarios que se producen con su uso sistémico. Ante una reducción gradual de la dosis de prednisolona, se prescribe ibuprofeno con antelación.
En caso de taponamiento cardíaco, está indicado el tratamiento quirúrgico en forma de pericardiocentesis.
Medicamentos esenciales para la enfermedad exudativa pericárdica
Medicamentos antiinflamatorios no esteroides (ibuprofeno 200-400 mg, diclofenaco 25-50 mg, etc.) |
Hasta 3 veces al día como tratamiento antiinflamatorio patogénico. Efectos secundarios: trastornos gastrointestinales. |
Agentes glucocorticoides sistémicos (prednisolona 5 mg, prednisolona 25 mg/ml, etc.) |
En dosis individuales, como tratamiento antiinflamatorio patogénico de patologías sistémicas. |
Agentes glucocorticoides para administración intrapericárdica (Triamcinolona 1 ml/0,01 g, 1 ml/0,04 g, etc.) |
Según protocolo individual. |
Inhibidores de la bomba de protones (Omeprazol 20 mg, Pantoprazol 20 mg) |
Una vez al día para proteger el tracto digestivo. |
Ácido acetilsalicílico 75 mg, 100 mg. |
Una vez al día si la pericarditis exudativa se combina con infarto. |
Azatioprina 0,05 g |
1-2,5 mg/kg por día en 1-2 dosis, si los antiinflamatorios no esteroides y los corticosteroides son ineficaces. |
Ciclofosfamida 50 mg, 100 mg |
Por vía oral 1-5 mg/kg por día, por vía intravenosa 10-15 mg/kg si los antiinflamatorios no esteroides y los corticosteroides son ineficaces. |
Aminoglucósidos (Tobramicina 1 ml 4%) |
En pericarditis exudativa bacteriana, 1-2 veces al día hasta que aparezcan signos clínicos de erradicación (1-3 semanas). |
Medicamentos antiarrítmicos (Amiodarona 150 mg en ampollas, 200 mg en comprimidos; Verapamilo 5 mg en ampollas, 40-80 mg en comprimidos) |
1-2 veces al día para eliminar y prevenir arritmias. |
Medicamentos inotrópicos (Dobutamina 20 ml 250 mg) |
Con una disminución brusca de la presión arterial y un cuadro periférico de colapso. Efectos secundarios: mareos, cefalea. |
Tratamiento de fisioterapia
Se recomienda el masaje para la pericarditis exudativa crónica durante la remisión. Masajee la espalda, las extremidades inferiores (empezando por las zonas proximales), el tórax y el abdomen. Las técnicas utilizadas son caricias, frotaciones, amasamientos y sacudidas musculares, excluyendo golpes y apretones. La duración de una sesión de masaje es de aproximadamente 15 minutos. El tratamiento requiere de 10 a 15 sesiones. Después del masaje, se realiza oxigenoterapia.
En caso de alteraciones del ritmo cardíaco, se recomienda entrenamiento físico terapéutico, caminar, esquiar y nadar. Las clases de fisioterapia se imparten con acompañamiento musical. Antes de acostarse, masajee la zona del cuello, la espalda y las extremidades inferiores. Se recomiendan baños de coníferas y oxígeno, electroforesis, electrosueño y dietoterapia con vitaminación alimenticia.
Al finalizar el tratamiento, se recomienda un tratamiento de spa con natación, paseos por la orilla y cócteles de oxígeno.
Tratamiento a base de hierbas
Los remedios caseros son una buena ayuda para tratar la pericarditis exudativa. Las recetas caseras y económicas ayudan a fortalecer el corazón, mejorar la circulación sanguínea y restaurar el bienestar y la función cardíaca.
- Infusión de rizoma de helenio y avena. Tomar 100 g de granos de avena, enjuagarlos con la cáscara, verter 500 ml de agua, llevar a ebullición y retirar del fuego. Añadir 100 g de rizoma de helenio triturado, llevar a ebullición de nuevo, retirar del fuego, tapar y dejar reposar 2 horas. Filtrar y añadir 2 cucharaditas de miel. Tomar según la pauta: beber 100 ml del remedio tres veces al día, media hora antes de las comidas, durante dos semanas.
- Caldo de frijoles. Muela las vainas de frijoles (2 cucharadas), vierta 1 litro de agua, llévelo a ebullición y déjelo hervir durante cinco minutos. Añada 1 cucharada de espino blanco, 1 de agripalma, 1 de menta y 1 de lirio de los valles, y hierva durante 3 minutos más. Tape, deje reposar 4 horas y luego filtre. Conserve el remedio en el refrigerador. Tome 4 cucharadas tres veces al día, media hora antes de las comidas.
- Decocción de espino. Tome 500 g de bayas de espino, vierta 1 litro de agua, llévelo a ebullición y déjelo hervir durante 15 minutos, filtre y deje enfriar. Añada 20 g de miel y remueva. Tome 2 cucharadas del remedio antes de las comidas todos los días durante un mes.
- Infusión de viburnum. Tome 500 g de bayas (secas, frescas o congeladas), vierta 1 litro de agua hirviendo y deje reposar durante 1,5 horas. Beba 200 ml dos veces al día con miel. El tratamiento dura 1 mes y puede repetirse después de 2 meses.
- Decocción de cardo. Tomar 1 cucharada de materia prima medicinal, verter 250 ml de agua y hervir durante 15 minutos. Enfriar, filtrar y tomar 100 ml 4 veces al día; la condición mejora.
Tratamiento quirúrgico
Las indicaciones absolutas de la pericardiocentesis en la pericarditis exudativa son:
- taponamiento cardíaco;
- gran cantidad de exudado en el espacio pericárdico;
- Sospecha de pericarditis purulenta o tuberculosa, derrame pericárdico neoplásico.
La disección aórtica se considera una contraindicación para el procedimiento. Entre las contraindicaciones relativas se incluyen la coagulopatía no corregida, el tratamiento anticoagulante y la trombocitopenia.
Se realiza pericardiocentesis bajo control fluoroscópico y monitorización electrocardiográfica mediante acceso por debajo del apéndice xifoides. Se avanza una aguja larga con un estilete hacia el hombro izquierdo, manteniendo un ángulo de 30° con respecto a la superficie cutánea, lo que evita dañar las arterias cardíaca, pericárdica y torácica interna. Se realizan intentos periódicos para aspirar el exudado.
Tras la correcta instalación del catéter, el exudado se extrae por partes, no más de 1000 ml a la vez, para evitar la dilatación aguda del ventrículo derecho y el desarrollo del síndrome de descompresión súbita. Continúe el drenaje hasta que el volumen del derrame disminuya a menos de 25 ml al día (cada 5 horas). [ 18 ]
Todos los pacientes son monitorizados para la detección temprana de descompensaciones, que pueden ocurrir tras el drenaje pericárdico. El tratamiento se centra principalmente en eliminar la causa del derrame pericárdico, más que en eliminar el derrame en sí.
Posibles complicaciones de la pericardiocentesis:
- perforación del miocardio;
- hemotórax, neumotórax;
- embolia aérea;
- arritmia (a menudo bradicardia vasovagal);
- infección;
- Daños a los órganos abdominales y al peritoneo.
El único método radical para tratar la constricción crónica en la pericarditis exudativa es la cirugía de pericardiectomía. [ 19 ]
Prevención
Una vez recuperado el paciente de la pericarditis exudativa, se establecen las siguientes reglas preventivas:
- Uso prolongado de antiinflamatorios no esteroides con suspensión tras la eliminación del exudado pericárdico.
- Uso oportuno de corticosteroides en dosis seleccionadas individualmente.
- Suspender gradualmente los corticosteroides (durante al menos tres meses) y cambiar a medicamentos antiinflamatorios no esteroides.
- Prevención de trastornos gastrointestinales asociados al uso prolongado de antiinflamatorios no esteroides y corticosteroides.
- Pericardiocentesis oportuna en caso de signos de taponamiento cardíaco.
- Pericardiectomía oportuna en pericarditis constrictiva sintomática.
- Proporcionar tratamiento de la enfermedad de base (procesos tumorales, tuberculosis, enfermedades sistémicas, etc.).
- Tras finalizar el tratamiento de la pericarditis exudativa aguda, el paciente se mantiene en observación durante 12 meses para detectar a tiempo exacerbaciones o complicaciones. Se realizan análisis de sangre, electrocardiogramas y ecocardiogramas cada tres meses.
En general, el diagnóstico oportuno de las enfermedades cardíacas y el tratamiento de otros procesos patológicos que pueden extenderse al área del corazón contribuyen a una reducción significativa del riesgo de desarrollar pericarditis exudativa.
Las principales medidas preventivas son las siguientes:
- erradicación de malos hábitos;
- nutrición adecuada;
- normalización de los regímenes de trabajo y descanso;
- estilo de vida activo;
- evitando el estrés y la hipotermia;
- tratamiento oportuno de cualquier patología en el organismo;
- endurecimiento, fortalecimiento del sistema inmunológico;
- visitas oportunas al médico, incluso para exámenes preventivos.
Pronóstico
La principal complicación de la pericarditis exudativa aguda es el taponamiento cardíaco. En uno de cada tres pacientes, el proceso inflamatorio se propaga al músculo cardíaco, lo que provoca fibrilación auricular paroxística o taquicardia supraventricular. La pericarditis exudativa a menudo se convierte en una forma crónica o constrictiva.
El tratamiento correcto y oportuno, en ausencia de complicaciones, garantiza la recuperación en aproximadamente tres meses. El paciente retorna gradualmente a su ritmo de vida normal. Se recomienda una rehabilitación más prolongada en caso de recurrencia de la enfermedad, cuando se produce acumulación periódica y repetida de exudado. [ 20 ]
La recuperación postoperatoria suele ser más prolongada: el paciente permanece hospitalizado una semana y luego es dado de alta a su domicilio, con observación cardíaca adicional. La función cardíaca se recupera completamente después de unos 6 meses. [ 21 ]
Con el desarrollo del taponamiento cardíaco, el riesgo de muerte del paciente aumenta significativamente. En general, el pronóstico depende de la causa de la patología y de la rapidez del diagnóstico y el tratamiento. [ 22 ]
La pericarditis exudativa, sin complicaciones de taponamiento cardíaco, tiene un pronóstico relativamente favorable. El tratamiento completo o la cirugía pueden restaurar la función cardíaca, y la persona se considerará prácticamente recuperada. La esperanza de vida puede verse reducida debido a la formación de numerosas adherencias, incluso después de la cirugía.

