
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Oftalmoscopia
Médico experto del artículo.
Último revisado: 04.07.2025
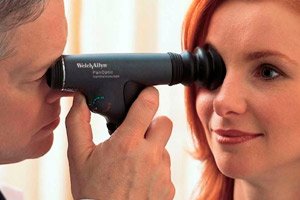
La oftalmoscopia es un método para examinar la retina, el nervio óptico y la coroides con rayos de luz reflejados desde el fondo de ojo. La clínica utiliza dos métodos de oftalmoscopia: inversa y directa. La oftalmoscopia es más conveniente si la pupila está dilatada.
No se dilata la pupila sise sospecha glaucoma, para no provocar un ataque de aumento de la presión intraocular, así como en caso de atrofia del esfínter de la pupila, ya que en este caso la pupila permanecerá dilatada para siempre.
Oftalmoscopia inversa
Está diseñado para un examen rápido de todas las secciones del fondo de ojo. Se realiza en una sala oscura, una sala de reconocimiento. La fuente de luz se instala a la izquierda, ligeramente detrás del paciente. El oftalmólogo se coloca frente al paciente, sosteniendo un oftalmoscopio en la mano derecha, colocado contra su ojo derecho, y envía un haz de luz al ojo examinado. Una lente oftálmica con una potencia de +13,0 o +20,0 D, que el médico sostiene con el pulgar y el índice de la mano izquierda, se instala delante del ojo examinado a una distancia igual a la distancia focal de la lente: 7-8 o 5 cm, respectivamente. El otro ojo del paciente permanece abierto y mira en dirección opuesta al ojo derecho del médico. Los rayos reflejados por el fondo del ojo del paciente inciden en el cristalino, se refractan en su superficie y forman, del lado del médico, frente al cristalino, a su distancia focal (7-8 o 5 cm respectivamente), una imagen real, pero aumentada de 4 a 6 veces e invertida, de las áreas examinadas del fondo del ojo suspendidas en el aire. Todo lo que parece estar arriba corresponde en realidad a la parte inferior del área examinada, y lo que está fuera corresponde a las áreas internas del fondo del ojo.
En los últimos años, se han utilizado lentes asféricas en oftalmoscopia, lo que permite obtener una imagen prácticamente uniforme y altamente iluminada en todo el campo de visión. El tamaño de la imagen depende de la potencia óptica de la lente utilizada y de la refracción del ojo examinado: a mayor potencia, mayor aumento y menor área visible del fondo de ojo. El aumento, al utilizar la misma potencia al examinar un ojo hipermétrope, será mayor que al examinar un ojo miope (debido a las diferentes longitudes del globo ocular).
Oftalmoscopia directa
Permite examinar directamente los detalles del fondo de ojo revelados mediante oftalmoscopia inversa. Este método es similar a examinar objetos con una lupa. El examen se realiza con oftalmoscopios eléctricos mono o binoculares de diversos modelos y diseños, lo que permite ver el fondo de ojo directamente con un aumento de 13 a 16 veces. En este caso, el médico se acerca lo más posible al ojo del paciente y examina el fondo de ojo a través de la pupila (preferiblemente en el contexto de midriasis inducida por fármacos): el ojo derecho del paciente con el ojo derecho y el ojo izquierdo con el ojo izquierdo.
Con cualquier método de oftalmoscopia, el examen del fondo del ojo se realiza en una secuencia determinada: primero se examina la cabeza del nervio óptico, luego la zona de la mancha amarilla (área macular) y luego las partes periféricas de la retina.
Al examinar la papila óptica en sentido inverso, el paciente debe mirar más allá del oído derecho del médico si se examina el ojo derecho, y al oído izquierdo del examinador si se examina el ojo izquierdo. Normalmente, la papila óptica es redonda o ligeramente ovalada, de color rosa amarillento, con límites nítidos a nivel de la retina. Debido al intenso riego sanguíneo, la mitad interna de la papila óptica presenta un color más saturado. En el centro de la papila hay una depresión (excavación fisiológica), donde las fibras del nervio óptico se curvan desde la retina hacia la lámina cribiforme.
La arteria central de la retina entra por la parte central del disco y sale por la vena central de la retina. En la zona del disco del nervio óptico, la arteria central de la retina se divide en dos ramas: la superior y la inferior, cada una de las cuales se divide a su vez en la temporal y la nasal. Las venas repiten completamente el recorrido de las arterias. La proporción entre el diámetro de las arterias y las venas en los troncos correspondientes es de 2:3. Las venas siempre son más anchas y oscuras que las arterias. Durante la oftalmoscopia, se observa un reflejo luminoso alrededor de la arteria.
Fuera del nervio óptico, a una distancia de dos diámetros de disco, se observa una mancha amarilla o área macular (área anatómica de la visión central). El médico la observa durante el examen, cuando el paciente mira directamente al oftalmoscopio. La mancha amarilla tiene la apariencia de un óvalo horizontal, ligeramente más oscuro que la retina. En los jóvenes, esta área de la retina está delimitada por una franja clara: el reflejo macular. La fosa central de la mancha amarilla, de color aún más oscuro, corresponde al reflejo foveal. La imagen del fondo de ojo varía en color y patrón en cada persona, lo cual está determinado por la saturación del epitelio retiniano con pigmento y el contenido de melanina en la membrana vascular. Con la oftalmoscopia directa, no se producen reflejos de luz en la retina, lo que facilita el examen. El cabezal del oftalmoscopio cuenta con un conjunto de lentes ópticas que permiten enfocar la imagen con claridad.
Lea también: Oftalmoscopia láser de barrido confocal
Oftalmocromoscopia
El método fue desarrollado por el profesor A. M. Vodovozov en las décadas de 1960 y 1980. El examen se realiza con un oftalmoscopio eléctrico especial, que contiene filtros de luz que permiten examinar el fondo de ojo con luz púrpura, azul, amarilla, verde y naranja. La oftalmocromoscopia es similar a la oftalmoscopia directa, amplía significativamente las posibilidades del médico para establecer un diagnóstico y permite detectar los primeros cambios en el ojo que no son visibles con luz normal. Por ejemplo, la zona central de la retina es claramente visible con luz sin rojo, mientras que las pequeñas hemorragias son claramente visibles con luz amarillo-verde.

