
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Pericardectomía
Médico experto del artículo.
Último revisado: 06.07.2025
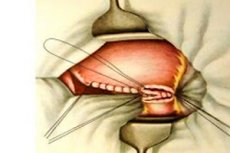
Las enfermedades cardiovasculares ocupan uno de los primeros lugares en la estructura general de las patologías. Por lo tanto, la cardiología se considera la especialidad médica líder en cualquier país del mundo. Existen numerosas enfermedades cardíacas conocidas que afectan a personas de casi todas las edades, y una de ellas es la pericarditis, que afecta al pericardio, la membrana externa del corazón. En la pericarditis crónica o purulenta de la enfermedad, uno de los métodos de tratamiento puede ser la pericardiectomía (corrección quirúrgica), una operación bastante compleja realizada por un cirujano cardiovascular. [ 1 ]
El pericardio es una estructura similar a una bolsa que contiene el corazón. Su función es proteger y garantizar la función cardíaca normal. Las alteraciones en esta zona afectan negativamente el riego sanguíneo del órgano y pueden provocar complicaciones purulentas y la formación de adherencias fibróticas. Para prevenir el desarrollo de afecciones potencialmente mortales, se prescribe la pericardiectomía (intervención quirúrgica en la que se extirpa el pericardio, ya sea parcial o totalmente). [ 2 ]
Indicaciones
Las partes afectadas del pericardio se extirpan solo en casos extremos, cuando existe peligro para la vida del paciente. Según las indicaciones, se puede extirpar todo el pericardio; esta operación se denomina pericardiectomía subtotal. Cuando solo se extirpan las partes afectadas, se realiza la operación de Rena-Delorme. Cabe destacar que el primer tipo de operación, que implica la extirpación completa del pericardio, se practica con mayor frecuencia, ya que permite prevenir futuras alteraciones obstructivas. Ambas intervenciones son bastante complejas, el paciente se prepara cuidadosamente para ellas y, tras la operación, se establece una observación a largo plazo.
Las indicaciones básicas para la pericardiectomía son las pericarditis exudativas y constrictivas. Se trata de afecciones patológicas que se acompañan de acumulación de exudado, sangre o líquido en el espacio pericárdico. Esto provoca la interrupción del riego sanguíneo cardíaco, la formación de adherencias y un mayor riesgo de muerte por infarto de miocardio o insuficiencia cardíaca. Los signos de pericarditis son: cambios en la presión arterial, disnea grave, arritmia, dolor y pesadez detrás del esternón.
A su vez, las causas de la pericarditis pueden ser infecciones virales o de otro tipo, traumatismos torácicos, trastornos metabólicos, insuficiencia renal, enfermedades del tejido conectivo, enfermedad de Crohn, etc. [ 3 ]
Preparación
Dado que la pericardiectomía es una cirugía muy compleja y conlleva muchos riesgos, se realizan al paciente diversas pruebas diagnósticas previamente. Cabe destacar que la pericardiectomía siempre debe estar claramente indicada y el médico debe asegurarse de que el paciente no presente contraindicaciones.
Si se acumula líquido exudativo en la zona pericárdica, el cirujano puede realizar primero una punción. Esto es necesario para determinar el origen del líquido y extraerlo. Un tiempo antes de la pericardiectomía, se prescriben al paciente diuréticos y medicamentos para mejorar la función cardiovascular.
Al ingresar al servicio de cirugía, se le ofrecen al paciente una serie de pruebas. Estas suelen incluir radiografía de tórax, electrocardiografía, ecocardiografía (si es necesario, se utiliza una sonda esofágica) y ciertas pruebas de laboratorio clínicas y bioquímicas.
Todas las mujeres mayores de 45 años y los hombres mayores de 40 se someten a cateterismo cardíaco, angiografía coronaria y, en algunos casos, aortografía y ventriculografía. Si el diagnóstico revela daño en las arterias coronarias (estrechamiento u obstrucción), el cirujano ajustará el plan de tratamiento quirúrgico y realizará una cirugía de bypass aortocoronario adicional con la creación de vías circulatorias de derivación.
Se le prohíbe al paciente consumir alcohol durante una semana antes de la pericardiectomía. Se recomienda encarecidamente dejar de fumar o, al menos, reducir el número de cigarrillos.
Una etapa importante de la preparación para la pericardiectomía es la nutrición. Los médicos recomiendan no sobrecargar el tracto digestivo antes de la operación, así como evitar comer en exceso y consumir alimentos pesados (grasos o carnosos).
El día anterior al procedimiento, el paciente no debe comer ni beber nada. Por la mañana, se ducha y se afeita el vello del pecho (si es necesario). [ 4 ]
Técnica pericardectomías
La pericardiólisis, o Rena-Delorme, es una variante de la pericardiectomía parcial que implica la escisión parcial del pericardio, con separación de las adherencias cardiopericárdicas. En esta situación, la extirpación del pericardio se realiza solo en ciertas zonas.
En la pericardiectomía subtotal, se extirpa prácticamente todo el pericardio. Este tipo de intervención es la más común: tras la operación, solo queda una pequeña porción del pericardio, localizada en la superficie cardíaca posterior.
La pericardiectomía se realiza con anestesia general y el paciente se prepara con antelación. El día de la operación, el paciente se ducha, se pone ropa interior estéril y acude a la sala preoperatoria, donde se realizan todos los procedimientos necesarios.
El paciente se somete a anestesia endotraqueal, se conecta a un respirador y se le conecta un dispositivo para monitorizar la frecuencia cardíaca y la presión arterial. El cirujano procede directamente a la pericardiectomía mediante acceso a través del esternón o por vía pleural con intersección esternal transversa.
- Se realiza una pequeña incisión (hasta 2 cm) por encima del ventrículo izquierdo, que permite abrir el epicardio;
- el cirujano encuentra la capa que separa el pericardio del epicardio, luego toma los bordes pericárdicos con un instrumento y los separa, separando ambas capas;
- Cuando se detectan zonas calcificadas profundas en el miocardio, el médico recorre su perímetro y las abandona;
- El desprendimiento del pericardio se realiza desde el ventrículo izquierdo hasta la aurícula izquierda, las aberturas del tronco pulmonar y la aorta, el ventrículo y la aurícula derechos y las aberturas de la vena cava;
- Después de la escisión del pericardio, los bordes residuales se suturan a los músculos intercostales a la izquierda y al borde esternal a la derecha;
- Se sutura la zona de la herida capa por capa y se instalan drenajes durante 2 días para eliminar el líquido.
Algunos grandes centros clínicos utilizan la videotoracoscopia en lugar de la pericardiectomía tradicional (acceso a la cavidad con apertura del esternón). En este caso, las adherencias se separan mediante láser.
Contraindicaciones
La pericardiectomía es una operación compleja y muy arriesgada que requiere una cualificación especial del médico cirujano y un diagnóstico preliminar minucioso. El médico debe estar completamente seguro de que el paciente no presenta contraindicaciones para la intervención quirúrgica.
La cirugía de pericardiectomía no está indicada en las siguientes situaciones:
- con fibrosis miocárdica, lo que aumenta significativamente la probabilidad de complicaciones e incluso la muerte;
- con acumulaciones calcáreas en el espacio pericárdico, que se forman con mayor frecuencia en el contexto de formas adhesivas o exudativas de pericarditis;
- en pericarditis constrictiva leve.
Las contraindicaciones relativas a la pericardiectomía son:
- insuficiencia renal aguda, así como la forma crónica de la enfermedad;
- sangrado gastrointestinal existente;
- fiebre de origen desconocido (posiblemente infecciosa);
- fase activa del proceso infeccioso e inflamatorio;
- accidente cerebrovascular agudo;
- anemia severa;
- hipertensión arterial maligna no controlada;
- desequilibrios electrolíticos graves;
- enfermedades concomitantes graves que pueden provocar un mayor desarrollo de complicaciones;
- intoxicación grave;
- insuficiencia cardíaca congestiva en fase de descompensación, edema pulmonar;
- coagulopatía compleja.
Se debe tener en cuenta que las contraindicaciones relativas suelen ser temporales o reversibles. Por lo tanto, la pericardiectomía se pospone hasta que se eliminen los principales problemas que pueden provocar complicaciones.
Antes de la cirugía, el médico evalúa el estado del paciente y decide si la operación es viable. Si persisten las contraindicaciones y no se puede realizar la pericardiectomía, se buscarán otras opciones para mejorar el estado del paciente. [ 5 ]
Consecuencias después del procedimiento
Las consecuencias postoperatorias tempranas de la pericardiectomía pueden incluir hemorragia pleural y aumento de la insuficiencia cardiovascular. Posteriormente, pueden aparecer procesos purulentos en la herida quirúrgica y desarrollarse mediastinitis purulenta. [ 6 ]
En general, la pericardiectomía tiene un pronóstico favorable. En la mayoría de los casos, el bienestar del paciente mejora significativamente al mes de la intervención y la actividad cardíaca se estabiliza en un plazo de 3 a 4 meses.
La pericardiectomía subtotal tiene una tasa de mortalidad del 6-7%.
Se considera que el principal factor de mortalidad durante la cirugía es la presencia de fibrosis miocárdica no diagnosticada previamente.
Las principales consecuencias negativas pueden ser:
- sangrado en el espacio pleural;
- arritmia;
- supuración en la zona de la herida quirúrgica;
- infarto de miocardio;
- forma purulenta de mediastinitis;
- ataque;
- síndrome de bajo gasto cardíaco;
- neumonía.
La aparición de ciertas consecuencias de la pericardiectomía puede observarse dependiendo de la edad del paciente, su estado general de salud y la causa de la pericarditis. Además, el desarrollo de complicaciones se ve influenciado por las características anatómicas del corazón, la cantidad y la estructura del líquido en la cavidad cardíaca. [ 7 ]
Complicaciones después del procedimiento
A pesar de la tasa de complicaciones relativamente baja, la pericardiectomía es un procedimiento invasivo y está asociada a ciertos riesgos. [ 8 ]
Las principales complicaciones que ocurren durante la pericardiectomía están directamente relacionadas con la actividad del sistema cardiovascular. Entre los factores que aumentan el riesgo de complicaciones se incluyen la edad, las patologías concomitantes (diabetes mellitus, insuficiencia renal crónica, insuficiencia cardíaca crónica) y la enfermedad circulatoria coronaria multifactorial.
Muchos pacientes se quejan de falta de sueño, inquietud e incluso pesadillas, pérdida de memoria, irritabilidad, llanto y disminución de la concentración durante varios días o semanas después de la pericardiectomía. Los médicos afirman que estas son reacciones postoperatorias normales que desaparecen por sí solas en las primeras semanas.
Incluso después de la pericardiectomía, es posible que el paciente no sienta alivio inmediato, pero el dolor desaparecerá definitivamente al final del período de rehabilitación. El dolor detrás del esternón puede ser consecuencia del proceso de adaptación del corazón a las nuevas condiciones. El período de adaptación varía según el paciente.
Las posibilidades de mejorar la salud y la calidad de vida después de la cirugía deben reforzarse con una combinación de ejercicio terapéutico, terapia farmacológica, así como adherencia a la dieta prescrita y normalización de los regímenes de trabajo y descanso. [ 9 ]
Cuidado después del procedimiento
Tras la pericardiectomía, el paciente permanece hospitalizado durante unos 7 días. Requiere observación médica especial durante 4-5 días después de la operación. Los primeros 1-2 días se pasan en reposo absoluto en cama, y posteriormente se amplía la actividad según el bienestar del paciente. [ 10 ]
El período de rehabilitación o recuperación requiere el cumplimiento de las siguientes recomendaciones por parte de los médicos:
- El paciente debe permanecer en cama durante varios días para evitar que el cuadro empeore;
- Durante 1,5-2 semanas después de la pericardiectomía, cualquier actividad física está contraindicada;
- hasta que la herida esté completamente curada no se puede bañar (solo se permite la ducha);
- No podrá conducir vehículos durante las primeras 8 semanas después del procedimiento;
- Después del alta, el paciente debe visitar periódicamente al médico tratante, someterse a diagnósticos de control del sistema cardiovascular y del estado general del cuerpo;
- Es imprescindible practicar ejercicio terapéutico, aproximadamente 30 minutos diarios, para estabilizar la actividad cardíaca;
- Es importante tomar regularmente los medicamentos recetados por el médico y evitar el estrés y la tensión nerviosa.
Además, un punto importante para la recuperación tras la pericardiectomía es seguir principios nutricionales específicos. Esta nutrición implica limitar las grasas animales, la sal y el azúcar, y excluir las bebidas alcohólicas, el café y el chocolate. La base de la dieta debe ser alimentos fáciles de digerir: verduras y frutas, carnes magras, pescado y cereales. Entre las bebidas, el té verde, la infusión de rosa mosqueta y, entre los primeros platos, los caldos de verduras son los más útiles. Es necesario comer unas seis veces al día, en pequeñas porciones. [ 11 ]
Reseñas y preguntas principales de los pacientes
- ¿Cuál es el principal peligro de la pericardiectomía?
La tasa promedio de mortalidad quirúrgica de los pacientes sometidos a pericardiectomía varía entre el 6 y el 18 %. Cuanto mayor sea la calificación de la clínica, más alentadoras serán las estadísticas, lo cual puede explicarse objetivamente. Se considera que la principal causa de muerte durante la pericardiectomía es la falta de detección de fibrosis miocárdica antes de la cirugía, una patología para la cual el tratamiento quirúrgico está contraindicado. Por ello, es fundamental someterse a un diagnóstico cualificado, que permita minimizar los riesgos tanto durante como después de la cirugía.
- ¿Cuándo es mejor evitar la pericardiectomía?
La pericardiectomía conlleva numerosos riesgos quirúrgicos, pero los médicos logran minimizarlos en la mayoría de los casos. Sin embargo, no se recomienda la operación en pacientes con constricción leve, fibrosis miocárdica y calcificación pericárdica grave. Los siguientes factores aumentan los riesgos quirúrgicos: edad del paciente e insuficiencia renal.
- ¿Cuánto tiempo deberá permanecer un paciente en el hospital después de una pericardiectomía?
El período de rehabilitación puede variar según el paciente. Generalmente, el paciente pasa las primeras horas tras la intervención en la unidad de cuidados intensivos y luego es trasladado a la sala de cuidados intensivos. Si todo está en orden, el paciente es ingresado en una sala clínica regular, donde permanece varios días hasta el alta.
Las revisiones de la pericardiectomía son generalmente favorables. Los pacientes reportan mejoras evidentes al mes de la cirugía. La actividad cardíaca se normaliza por completo en un plazo de 3 a 4 meses. Es importante destacar que un pronóstico favorable depende en gran medida de la experiencia y la cualificación de los médicos y del personal médico de la clínica seleccionada.
Después de la resección pericárdica, el paciente debe visitar periódicamente al médico para exámenes de rutina con un cardiólogo en su lugar de residencia, y también seguir estrictamente las medidas preventivas recomendadas.
En general, la pericardiectomía es una intervención quirúrgica eficaz que garantiza la función cardíaca normal en casos de insuficiencia cardíaca. Lo principal es identificar la afección a tiempo e implementar el tratamiento que elimine la afección potencialmente mortal del paciente.

