
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Pneumocystis
Médico experto del artículo.
Último revisado: 06.07.2025
Pneumocystis es un agente causal de una enfermedad pulmonar respiratoria que se presenta en personas de riesgo. Esta enfermedad no es típica de personas sanas, ya que el agente causal es oportunista. La prevalencia de la neumonía por Pneumocystis en la población es baja, pero entre las personas con inmunodeficiencia primaria, esta patología es muy común: en pacientes con leucemia, linfogranulomatosis, otras oncopatologías, con inmunodeficiencias congénitas, así como con infección por VIH. En pacientes con sida, la neumocistosis es un marcador de la enfermedad y se presenta en más de la mitad de los infectados.
Estructura de Pneumocystis
Pneumocystis carinii es un microorganismo aislado de una persona enferma en las vías respiratorias de los bronquios, en la carina, de donde proviene el nombre de esta especie. Este patógeno reside de forma natural en los pulmones de muchos animales, así como en algunas personas, que se infectan. La vía de infección es aérea. Sin embargo, las personas con un estado inmunitario normal pueden no enfermar, sino ser portadoras, ya que Pneumocystis es oportunista. En estados de inmunodeficiencia, se presentan síntomas clínicos de la enfermedad.
Al estudiar la estructura de este microorganismo, se debatió ampliamente en qué reino clasificar esta especie. Las características estructurales del ARN, las mitocondrias y la membrana proteica permitieron clasificarlo como hongo, pero la ausencia de ergosterol y las características del ciclo vital confirman que Pneumocystis es un protozoo.
La estructura del pneumocystis no es tan simple. Esto se debe a la inconsistencia en la estructura de los elementos celulares debido al complejo ciclo celular. El tamaño de los más simples varía de 1 a 10 micrómetros, dependiendo de la etapa del ciclo. Por lo tanto, al microscopio, puede presentar diversas formas, desde pequeñas con una pared celular delgada hasta grandes con una pared más gruesa.
Pneumocystis es un parásito extracelular que se localiza principalmente en los alveolocitos de primer y segundo orden. El microorganismo puede presentarse en cuatro formas principales: trofozoíto, prequiste, quiste y esporozoíto.
El trofozoíto es una forma de existencia que se caracteriza por un diámetro celular considerable y una forma irregular. La membrana es gruesa y presenta excrecencias en forma de pseudópodo, por lo que la forma del trofozoíto no es constante. Estas estructuras están diseñadas para el contacto estrecho del patógeno con el alveolocito. En el interior de la célula se encuentra el citoplasma con orgánulos característicos de muchos microorganismos: mitocondrias, fisósomas y vacuolas con jugo celular y componentes lipídicos y carbonados. El núcleo ocupa suficiente espacio y está rodeado por dos membranas para proteger el material genético.
Los prequistes tienen forma ovalada, sin excrecencias, son pequeños y poseen una membrana celular delgada. En el centro de estas estructuras, los núcleos se dividen para formar quistes.
Los quistes también son redondos, pero su tamaño es mayor, ya que contienen cuerpos especiales, precursores del esporozoito. Los quistes tienen una cubierta y una membrana gruesa de tres capas que, tras romperse, adquiere una forma irregular, por lo que el ciclo se repite.
Pneumocystis se reproduce simplemente dividiendo su material genético en dos y luego dividiendo el contenido del citoplasma con la membrana.
Ciclo de vida de Pneumocystis
Pneumocystis es un parásito percelular, pero sus diversas formas de existencia le permiten penetrar en la célula. La infección se produce a través de gotitas suspendidas en el aire. Un quiste penetra en el cuerpo humano y, con una respuesta inmunitaria adecuada, es neutralizado por células inmunocompetentes. De lo contrario, el quiste crece y continúa su ciclo de desarrollo con la formación de formas maduras. El ciclo completo se puede dividir en dos fases: sexual y asexual.
El ciclo de vida de Pneumocystis es bastante complejo y pasa por varias formas de vida en etapas: trofozoíto, prequiste, quiste y esporozoíto. El trofozoíto es una forma vegetativa que se adhiere al alveolocito mediante sus pseudópodos e interactúa estrechamente con la membrana celular. Posteriormente, por división celular, se forman dos células maduras, lo que da lugar a la reproducción. Esta es la denominada fase asexual del desarrollo de Pneumocystis.
El trofozoíto forma un prequiste, que contiene un núcleo enorme y los nutrientes necesarios para el futuro quiste concentrados a su alrededor. Con el tiempo, el núcleo se divide y se forma un quiste, que generalmente contiene ocho núcleos. Del quiste emergen microorganismos (esporozoítos). Poseen un único conjunto de información genética y, al fusionarse, forman de nuevo un trofozoíto, repitiéndose el ciclo de desarrollo. Esta es la fase sexual del desarrollo.
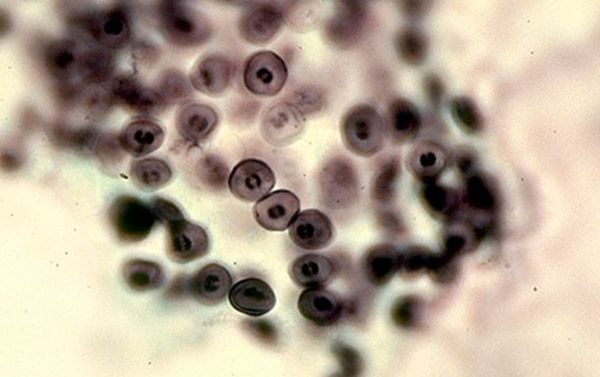
Los quistes, al ingresar al cuerpo humano, se localizan en los alvéolos. Con la reproducción intensiva de trofozoítos y quistes, su número aumenta y los alveolocitos se descaman, presentándose posteriormente las manifestaciones clínicas. Las primeras reacciones inmunitarias a este proceso se desarrollan gracias a la inmunidad celular. Los macrófagos y los linfocitos T cooperadores reaccionan a los agentes extraños e intentan fagocitarlos, pero los quistes pueden permanecer dentro del macrófago y no verse afectados por sus enzimas lisosomales. Por lo tanto, la respuesta inmunitaria celular es insuficiente para una respuesta inmunitaria integral y la eliminación de Pneumocystis. Cuando se activa el sistema inmunitario humoral mediante mecanismos en cascada bajo la influencia de los linfocitos T cooperadores, las inmunoglobulinas actúan sobre los trofozoítos y los macrófagos infectados. Por ello, en personas con patología de la respuesta inmunitaria, esta enfermedad se desarrolla con gran rapidez, ya que para una protección adecuada es necesario un buen nivel de inmunidad local, tanto celular como humoral.
Síntomas de la neumonía por Pneumocystis
El período de incubación de la enfermedad es de una a cinco semanas. Depende de la edad y del grado de inmunosupresión. A menudo, la enfermedad puede presentarse como una enfermedad respiratoria aguda común, con signos clínicos leves y la persona puede fallecer en un contexto leve.
Teniendo en cuenta los cambios morfológicos en los pulmones, se distinguen varios estadios clínicos:
- Etapa de edema: ocurre durante el inicio de los cambios de infiltración y se caracteriza por síntomas de intoxicación y aumento de la dificultad respiratoria.
- Etapa de atelectasia: la interrupción del flujo de secreciones de los alvéolos contribuye a su adhesión y al desarrollo de atelectasia pulmonar. Clínicamente, se presenta tos y la insuficiencia respiratoria se agrava.
- Etapa de enfisema: dura indefinidamente, dependiendo de la eficacia del tratamiento. Los síntomas se reducen, pero quedan secuelas en los pulmones, en forma de bullas enfisematosas, que producen un sonido de caja al percutirlas.
Los síntomas de la neumonía por Pneumocystis difieren en adultos y niños. Los niños pueden enfermarse en caso de prematuridad, patología del sistema nervioso central, lesiones perinatales e infecciones intrauterinas. En este caso, la enfermedad se desarrolla entre el tercer y cuarto mes de vida. Posteriormente, el niño pierde peso, se niega a amamantar, tiene alteraciones del sueño y presenta síntomas de disnea y cianosis perioral. El niño tose como tos ferina, a veces con expectoración espumosa. En la radiografía, pueden observarse cambios como infiltrados intersticiales o pulmones turbios.
En adultos, los signos clínicos se presentan una semana después de la infección en pacientes tratados con inmunosupresores y de 2 a 3 meses después en pacientes con SIDA. La enfermedad comienza con fiebre subfebril, tos moderada, disnea al realizar ejercicio físico y dolor torácico. Si no se trata, una semana después, los síntomas se intensifican, apareciendo cianosis y fiebre alta. La gravedad de la enfermedad se debe a la rápida propagación difusa de la inflamación a ambos pulmones. Esto agrava la insuficiencia respiratoria y, en el contexto de una inmunosupresión general, es peligroso debido al edema pulmonar.
En pacientes con VIH, la neumocistosis se caracteriza por la lenta evolución de los síntomas, lo que a menudo contribuye a una evolución fulminante con desenlace fatal. Por lo tanto, en pacientes con sida, existen ciertas indicaciones para iniciar el tratamiento preventivo de la neumonía por Pneumocystis, incluso si no se presentan manifestaciones clínicas especiales.
Diagnóstico de la infección por Pneumocystis carinii
Teniendo en cuenta que los síntomas de la neumonía por Pneumocystis no son específicos y la enfermedad a menudo avanza sin manifestaciones clínicas pronunciadas, sino con un curso fulminante, la verificación etiológica en este caso es muy importante para un tratamiento oportuno.
Las manifestaciones clínicas no son patognomónicas, por lo tanto, basándose en la anamnesis y el examen objetivo, el médico solo puede determinar la presencia de neumonía, y su naturaleza es difícil de sospechar.
Un dato importante de la anamnesis es la presencia de oncopatología, tratamiento con citostáticos e infección por VIH en el paciente. Esto permite sospechar este tipo de neumonía ante una disminución significativa de la reactividad inmunitaria. Por lo tanto, es fundamental examinar cuidadosamente a este grupo de pacientes e implementar medidas preventivas.
Por lo tanto, los métodos de diagnóstico instrumental y de laboratorio son los principales para verificar el diagnóstico.
La radiografía de tórax es un método obligatorio para diagnosticar y confirmar la neumonía. Los cambios característicos son el fenómeno de "pulmón blanco" o "pulmón turbio", pero estos síntomas no son tan comunes y, en las etapas iniciales, aún no se desarrollan. En niños, la neumocistosis puede manifestarse en la radiografía como neumonía intersticial.
Se recomienda la broncoscopia para obtener un lavado bronquial y examinar más a fondo la secreción.
Pneumocystis en el esputo puede detectarse si existe una cantidad significativa de este patógeno en los alvéolos. El examen de esputo es uno de los métodos más fiables para confirmar el diagnóstico. Además del esputo, se puede utilizar el lavado broncoalveolar como material de examen. Se utiliza un método microscópico con tinción de Romanovsky-Giemsa del material, y se detectan células moradas con núcleo rojo. Sin embargo, este método no siempre es eficaz, ya que es posible que no haya alcanzado una cantidad suficiente del patógeno bajo el microscopio. Un método más preciso es el parasitológico. El material obtenido del paciente se siembra en un medio nutritivo y el patógeno crece en pocos días, lo que confirma el diagnóstico.
Estos métodos rara vez se utilizan en las condiciones modernas, ya que la obtención de resultados requiere mucho tiempo y, además, se requiere un laboratorio con equipo, algo que no está disponible en todas las instituciones médicas. Por lo tanto, los métodos de diagnóstico serológico están ampliamente extendidos.
El análisis para la determinación cualitativa de neumocistos puede realizarse mediante el estudio no solo del esputo, sino también de la sangre. Se utiliza la reacción en cadena de la polimerasa, un método genético molecular basado en la detección de ADN en el material del paciente.
Un método serológico más sencillo (análisis del suero sanguíneo) consiste en la detección de anticuerpos contra Pneumocystis. Dado que las inmunoglobulinas se producen contra el patógeno, su concentración o presencia indica la actividad del proceso. La concentración de inmunoglobulinas de clase G y M se determina mediante enzimoinmunoensayo o inmunofluorescencia. Un nivel elevado de inmunoglobulinas de clase M indica una infección aguda, y un aumento de inmunoglobulinas G puede indicar una infección crónica a largo plazo.
Tratamiento y prevención de la neumocistosis
El tratamiento de esta enfermedad es complejo, ya que los antibióticos no actúan sobre el patógeno. Además, el tratamiento debe iniciarse lo antes posible y ser específico. Antes de iniciar el tratamiento, se debe determinar la gravedad de la enfermedad, que se caracteriza por el grado de insuficiencia respiratoria y la presión parcial de oxígeno en sangre.
El tratamiento etiológico de la neumocistosis consiste en sulfametoxazol/trimetoprima y biseptol. En casos leves, se prescribe la administración oral del fármaco o infusiones intravenosas en dosis de 100 mg/kg y 20 mg/kg, respectivamente. Sin embargo, dada la presencia de inmunodeficiencia concomitante en los pacientes, estos fármacos causan numerosos efectos secundarios: erupción cutánea, anemia, leucopenia, agranulocitosis, náuseas y manifestaciones dispépticas. Por lo tanto, la duración óptima del tratamiento es de 2 semanas.
En casos graves, se añade pentamidina a este fármaco, un fármaco con un efecto específico, ya que daña el sistema reproductivo de los neumocistos. Se administra en una dosis de 4 mg/kg diluida en glucosa al 5%. El tratamiento dura de 2 a 3 semanas.
Esta es sólo una terapia etiotrópica, pero también se utilizan agentes antipiréticos sintomáticos, terapia de desintoxicación, rehidratación, medicamentos antimicóticos y antibióticos para pacientes infectados por VIH.
La prevención de la neumocistosis es necesaria debido a la complejidad de la enfermedad y su evolución compleja en el grupo de pacientes. Los métodos de prevención pueden ser inespecíficos y específicos (medicamentos). Los métodos de prevención inespecíficos se caracterizan por el examen de pacientes del grupo de riesgo en caso de indicaciones epidemiológicas, así como por un tratamiento antirretroviral correcto y adecuado en pacientes con SIDA. Para estas personas, una rutina diaria correcta, una nutrición adecuada y la eliminación de malos hábitos son de suma importancia.
Un método específico de prevención es el uso de medicamentos etiotrópicos. Se utilizan los mismos fármacos para la prevención que para el tratamiento. La indicación para dicha prevención primaria es un nivel de células CD4 inferior a 300, ya que este se considera el nivel de riesgo de infección por Pneumocystis.
Pneumocystis es el agente causal de una enfermedad muy compleja que, sin signos clínicos específicos, debe diagnosticarse en una etapa temprana y prescribirse el tratamiento adecuado, ya que las consecuencias pueden ser muy graves. Pneumocystis se desarrolla en personas con inmunodeficiencias primarias o secundarias, y estas afecciones se agravan mutuamente. Por lo tanto, en ciertos grupos de pacientes, es necesario prevenir esta enfermedad mediante métodos específicos e inespecíficos.


 [
[