
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Se ha encontrado una sorprendente relación entre COVID-19 y la regresión del cáncer
Último revisado: 02.07.2025
Un nuevo estudio dirigido por investigadores del Instituto Torácico Canning de Northwestern Medicine, publicado en la Revista de Investigación Clínica, ha descubierto una relación entre la infección por COVID-19 y la regresión del cáncer. Este descubrimiento podría allanar el camino para nuevos tratamientos contra el cáncer.
En un sorprendente giro de los acontecimientos, científicos han descubierto que el ARN del virus SARS-CoV-2, causante de la COVID-19, desencadena el desarrollo de un tipo único de célula inmunitaria con propiedades anticancerígenas. Estas células, llamadas «monocitos no clásicos inducibles» (I-NCM), atacan las células cancerosas y podrían utilizarse para tratar cánceres resistentes a las terapias actuales.
Estos hallazgos pueden explicar el mecanismo subyacente a los casos notificados de regresión de algunos cánceres después de la infección por COVID-19.
"Este descubrimiento abre una nueva vía para el tratamiento del cáncer", afirmó el Dr. Ankit Bharat, jefe de cirugía torácica, profesor de cirugía Harold L. y Margaret N. Method, director del Instituto Torácico Canning y autor principal del estudio.
“Descubrimos que las mismas células activadas por la COVID-19 grave podían ser inducidas por el medicamento contra el cáncer, y en nuestro estudio vimos una respuesta en el melanoma, el cáncer de pulmón, de mama y de colon.
Aunque todavía se encuentra en sus primeras etapas y su eficacia sólo se ha estudiado en modelos animales preclínicos, da esperanzas de que este enfoque pueda utilizarse para ayudar a pacientes con cánceres avanzados que no han respondido a otros tratamientos”.
El estudio, realizado con tejido humano y modelos animales, ha demostrado que estas células inmunitarias únicas pueden estimularse farmacológicamente mediante pequeñas moléculas, lo que podría crear una nueva opción terapéutica para pacientes con cáncer. Este descubrimiento podría tener implicaciones significativas, especialmente para pacientes con cánceres agresivos o avanzados que han agotado las opciones de tratamiento tradicionales, como la inmunoterapia.
Cómo la respuesta del cuerpo al COVID-19 podría ayudar a combatir el cáncer
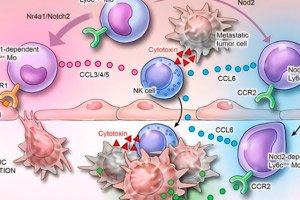
Los investigadores han descubierto que un subconjunto específico de células inmunitarias puede ser estimulado en el organismo durante la COVID-19. Este proceso comienza cuando el ARN del virus activa ciertas señales en el sistema inmunitario. Estas señales provocan que los monocitos comunes (un tipo común de glóbulo blanco) se transformen en I-NCM. Estas células recién formadas pueden infiltrarse tanto en los vasos sanguíneos como en el tejido circundante donde crecen los tumores, algo que la mayoría de las demás células inmunitarias no pueden hacer.
"Lo que hace que estas células sean tan especiales es su doble capacidad", dijo Bharat. "Normalmente, las células inmunitarias llamadas monocitos no clásicos patrullan los vasos sanguíneos en busca de amenazas. Pero no pueden entrar en el tumor porque carecen de receptores específicos.
En cambio, los I-NCM creados durante la COVID-19 grave conservan un receptor único llamado CCR2, que les permite viajar fuera de los vasos sanguíneos y entrar en el entorno tumoral. Una vez allí, liberan ciertas sustancias químicas que atraen a las células asesinas naturales (NK) del cuerpo. Estas células asesinas rodean el tumor y comienzan a atacar directamente a las células cancerosas, lo que ayuda a reducir su tamaño.
¿Que sigue?
A pesar de los resultados alentadores, Bharat advierte que se necesita más trabajo antes de que este enfoque pueda utilizarse en la práctica clínica.
"Estamos en las primeras etapas, pero existe el potencial de transformar el tratamiento del cáncer. Nuestros próximos pasos incluirán ensayos clínicos para ver si podemos utilizar estos descubrimientos de forma segura y eficaz para ayudar a los pacientes con cáncer", afirmó Bharat.
El equipo espera que futuras investigaciones conduzcan al desarrollo de terapias dirigidas específicamente a estas células para tratar tipos de cáncer difíciles de tratar. Esto podría generar nuevas opciones de tratamiento para pacientes que han agotado todas las demás opciones.
La investigación podría desempeñar un papel importante en el programa de Reemplazo Doble Pulmonar y Atención Multidisciplinaria (DREAM) del Instituto Torácico Canning, una iniciativa clínica única en Northwestern Medicine que ofrece trasplantes dobles de pulmón a pacientes seleccionados con cáncer de pulmón avanzado que no han respondido a los tratamientos tradicionales. Hasta la fecha, más de 40 pacientes han recibido trasplantes dobles de pulmón a través del programa DREAM.
Si bien el programa ha tenido mucho éxito, sospechamos que algunos pacientes podrían recaer. Dado que utilizamos monocitos en nuestro estudio, podríamos tratar a los pacientes con DREAM sin el riesgo de rechazo de los nuevos pulmones, afirmó Bharat.
