
Todo el contenido de iLive se revisa médicamente o se verifica para asegurar la mayor precisión posible.
Tenemos pautas de abastecimiento estrictas y solo estamos vinculados a sitios de medios acreditados, instituciones de investigación académica y, siempre que sea posible, estudios con revisión médica. Tenga en cuenta que los números entre paréntesis ([1], [2], etc.) son enlaces a estos estudios en los que se puede hacer clic.
Si considera que alguno de nuestros contenidos es incorrecto, está desactualizado o es cuestionable, selecciónelo y presione Ctrl + Intro.
Radiografía de la articulación del tobillo
Médico experto del artículo.
Último revisado: 06.07.2025
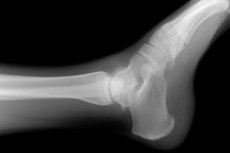
El método de diagnóstico no invasivo más utilizado para detectar alteraciones patológicas congénitas y adquiridas en el tejido óseo y articular es la visualización de su anatomía mediante radiografías. Los defectos que han aparecido en la estructura esquelética del pie o el tobillo pueden detectarse mediante radiografías de la articulación del tobillo, ya que los tejidos degradados y sanos absorben los rayos X de forma diferente, lo que se refleja en la imagen proyectada de esta zona del cuerpo.
Indicaciones
Se prescribe como parte de un examen diagnóstico para pacientes con lesiones en la articulación del tobillo con sospecha de fracturas y luxaciones, así como con quejas de dolor y otras molestias en esta localización, que pueden indicar patologías inflamatorias, distróficas y oncológicas.
En pacientes con lesiones establecidas de la articulación y/o tejido óseo del tobillo, se realiza una radiografía para monitorear la efectividad del tratamiento.
Técnica una radiografía de la articulación del tobillo.
Un poco de anatomía: la articulación que conecta los huesos de la pierna y el pie tiene una estructura bastante compleja: un sistema de cartílago y músculos conecta tres huesos: el hueso grande y el pequeño de la pierna y el hueso calcáneo (astrágalo) del pie.
Los signos clínicos de las lesiones de tobillo son muy similares a los síntomas que se presentan con los cambios destructivos en las articulaciones astragalocalcánea y astragaloescafoidea, así como en los huesos calcáneo y calcáneo. Por lo tanto, se toman radiografías en dos o tres proyecciones para que estas estructuras anatómicas se puedan visualizar con claridad.
La proyección dorsal directa proporciona una buena visión del nódulo óseo calcáneo y parte de la tibia; la proyección dorsal, con el pie girado hacia adentro, permite examinar la sindesmosis tibioperonea (articulación); la proyección lateral muestra los lados dorsales de la tibia, grande y pequeña.
Para realizar un examen de proyección lateral, se coloca al paciente en la mesa en decúbito supino sobre el lado de la extremidad afectada, con la extremidad ligeramente flexionada a la altura de la cadera y la rodilla. La extremidad sana se eleva hacia el pecho lo máximo posible para no interferir con la visión.
Para realizar una radiografía en proyección dorsal directa, el paciente se coloca boca arriba, flexionando la pierna sana a la altura de la rodilla y acercándola al cuerpo. El pie de la pierna lesionada se coloca con el talón por encima del casete, en ángulo recto con la mesa, y la salida del equipo de rayos X se dirige a la articulación del tobillo.
Para controlar el estado de la articulación tibioperonea, en la misma posición, el pie del paciente se gira hacia adentro, con un ángulo de rotación de aproximadamente 30 grados. Para evitar que el pie se caiga, se coloca una almohadilla debajo.
Normal desempeño
Este método de diagnóstico ayuda a identificar diversas lesiones en la articulación y el tejido óseo del tobillo:
- lesiones: fracturas cerradas y abiertas de los huesos en un lugar determinado, incluidas grietas, desplazamientos completos e incompletos del hueso en la articulación (luxaciones, subluxaciones);
- procesos inflamatorios – artritis, osteomielitis, sinovitis, bursitis;
- cambios degenerativos, deformaciones del tejido óseo y articular causadas por trastornos metabólicos: gota, artrosis, artropatías;
- otros trastornos constitucionales congénitos y adquiridos de los elementos articulares.
Descripción de la radiografía de tobillo
El radiólogo describe los cambios estructurales visibles en la conexión entre la tibia y el pie, llegando a una conclusión diagnóstica. La norma de la articulación del tobillo en la radiografía se utiliza como estándar.
Las proporciones correctas de los elementos estructurales del tobillo se caracterizan por una altura uniforme del espacio articular: una línea recta que atraviesa el centro de la tibia, por regla general, debe intersecar el centro del nódulo calcáneo (entre sus elevaciones). La subluxación del tobillo en una radiografía suele presentar un espacio articular en forma de cuña. Sin embargo, esta característica anatómica, en raras ocasiones, también es una variante de la norma; en ese caso, debería existir una estructura similar de este elemento en ambas extremidades.
Los criterios para la correcta posición de la pierna del paciente en la proyección dorsal directa son las partes distantes de la tibia, el calcáneo y el espacio articular radiográfico, cuyo aspecto se asemeja a la letra "G".
En la proyección dorsal directa, el calcáneo no se visualiza completamente. Su nódulo es claramente visible, con la apariencia de un cuadrángulo irregular, con las caras superior y lateral claramente visibles. La cara superior del calcáneo es horizontal, ligeramente hundida en el centro; son visibles las elevaciones medial y lateral, así como el surco que las separa. La placa que cierra las superficies articulares de esta conexión debe ser clara y delgada.
En esta proyección, la apófisis lateral es claramente visible. El contorno de la placa debe extenderse uniformemente por su contorno, cubierto de tejido cartilaginoso articular, aumentando así el área de la superficie maleolar del bloque. Su estructura es esponjosa. Todo esto hace que las fracturas de la apófisis posterior (lateral) sean intraarticulares.
Para un examen más exhaustivo de la parte lateral del espacio articular del tobillo, se examina una imagen con el pie girado hacia adentro. En ella, el espacio es visible en toda su longitud como una franja curva en forma de cinta, cuya forma se asemeja a la letra "P".
En esta misma imagen, la sindesmosis tibioperonea se aprecia con mayor claridad; su anchura debería ser normalmente de entre cuatro y cinco milímetros. Las fluctuaciones máximas permisibles en este indicador oscilan entre dos y nueve milímetros. La anchura de los tejidos blandos distribuidos en las superficies lateral y medial debe ser uniforme y su volumen pequeño.
La parte dorsal del extremo redondeado distal (epífisis) de la tibia, que en cirugía a menudo se denomina tercer maléolo (posterior), es uno de los lugares más probables de aparición de una fractura, a menudo combinada con una alteración de la integridad de los maléolos medial y/o lateral.
De cinco a seis milímetros por encima del borde superior del maléolo medial, se observa una línea horizontal sobre el fondo de la formación esponjosa: el contorno de la escotadura de su sección dorsal. La sección medial de la metáfisis distal y la diáfisis del peroné se superpone en esta vista a la sección lateral de la metáfisis distal y la epífisis de la tibia. Esta es una zona de alta intensidad de carga, donde las fracturas son bastante frecuentes (vulneraciones de la integridad ósea, fácilmente visibles en la imagen incluso para un profano). Las lesiones recientes, como grietas y depresiones óseas, suelen visualizarse mal; se visualizan mejor varios días después de la lesión.
Un signo específico de las dislocaciones es el desplazamiento de los huesos, y un aumento en la distancia entre las superficies de los huesos es motivo de estiramiento y lesión de los ligamentos.
La osteoporosis, que se desarrolla debido a la deficiencia de calcio, se observa por una creciente rarefacción (transparencia) del hueso en el centro y una compactación de los bordes óseos.
La osteomielitis del tobillo puede detectarse mediante radiografía aproximadamente una semana después del inicio de la enfermedad. En las etapas iniciales, las divisiones entre los músculos y la fascia, claramente visibles en la imagen de una persona sana, ya no están claramente definidas. El límite que separa la estructura muscular del tejido subcutáneo tampoco es visible, y la saturación y el volumen de los tejidos blandos aumentan. Los signos clave de la enfermedad son la osteonecrosis (muerte del tejido óseo) y los secuestros (rechazo de las zonas necróticas).
La artrosis de la articulación del tobillo, en la radiografía, se observa como una modificación del grosor de la capa cartilaginosa y del espacio entre las estructuras óseas, así como cambios en la configuración de las placas terminales. El espacio articular se estrecha y deforma de forma irregular. Se observan crecimientos de tejido óseo a lo largo del borde de las articulaciones: osteofitos y compactación del tejido óseo en la frontera con el cartílago. La calcificación de los ligamentos también es claramente visible en las radiografías.
La artritis en una radiografía se caracteriza por la ampliación del espacio articular, una consecuencia del derrame inflamatorio en la cavidad articular.
Los tumores óseos, articulares y de tejidos blandos se visualizan como formaciones sin contorno definido, que se extienden más allá de la estructura normal. Son característicos los cambios destructivos que rodean la neoplasia.
Complicaciones después del procedimiento
El procedimiento es no invasivo y absolutamente atraumático, y no tiene consecuencias si se siguen ciertas normas, en particular, no someterse a radiografías más de una vez cada seis meses. La carga de radiación admisible en el cuerpo no debe superar los 5 mSv. Un Sv es un sievert, la cantidad de energía que absorbe el cuerpo durante la irradiación. Esta cantidad varía según el tipo de radiografía. Los equipos más modernos causan menos daño al cuerpo del paciente.
La principal complicación después del procedimiento es superar el umbral de radiación permisible.
Las contraindicaciones permanentes para el examen son las enfermedades mentales graves que se convierten en un obstáculo para el cumplimiento de las normas de seguridad y la presencia de prótesis metálicas en la zona examinada.
Las condiciones temporales incluyen el embarazo (sólo en casos de extrema necesidad se toman radiografías a las mujeres embarazadas, con el abdomen cubierto con un delantal de plomo) y el estado grave de la paciente, que requiere medidas de reanimación.
Para diagnósticos complementarios, al paciente se le pueden prescribir otros tipos de diagnósticos (ecografía, resonancia magnética, tomografía computarizada), que permiten aclarar aún más el diagnóstico.
Cuidado después del procedimiento
No se requieren cuidados especiales después del procedimiento. Las revisiones radiográficas son las más favorables. Si se siguen todas las normas, el paciente recibe un diagnóstico preciso y el tratamiento se prescribe de forma rápida y económica.
 [ 13 ]
[ 13 ]

